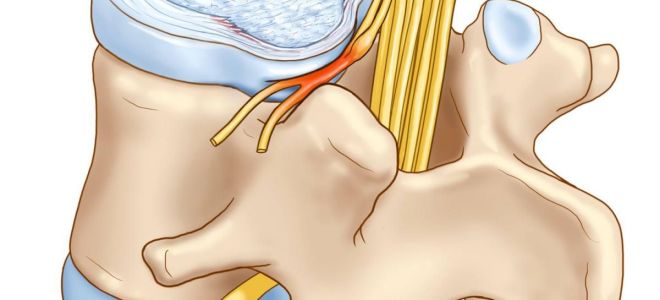
Корешковый синдром является серьезным неврологическим состоянием, возникающим в результате компрессии спинномозговых корешков, что может привести к болевым ощущениям, нарушению чувствительности и двигательной функции. В данной статье мы рассмотрим причины развития корешкового синдрома, его основные симптомы и методы диагностики, а также обсудим эффективные подходы к медикаментозному лечению, массажу и лечебной физкультуре. Понимание этих аспектов поможет читателям своевременно распознать симптомы заболевания, обратиться за медицинской помощью и выбрать оптимальные методы профилактики, что в конечном итоге способствует улучшению качества жизни и снижению риска рецидивов.
Причины развития корешкового синдрома
Основной причиной данного заболевания являются изменения в позвоночнике, в частности, деформация позвонков. Корешковый синдром проявляется болями в различных отделах позвоночника:
- шейном;
- поясничном;
- грудном.
Боль может иррадиировать на внутренние органы, такие как сердце, желудок и кишечник.
Различные заболевания могут спровоцировать дегенеративные изменения в позвоночнике, среди них:
- остеохондроз;
- инфекционные болезни (например, туберкулез, остеомиелит);
- врожденные аномалии позвоночника;
- травмы позвоночника;
- переломы, вызванные остеопорозом;
- искривления позвоночника (лордоз, сколиоз, кифоз);
- спондилоартроз;
- опухоли различной природы.
Существуют также факторы, не связанные напрямую с нервами и позвоночником, которые могут способствовать развитию корешкового синдрома. К ним относятся:
- длительные физические нагрузки с использованием тяжестей, прыжки с высоты и неправильное выполнение упражнений;
- избыточный вес, который увеличивает нагрузку на позвоночник и отдельные позвонки;
- гормональные изменения во время беременности и менопаузы, приводящие к нарушению водно-солевого баланса, задержке жидкости и отекам тканей, что может сжимать позвонки;
- воздействие низких температур, способствующее мышечным спазмам и защемлению спинномозговых корешков;
- гиподинамия, вызывающая застойные процессы, ухудшающие кровообращение и питание тканей вокруг позвоночника, что в конечном итоге приводит к остеохондрозу — главному виновнику корешкового синдрома.
Это заболевание не возникает внезапно. Оно развивается в результате длительного процесса дегенерации в позвонках. В результате могут образовываться грыжи, костные отростки, а межпозвоночный хрящ уменьшается. Вероятно, что «звоночки» в виде легкой боли уже были, но человек не обращал на них внимания. Последней каплей становится поднятие тяжестей, что приводит к смещению позвонка и сдавливанию соседнего корешка (нерва).
Врачи подчеркивают важность своевременной диагностики корешкового синдрома, который может возникать из-за компрессии нервных корешков в позвоночнике. Основными методами диагностики являются магнитно-резонансная томография и компьютерная томография, позволяющие точно определить причину боли и другие симптомы. Лечение зависит от степени выраженности синдрома и может включать консервативные методы, такие как физиотерапия, медикаментозная терапия и мануальная терапия. В некоторых случаях, когда консервативные методы не приносят облегчения, может потребоваться хирургическое вмешательство. Врачи акцентируют внимание на индивидуальном подходе к каждому пациенту, что позволяет выбрать наиболее эффективную стратегию лечения и минимизировать риск рецидивов.

Симптомы патологии
Корешковый синдром обладает характерными признаками, указывающими на сбои в организме. Основным симптомом данной патологии является боль, которая локализуется вдоль определенного нерва. Также наблюдается снижение чувствительности в пораженной области, а в тяжелых случаях может возникнуть ограничение движений из-за дистрофических изменений в мышцах.
Корешковый синдром шейного отдела проявляется болевыми ощущениями:
- в области шеи;
- в затылке;
- в лопатках;
- в плечах и руках.
В некоторых случаях может наблюдаться отек языка, нарушения речи и онемение рук. Пациенты описывают острую боль, усиливающуюся при поворотах головы. Для облегчения состояния в шейной области рекомендуется избегать движений.
Радикулопатия грудного отдела встречается чаще, чем в шейном. Это связано со строением позвоночника, которое увеличивает вероятность образования грыж в грудной части. Боль, возникающая из-за защемления корешков, может иррадиировать на внутренние органы.
Симптомы корешкового синдрома грудного отдела проявляются следующим образом:
- боль и онемение в области лопаток;
- болезненные ощущения подмышками и в внутренней части рук;
- дискомфорт в области ребер;
- неприятные ощущения в сердце, желудке и кишечнике;
- мышечные спазмы.
Боль может возникать внезапно и резко, усиливаясь при кашле, чихании или глубоком вдохе. В состоянии покоя она ослабевает, однако любое движение вызывает дискомфорт.
Компрессионный синдром (корешковый) в поясничной области встречается чаще, чем в других отделах позвоночника. Поясница ежедневно подвергается нагрузкам во время ходьбы, занятий спортом и физической работы. Переохлаждение, вибрация и резкие движения могут вызывать боль различной интенсивности. Она зависит от степени повреждения нерва, восприятия боли человеком и использования бандажа для облегчения состояния.
Симптомы корешкового синдрома поясничного отдела можно описать так:
- боль в нижней части позвоночника, в паху и бедрах как снаружи, так и внутри;
- слабость в коленях;
- изменения в мышцах стопы;
- ощущение покалывания или «бегающих мурашек».
В состоянии покоя боль может ослабевать.
При сжатии спинномозговых нервов периодически наблюдается онемение рук и ног, а также снижение чувствительности к боли. При длительном нарушении иннервации происходят необратимые изменения в мышечных волокнах, которые разрушаются, теряют свои функции и постепенно атрофируются.
Эта патология негативно сказывается на психологическом состоянии человека. Ограничения, вызванные болевыми ощущениями, могут приводить к нарушениям сна, раздражительности и постоянной усталости.
Если вы заметили симптомы корешкового синдрома, обязательно обратитесь к врачу. Ранняя диагностика патологии позволяет успешно ее лечить без особых проблем.

| Аспект | Диагностика | Лечение |
|---|---|---|
| Симптомы | Боль (острая, стреляющая, жгучая), онемение, покалывание, слабость в конечности, нарушение чувствительности, снижение рефлексов. | Купирование боли, восстановление функции нерва, предотвращение рецидивов. |
| Физикальный осмотр | Оценка походки, осанки, объема движений, мышечной силы, чувствительности, рефлексов. Провокационные тесты (Ласега, Нерри, Вальсальвы). | Физиотерапия (УВЧ, магнитотерапия, электрофорез), массаж, ЛФК, мануальная терапия, остеопатия. |
| Инструментальная диагностика | МРТ (наиболее информативно), КТ, рентгенография (для исключения костных патологий), ЭНМГ (для оценки степени поражения нерва). | Медикаментозная терапия (НПВС, миорелаксанты, витамины группы В, глюкокортикостероиды), эпидуральные инъекции, блокады. |
| Дифференциальная диагностика | С другими причинами боли в спине и конечностях (миофасциальный синдром, артроз, периферическая нейропатия, опухоли). | Хирургическое лечение (микродискэктомия, ламинэктомия, фораминотомия) при неэффективности консервативной терапии, прогрессирующем неврологическом дефиците. |
| Прогноз | Зависит от причины, степени поражения, своевременности и адекватности лечения. В большинстве случаев благоприятный. | Реабилитация после операции, изменение образа жизни, профилактика (укрепление мышц спины, правильная осанка, избегание перегрузок). |
Диагностика
Для точного установления диагноза требуется провести осмотр. Врач определяет болезненные зоны и анализирует характер боли: при движении, вибрации или надавливании. Чтобы исключить путаницу между корешковым синдромом и патологиями внутренних органов, назначаются различные аппаратные исследования:
- рентгенография позвоночника;
- компьютерная томография;
- магнитно-резонансная томография;
- ультразвуковое исследование;
- электрокардиограмма;
- эхокардиография.
Для оценки кровообращения, особенно в области шейного отдела позвоночника, пациента направляют на ультразвуковую диагностику, включая доплерографию и ангиографию. Объединив результаты всех исследований, можно получить четкое представление о состоянии здоровья пациента.
Мнения людей о диагностике и лечении корешкового синдрома варьируются в зависимости от их личного опыта и знаний. Многие отмечают, что важным этапом является правильная диагностика, которая включает в себя не только клинический осмотр, но и современные методы визуализации, такие как МРТ или КТ. Пациенты часто подчеркивают, что раннее выявление проблемы значительно облегчает процесс лечения и повышает шансы на успешное восстановление.
Что касается методов лечения, то здесь мнения также разделяются. Некоторые предпочитают консервативные подходы, такие как физиотерапия и медикаментозное лечение, которые помогают справиться с болевыми симптомами и восстановить функцию. Другие же считают, что в сложных случаях необходима хирургия, которая может обеспечить более быстрое и эффективное решение проблемы. В целом, люди подчеркивают важность индивидуального подхода и необходимости консультации с опытными специалистами для выбора оптимальной стратегии лечения.
Лечебные мероприятия
Терапия заболеваний должна включать не только снятие болевого синдрома. Ключевым моментом является выявление и устранение первопричины недуга, что способствует улучшению качества жизни пациента. Именно поэтому используется комплексный метод лечения.
Препараты
При обострении корешкового синдрома рекомендуется соблюдать постельный режим и использовать обезболивающие препараты, которые могут быть представлены в виде инъекций, таблеток, а также мазей и гелей для наружного применения:
- Анальгетики – «Анальгин», «Баралгин».
- Нестероидные противовоспалительные средства – «Мовалис», «Нимесил», «Диклофенак», для устранения воспалительного процесса.
- Блокады с использованием новокаина при выраженных болевых ощущениях.
- Мази и гели – «Фастум гель», «Финалгон», «Капсикам».
- Препараты для снятия мышечных спазмов (миорелаксанты) – «Сирдалуд», «Мидокалм».
- Гормональные препараты.
- Хондропротекторы – «Хондроксид», «Терафлекс».
Для восстановления спинномозговых корешков часто назначают комплекс витаминов группы В: В1, В6, В12. Выбор медикаментов должен осуществляться врачом, так как каждый препарат подбирается в зависимости от характера повреждения нерва и степени воспалительного процесса.
В дополнение к медикаментозному лечению защемления спинномозговых корешков применяются и немедикаментозные методы:
- Лечебная физкультура (ЛФК);
- Массаж;
- Физиотерапия;
- Рефлексотерапия.
ЛФК
Лечебная гимнастика, являющаяся одним из методов немедикаментозного воздействия на поврежденные корешки, имеет несколько основных задач:
- снижение болевого синдрома;
- повышение подвижности суставов;
- укрепление мышечного корсета.
Комплекс упражнений подбирается с учетом конкретного отдела позвоночника и включает в себя повороты, наклоны и скручивания. Занятия физкультурой проводятся в период реабилитации. Важно отметить, что они не рекомендуются в остром периоде заболевания.
Массаж
Массаж, как и лечебная физкультура, не рекомендуется проводить в остром периоде заболевания, а во время реабилитации он назначается в сочетании с другими методами.
С помощью массажа можно снять спазмы скелетной мускулатуры в области спины, что способствует улучшению кровообращения. Гипотрофичные и вялые конечности возвращаются к нормальному тонусу. В процессе массажа применяются такие техники, как поглаживание, растирание, разминание и ударные воздействия. Важно, чтобы процедуру выполнял квалифицированный специалист.
Лечение остеохондроза с корешковым синдромом включает использование физиотерапевтических методов:
- тепловое воздействие;
- электротерапия;
- магнитотерапия.
Рефлексотерапия также эффективно помогает при радикулопатии. Используя иглоукалывание, можно добиться обезболивания, а также стимулировать восстановление поврежденных нервных проводников и воздействовать на пораженные участки опорно-двигательного аппарата.
Для облегчения болевого синдрома можно использовать народные средства, такие как разогревающие компрессы, мази и примочки на основе лечебных трав. Эти методы можно применять перед началом приема медикаментов. Настойки на основе чеснока, перца и водки помогут восстановить подвижность позвоночника.
https://youtube.com/watch?v=VEeUcxusvv8
Прогноз и профилактика
Корешковый синдром, как и любое другое заболевание, проще предотвратить, чем затем лечить. Чтобы избежать сжатия нервных корешков, необходимо регулярно проходить профилактические обследования и своевременно устранять выявленные проблемы.
Если же патология уже присутствует, важно следовать следующим рекомендациям:
- Избегать переохлаждения организма.
- Правильно выбирать матрас и подушку, предпочтительно ортопедические модели.
- Включать физическую активность в повседневную жизнь. На начальном этапе можно начинать с утренней зарядки.
- Соблюдать принципы здорового и сбалансированного питания.
- Нормализовать вес в соответствии с ростом.
- Стараться избегать стрессовых ситуаций.
Следуя этим простым рекомендациям, можно надолго забыть о болях в спине. Главное — не доводить заболевание до серьезной стадии, так как лечение может оказаться длительным и трудным процессом.
Осложнения корешкового синдрома
Корешковый синдром, характеризующийся компрессией спинномозговых корешков, может привести к различным осложнениям, которые значительно ухудшают качество жизни пациента. Эти осложнения могут быть как временными, так и постоянными, в зависимости от степени и продолжительности компрессии, а также от своевременности и адекватности лечения.
Одним из наиболее распространенных осложнений является невропатия, которая проявляется в виде болей, онемения, слабости или нарушений чувствительности в области иннервации пораженного корешка. Невропатия может привести к нарушению двигательной функции, что затрудняет выполнение повседневных задач и снижает общую физическую активность пациента.
Другим серьезным осложнением является миелопатия, возникающая при компрессии спинного мозга. Это состояние может проявляться более выраженными неврологическими симптомами, такими как нарушение координации, слабость в конечностях, а также проблемы с контролем мочеиспускания и дефекации. Миелопатия требует немедленного вмешательства, так как может привести к необратимым изменениям в нервной системе.
Кроме того, корешковый синдром может вызвать синдром конского хвоста, который является неотложным состоянием и требует срочной медицинской помощи. Он характеризуется компрессией нервных корешков в области поясничного и крестцового отдела позвоночника, что может привести к потере чувствительности в области «перчаток и носков», а также к нарушению функций тазовых органов.
Также стоит отметить, что хроническая боль, возникающая в результате корешкового синдрома, может привести к психоэмоциональным расстройствам, таким как депрессия и тревожность. Постоянный дискомфорт и ограничение физической активности могут негативно сказаться на психическом состоянии пациента, что требует комплексного подхода к лечению, включающего как медикаментозную терапию, так и психотерапию.
Важным аспектом является рецидивирующее течение корешкового синдрома. У некоторых пациентов после первоначального лечения могут возникать повторные эпизоды компрессии корешков, что требует регулярного мониторинга и, возможно, повторного вмешательства. Это подчеркивает необходимость долгосрочного наблюдения за пациентами, перенесшими корешковый синдром.
Таким образом, осложнения корешкового синдрома могут быть многообразными и серьезными, что требует внимательного подхода к диагностике и лечению. Своевременное обращение к специалисту и адекватная терапия могут существенно снизить риск развития этих осложнений и улучшить качество жизни пациента.
Вопрос-ответ
Что такое корешковый синдром и каковы его основные симптомы?
Корешковый синдром — это состояние, возникающее в результате сжатия или раздражения корешков спинномозговых нервов. Основные симптомы включают боль, онемение, покалывание и слабость в конечностях, а также возможные нарушения чувствительности в области иннервации пораженного нерва.
Какие методы диагностики используются для выявления корешкового синдрома?
Для диагностики корешкового синдрома применяются различные методы, включая физикальное обследование, магнитно-резонансную томографию (МРТ), компьютерную томографию (КТ) и электромиографию (ЭМГ). Эти исследования помогают определить степень повреждения нервов и выявить возможные причины сжатия.
Каковы основные подходы к лечению корешкового синдрома?
Лечение корешкового синдрома может включать консервативные методы, такие как физиотерапия, медикаментозная терапия (обезболивающие, противовоспалительные препараты) и инъекции кортикостероидов. В некоторых случаях может потребоваться хирургическое вмешательство для устранения причины сжатия нервов.
Советы
СОВЕТ №1
Обратитесь к врачу-неврологу для точной диагностики. Корешковый синдром может иметь различные причины, и только специалист сможет провести необходимые исследования, такие как МРТ или КТ, для определения источника проблемы.
СОВЕТ №2
Не игнорируйте симптомы. Если вы испытываете боль, онемение или слабость в конечностях, важно не откладывать визит к врачу, так как ранняя диагностика может предотвратить серьезные осложнения.
СОВЕТ №3
Следуйте рекомендациям по лечению. Лечение корешкового синдрома может включать медикаментозную терапию, физиотерапию и в некоторых случаях хирургическое вмешательство. Важно соблюдать все предписания врача для достижения наилучших результатов.
СОВЕТ №4
Занимайтесь профилактикой. Укрепление мышц спины и шеи, правильная осанка и регулярные физические упражнения могут помочь снизить риск возникновения корешкового синдрома в будущем.