Миелодиспластический синдром (МДС) представляет собой группу гематологических заболеваний, характеризующихся нарушением кроветворения и повышенным риском развития острого миелоидного лейкоза. Понимание клинической картины, классификации и симптомов МДС имеет ключевое значение для своевременной диагностики и выбора адекватной терапии. В данной статье мы рассмотрим причины возникновения миелодиспластического синдрома, его виды и основные признаки, а также диагностические мероприятия и эффективные методы лечения. Прогноз при выявлении синдрома также будет обсужден, что поможет медицинским работникам и пациентам лучше ориентироваться в данной патологии и принимать обоснованные решения о дальнейшем лечении.
Классификация синдрома
Существует деление патологии на первичную и вторичную. Вторичная форма имеет менее благоприятный прогноз и более высокую устойчивость к терапии. Это связано с тем, что дисплазия в таких случаях возникает как реакция на использование цитостатиков и других химиотерапевтических препаратов, которые могут угнетать функцию костного мозга. Первичный синдром, напротив, легче поддается лечению и возникает без явной причины.
Существует классификация, которая делит миелодисплазию на несколько категорий:
- Рефрактерная анемия — это состояние, при котором наблюдается стойкое снижение уровня красных кровяных клеток. При этом бласты либо отсутствуют, либо их количество минимально. Данное состояние может сохраняться до полугода.
- Рефрактерная анемия с кольцевыми сидеробластами также отличается устойчивостью. В анализах крови можно обнаружить клетки с аномальным расположением железосодержащих гранул. В костном мозге наблюдаются изменения в эритроидном ростке.
- Малокровие с многолинейной дисплазией характеризуется увеличением количества моноцитов — клеток иммунной системы. Бласты в анализах крови присутствуют в небольшом количестве, а в костном мозге появляются растущие структуры. Дисплазия фиксируется только в одной миелоидной линии.
- Рефрактерная анемия с избытком бластов-1 проявляется наличием палочек Ауэра — специфических белковых включений в моноцитах, которые окрашиваются в красный цвет. Количество бластов превышает 5%. В костном мозге наблюдается дисплазия нескольких клеточных линий, а тельца Ауэра обнаруживаются только в образцах крови.
- Устойчивое малокровие с избытком бластов-2 сопровождается цитопенией. Количество незрелых клеток достигает 19%. В этом случае палочки Ауэра уже выявляются в костном мозге.
- Миелодиспластический синдром, связанный с патологией 5-й хромосомы, характеризуется тромбоцитозом на фоне анемии. Также в анализах крови обнаруживаются миелобластные клетки, количество которых превышает 5%. Характерной особенностью является перестройка генетического материала с частичной его утратой.
- Неклассифицируемый миелопатический синдром не имеет специфических признаков. В этом случае выявляется лишь дисплазия гранулоцитарного ростка.

Врачи отмечают, что миелодиспластический синдром (МДС) представляет собой группу заболеваний, характеризующихся нарушением кроветворения и повышенным риском трансформации в острый миелоидный лейкоз. Клиническая картина МДС может варьироваться от легкой анемии до тяжелых форм с выраженной тромбоцитопенией и нейтропенией. Симптомы часто включают усталость, слабость, частые инфекции и кровотечения.
Лечение МДС зависит от степени тяжести заболевания и общего состояния пациента. Врачи подчеркивают важность индивидуального подхода: для некоторых пациентов достаточно поддерживающей терапии, в то время как другие могут потребовать более агрессивных методов, таких как химиотерапия или трансплантация костного мозга. Современные исследования также направлены на использование таргетной терапии и иммунотерапии, что открывает новые горизонты в лечении данного синдрома. Важно, чтобы пациенты находились под постоянным наблюдением специалистов для своевременной коррекции терапии и оценки динамики заболевания.

Симптомы патологии
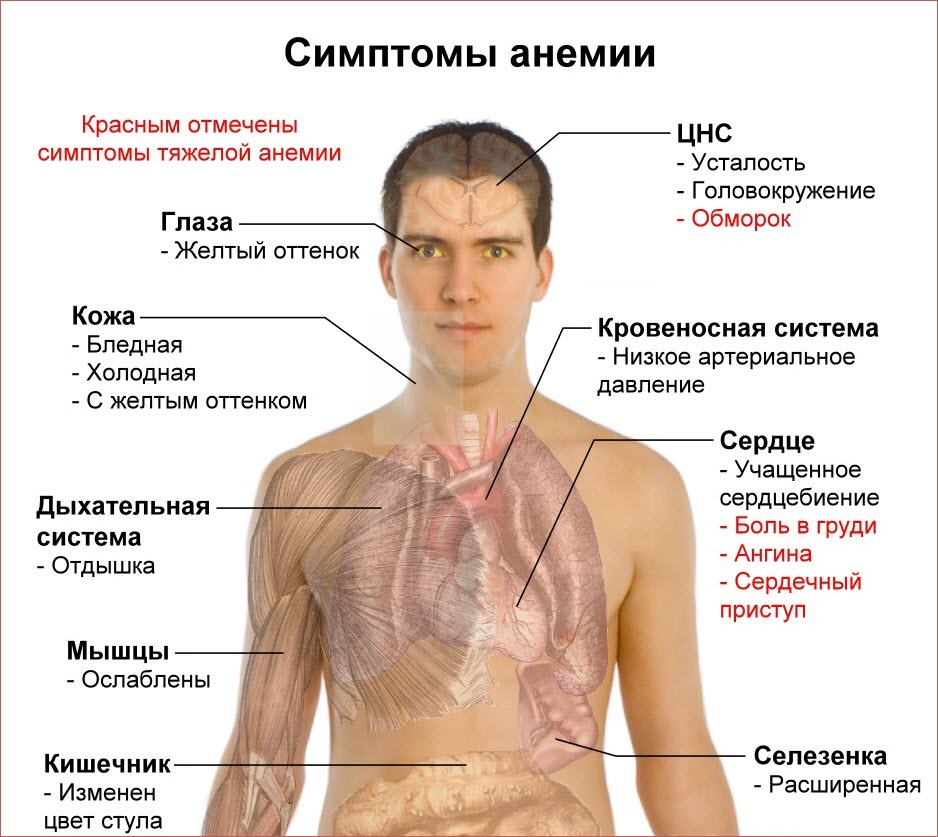
Клинические проявления заболевания часто имеют неясный характер. Для нарушений гемопоэза свойственно длительное скрытое течение. Панцитопения, то есть уменьшение количества клеток крови, в большинстве случаев обнаруживается случайно во время профилактических осмотров. Симптоматика миелодиспластического синдрома (МДС) зависит от степени нарушений в синтезе клеток костного мозга. К основным признакам болезни относятся:
- Общая усталость и низкая переносимость физических нагрузок.
- Появление одышки, которая сначала возникает при физической активности, а затем может проявляться даже в состоянии покоя. Это связано со снижением уровня эритроцитов, которые отвечают за транспортировку кислорода к тканям.
- Головокружение и обморочные состояния, возникающие как следствие общей слабости и истощения организма, так и из-за дыхательной недостаточности.
- На более поздних стадиях у пациентов наблюдается повышенный риск кровотечений. Формируются петехии и гематомы даже при незначительных травмах.
- При развитии панцитопении также снижается иммунная защита. Это может привести к частым вирусным инфекциям, а также к поражениям ротовой полости, гортани и легких. В самых тяжелых случаях заболевание может перейти в генерализованную форму и вызвать сепсис.
| Аспект | Описание | Лечение |
|---|---|---|
| Клинические проявления | Анемия (слабость, утомляемость, бледность), тромбоцитопения (кровотечения, петехии), нейтропения (инфекции), спленомегалия, гепатомегалия, лимфаденопатия. | Поддерживающая терапия (переливания крови, тромбоцитарной массы, антибиотики, противогрибковые препараты). |
| Диагностика | Общий анализ крови с лейкоцитарной формулой, биопсия костного мозга с гистологическим и цитогенетическим исследованием, молекулярно-генетический анализ. | |
| Классификация (ВОЗ) | Рефрактерная цитопения с однолинейной дисплазией (RCUD), рефрактерная анемия с кольцевыми сидеробластами (RARS), рефрактерная цитопения с мультилинейной дисплазией (RCMD), рефрактерная анемия с избытком бластов (RAEB-1, RAEB-2), MDS с изолированной del(5q), неклассифицируемый MDS (MDS-U). | |
| Прогностические факторы | Количество бластов в костном мозге, цитогенетические аномалии, степень цитопении, возраст пациента, наличие сопутствующих заболеваний. | |
| Терапия низкого риска | Эритропоэтин-стимулирующие агенты (ЭПО), леналидомид (при del(5q)), иммуносупрессивная терапия (антитимоцитарный глобулин, циклоспорин А). | |
| Терапия высокого риска | Гипометилирующие агенты (азацитидин, децитабин), интенсивная химиотерапия (подобно терапии острого миелоидного лейкоза), аллогенная трансплантация гемопоэтических стволовых клеток (единственный потенциально куративный метод). | |
| Новые направления в лечении | Ингибиторы сплайсинга (луспатерцепт), ингибиторы FLT3, ингибиторы IDH1/2, иммунотерапия. |
Миелодиспластический синдром (МДС) вызывает много обсуждений среди пациентов и врачей. Люди отмечают, что симптомы могут быть разнообразными: от усталости и слабости до частых инфекций и кровотечений. Многие пациенты делятся своими переживаниями о том, как диагноз меняет их жизнь, и как важно находить поддержку в семье и среди друзей. Лечение МДС часто включает в себя химиотерапию, трансплантацию костного мозга и поддерживающую терапию, что вызывает у пациентов как надежду, так и страх. Некоторые отмечают, что индивидуальный подход к терапии и регулярное наблюдение у специалистов играют ключевую роль в управлении заболеванием. Важно, чтобы пациенты были информированы о своих вариантах лечения и могли активно участвовать в принятии решений о своем здоровье.
Причины возникновения
Идиопатическая форма заболевания, то есть первичное заболевание, встречается в 85% случаев. Миелодиспластический синдром может быть вызван следующими факторами:
- Воздействие радиации и контакт с канцерогенными веществами, такими как растворители и пестициды. Эти вещества способны подавлять функции костного мозга.
- Наличие наследственных заболеваний, которые могут негативно сказываться на процессе гемопоэза.
- Употребление медикаментов, подавляющих иммунную систему. В эту группу входят препараты, используемые в трансплантологии и для лечения ревматоидных заболеваний.
- Пожилой возраст также увеличивает риск развития миелодиспластического синдрома, что связано с накоплением генетических ошибок на протяжении жизни, способных нарушить работу костного мозга.
К причинам, приводящим к вторичному МДС, относятся химиотерапевтические препараты, такие как «Циклоспорин» и «Доксорубицин», а также использование ионизирующей радиации в лечении опухолей. Угнетение миелопоэза является распространенным и серьезным осложнением в онкологии.
Диагностика
Обследование начинается с тщательного сбора анамнеза. Если у пациента имеются жалобы на общее недомогание и слабость, необходимо провести анализы крови. Выявление снижения уровня эритроцитов и панцитопении может указывать на нарушения в процессе гемопоэза. Лабораторные исследования играют важную роль в подтверждении миелодиспластических процессов, так как они помогают обнаружить бластные клетки, свидетельствующие о наличии проблемы. Обследование также включает физикальный осмотр, в ходе которого могут быть замечены бледность слизистых и петехии на коже.
Кроме того, применяются визуальные методы, такие как ультразвуковое исследование, позволяющее получить изображения внутренних органов. В тяжелых случаях на УЗИ можно заметить увеличение печени и селезенки.
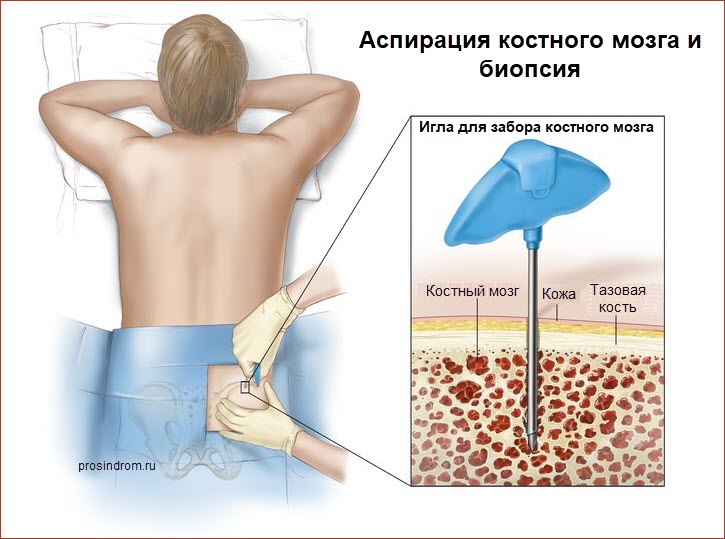
Ключевым этапом в диагностике лейкоза и миелодиспластического синдрома является биопсия костного мозга. Эта процедура может быть болезненной и выполняется с помощью специализированных игл. Полученный образец проходит морфологический анализ, в ходе которого в микропрепаратах выявляются бласты, тельца Ауэра, а также изменения в соотношении клеток эритроидного ряда и другие аномалии. На основе этих результатов происходит классификация заболевания.
Важно отметить, что стандартное гистологическое исследование не всегда дает точные результаты. Это связано с необходимостью типирования клеток, содержащихся в образце. Такая дифференциация имеет значительное прогностическое значение и влияет на выбор тактики лечения. Для этого применяются современные методы, такие как проточная цитометрия, которая активно используется в развитых странах для диагностики онкологических заболеваний в костном мозге, лимфатической системе и крови.
Иммунофенотипирование позволяет различать клоны клеток, включая как бласты, так и зрелые структуры. На сегодняшний день не существует специфического маркера, указывающего на миелодиспластический синдром. Однако имеются комбинации параметров, используемых в проточной цитометрии, которые позволяют с высокой точностью определить наличие патологического процесса и его тип. Этот анализ также отличается высокой чувствительностью, что делает его полезным для диагностики в сложных случаях, например, у пациентов с миелопатией, не имеющей специфических маркеров или лабораторных признаков.
Методы лечения
Клинические рекомендации по миелодиспластическому синдрому (МДС) зависят от разновидности заболевания, его причин и состояния пациента на момент диагностики. Стратегия лечения определяется врачом, и главной целью является облегчение состояния больного. Поскольку основным проявлением данной патологии является угнетение функции костного мозга, используются препараты, способствующие его стимуляции. Например, «Эритропоэтин» относится к средствам, которые активизируют кроветворение, что помогает устранить анемию и связанные с ней гипоксические состояния. В числе рекомендуемых медикаментов также находится «Ревлимид», который является эффективным иммуностимулятором, способствующим активному производству иммунных клеток и улучшению прогноза заболевания.
Лечение миелодиспластического синдрома также включает борьбу с вторичной микрофлорой. При панцитопении, когда защитные функции организма ослаблены, оправдано применение антибиотиков широкого спектра действия, что позволяет предотвратить развитие сепсиса.
Для повышения уровня форменных элементов крови применяется заместительная терапия, которая значительно улучшает лабораторные показатели и общее состояние пациента в короткие сроки. Это приводит к снижению проявлений анемии или панцитопении. Переливание крови рекомендуется в самых тяжелых случаях, когда стимуляторы гемопоэза не дают желаемого результата.
На сегодняшний день трансплантация стволовых клеток является основным методом лечения миелодиспластического синдрома. Этот подход позволяет восстановить нормальную функцию костного мозга и значительно улучшить состояние пациентов. Основной проблемой остается поиск подходящих доноров.
Прогноз при миелодиспластическом синдроме
Исход заболевания зависит от его причин и общего состояния пациента. Данная проблема представляет собой опасность, так как может перерасти в онкологический процесс, например, острый лейкоз, который не всегда поддается лечению. Прогноз при миелодиспластическом синдроме обычно остается сдержанным. Идиопатическая форма заболевания, как правило, лучше реагирует на лечение по сравнению со вторичной. Чем раньше будет выявлен МДС, тем больше шансов на успешное выздоровление.

Отзывы о лечении
Руслан, 38 лет, г. Липецк
Во время планового медицинского осмотра в анализах крови была обнаружена панцитопения. В результате поставили диагноз миелодиспластический синдром. Врачи назначили препараты для стимуляции кроветворения. По их словам, это состояние может быть связано с ранее перенесенной трансплантацией печени, после которой я долго принимал иммуносупрессоры. В настоящее время анализы нормализовались, однако необходим регулярный мониторинг показателей крови.
Варвара, 27 лет, г. Чебоксары
Я испытывала общую слабость и одышку, дважды теряла сознание. После обследования мне поставили диагноз миелодиспластический синдром. Врачи не могут определить причину его возникновения. На фоне этого заболевания развился лейкоз. Я прошла курс химиотерапии и underwent пересадку костного мозга. После трансплантации я чувствую себя лучше и надеюсь на достижение ремиссии.
Профилактика и рекомендации по образу жизни
Профилактика миелодиспластического синдрома (МДС) представляет собой сложную задачу, поскольку точные причины его развития до конца не изучены. Однако, существуют определенные рекомендации по образу жизни, которые могут помочь снизить риск возникновения этого заболевания или улучшить общее состояние здоровья пациентов, уже страдающих от МДС.
1. Избегание канцерогенов: Одним из основных факторов риска развития миелодиспластического синдрома являются воздействия различных канцерогенов. Это могут быть химические вещества, такие как бензол, формальдегид и некоторые пестициды. Рекомендуется избегать работы в условиях, где возможно воздействие этих веществ, а также минимизировать контакт с бытовыми химикатами, содержащими токсичные компоненты.
2. Здоровое питание: Сбалансированное питание играет важную роль в поддержании здоровья кроветворной системы. Рекомендуется включать в рацион продукты, богатые витаминами и минералами, особенно витаминами группы B (B12, фолиевая кислота), которые необходимы для нормального кроветворения. Употребление свежих овощей, фруктов, цельнозерновых продуктов и нежирного белка может помочь укрепить иммунную систему и улучшить общее состояние организма.
3. Физическая активность: Регулярные физические нагрузки способствуют улучшению кровообращения и обмена веществ, что может положительно сказаться на состоянии костного мозга. Умеренные физические упражнения, такие как прогулки, плавание или йога, могут помочь поддерживать физическую форму и улучшить общее самочувствие. Однако перед началом любой программы тренировок необходимо проконсультироваться с врачом.
4. Отказ от курения и ограничение алкоголя: Курение и чрезмерное употребление алкоголя могут негативно влиять на здоровье кроветворной системы. Отказ от этих вредных привычек может снизить риск развития различных заболеваний, включая миелодиспластический синдром. Рекомендуется также избегать пассивного курения и ограничивать потребление алкоголя до минимально допустимых норм.
5. Регулярные медицинские осмотры: Поскольку миелодиспластический синдром может развиваться незаметно, регулярные медицинские осмотры и анализы крови могут помочь в раннем выявлении возможных отклонений. Это особенно важно для людей, находящихся в группе риска, таких как пациенты с предшествующими заболеваниями крови или те, кто подвергался воздействию канцерогенов.
6. Психологическая поддержка: Психологическое состояние пациента также играет важную роль в процессе лечения и профилактики. Стресс и тревога могут негативно сказаться на общем состоянии здоровья. Рекомендуется заниматься методами релаксации, такими как медитация, дыхательные практики или занятия хобби, которые приносят удовольствие и помогают отвлечься от негативных мыслей.
Следуя этим рекомендациям, пациенты могут не только снизить риск развития миелодиспластического синдрома, но и улучшить качество своей жизни, поддерживая здоровье на оптимальном уровне. Важно помнить, что любые изменения в образе жизни должны обсуждаться с врачом, чтобы обеспечить безопасность и эффективность предпринятых мер.
Вопрос-ответ
Какие чаще всего проявления МДС?
Симптомы и признаки МДС. Симптомы миелодиспластического синдрома зависят от наиболее пораженной клеточной линии и могут включать бледность, слабость и утомляемость (анемия), лихорадку и инфекции (нейтропения), повышенную склонность к кровоизлияниям, петехиям и кровоточивости из слизистых оболочек (тромбоцитопения).
МДС лечится или нет?
Единственным методом лечения, позволяющим существенно увеличить продолжительность жизни больных МДС, является аллогенная трансплантация костного мозга/периферических стволовых клеток. Однако применение аллогенной трансплантации не всегда возможно в связи с пожилым возрастом большинства больных и отсутствием идентичного.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования и анализы крови, чтобы своевременно выявить изменения в состоянии здоровья и оценить уровень клеток крови.
СОВЕТ №2
Обсудите с врачом возможные варианты лечения, включая химиотерапию, трансплантацию костного мозга и поддерживающую терапию, чтобы выбрать наиболее подходящий подход для вашего случая.
СОВЕТ №3
Следите за своим питанием и образом жизни, включая физическую активность, чтобы поддерживать общее состояние здоровья и укреплять иммунную систему.