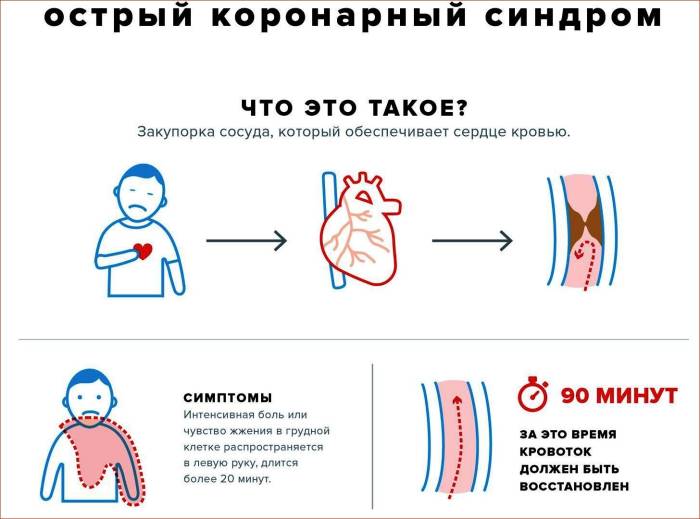
Острый коронарный синдром (ОКС) представляет собой группу клинических состояний, связанных с нарушением кровоснабжения сердечной мышцы, что может привести к серьезным последствиям, включая инфаркт миокарда и внезапную сердечную смерть. В данной статье мы рассмотрим причины, способствующие развитию ОКС, его клинические формы и степень риска, а также основные симптомы, методы диагностики и лечения. Понимание этих аспектов крайне важно для своевременного оказания неотложной помощи, предотвращения осложнений и улучшения прогноза для пациентов. Эта информация будет полезна как медицинским работникам, так и широкой аудитории, стремящейся повысить свою осведомленность о сердечно-сосудистых заболеваниях и их профилактике.
Причины возникновения ОКС
Синдром острой коронарной недостаточности, относящийся к области кардиологии, начинается с появления симптомов стенокардии. Основные причины, способствующие развитию этой патологии, включают:
- Профессиональная деятельность, связанная с эмоциональными стрессами.
- Чрезмерные физические нагрузки во время спортивных занятий.
- Переохлаждение или перегрев организма.
- Злоупотребление алкоголем и курением.
Аномальные изменения в коронарных сосудах наблюдаются у мужчин значительно чаще, чем у женщин. В группу риска попадают люди в возрасте от 45 до 55 лет. Стенокардия считается предвестником инфаркта, который может возникнуть по следующим причинам:
- нарушение электростатических взаимодействий стенок сосудов и форменных элементов крови, что приводит к повышенной свертываемости;
- образование тромбоцитов и их закупорка сосудов;
- недостаток кислорода и отмирание участков, где нарушена доставка питательных веществ.
Патогенез острого коронарного синдрома аналогичен тому, что наблюдается при других ишемических заболеваниях. Недостаточное поступление кислорода происходит из-за плохой проходимости сосудов, что может быть вызвано:
- стенозом (сужением) из-за накопления жировых отложений;
- спазмами, возникающими при температурных колебаниях;
- избыточной выработкой адреналина в стрессовых ситуациях, что увеличивает частоту сердечных сокращений и потребление кислорода, которое не может быть удовлетворено.
К основным внешним факторам, способствующим развитию коронарной недостаточности, относятся:
- Постоянно высокий уровень адреналина из-за частых психоэмоциональных стрессов.
- Никотиновая интоксикация, изменяющая внутриклеточную структуру сосудистых стенок.
- Нарушения обмена веществ из-за неправильного питания, приводящие к высокому уровню липидов в крови.
- Накопление углекислоты в тканях из-за малоподвижного образа жизни, что вызывает венозные застои.
- Хронический алкоголизм, приводящий к дисфункции печени и нарушению обменных процессов, что вызывает дисбаланс жиров и белков в крови.
К внутренним причинам развития данной патологии можно отнести:
- атеросклероз;
- ишемию;
- генетическую предрасположенность;
- врожденные аномалии сосудистой структуры;
- гипертрофию миокарда, вызванную увеличением жировой ткани и утолщением стенок;
- сахарный диабет;
- высокое артериальное давление (гипертензия).
Если присутствует несколько факторов, риск развития тромбоза и закупорки коронарной артерии значительно возрастает. В таком случае исходом патологии может стать летальный исход для пациента.
Острый коронарный синдром представляет собой серьезную угрозу для здоровья, и врачи подчеркивают важность своевременной диагностики и лечения. Этот синдром может проявляться в виде стенокардии или инфаркта миокарда, что требует немедленного вмешательства. Специалисты отмечают, что ключевыми факторами риска являются гипертония, диабет, курение и высокий уровень холестерина. Лечение включает как медикаментозную терапию, так и инвазивные методы, такие как коронарная ангиопластика и стентирование. Врачи акцентируют внимание на необходимости изменения образа жизни, включая диету и физическую активность, что может значительно снизить риск повторных эпизодов. Профилактика и раннее обращение за медицинской помощью играют решающую роль в успешном исходе лечения.

Виды патологии и степень риска для больного
Классификация острого коронарного синдрома (ОКС) основывается на наличии сопутствующих симптомов. Для стенокардии характерны следующие клинические формы:
- Стабильная стенокардия, возникающая после физической нагрузки. Это наиболее распространенный тип, который напрямую связан с физической активностью.
- Стенокардия, вызванная низкими температурами окружающей среды, что приводит к спазму сосудов. Сужение артериального просвета сердца вызывает гипоксию миокарда.
- Нестабильная стенокардия, проявляющаяся болями слева за грудиной при минимальных нагрузках или даже в состоянии покоя. Со временем приступы становятся все более частыми.
- Вазоспастическая стенокардия (стенокардия Принцметала) возникает в покое и является редкой формой спазмов коронарных сосудов. Приступы могут происходить ночью или во время дневного сна, и их причиной является высокое давление, возникающее из-за увеличенного оттока крови в положении лежа.
Острый коронарный синдром с подъемом сегмента ST свидетельствует о серьезном поражении сердечной мышцы при инфаркте. На кардиограмме в проблемной области наблюдается скачок изолиний в виде угла, что указывает на отсутствие электрических импульсов в тканях или на наличие некроза, затрагивающего как наружные, так и внутренние слои миокарда.
В зависимости от размера пораженной области, патология делится на два типа: крупноочаговый (характеризуется подъемом сегмента ST и наличием зубца Q, охватывает все отделы сердца) и мелкоочаговый (без подъема ST и зубца Q, имеет поверхностный характер). В зависимости от расположения некротических участков, инфаркт может затрагивать правую или левую стенку желудочка или локализоваться в предсердии.
https://youtube.com/watch?v=uVeW7h_V9W4
| Аспект | Описание | Методы лечения |
|---|---|---|
| Определение | Острый коронарный синдром (ОКС) — это группа состояний, вызванных внезапным снижением кровотока к сердцу, что приводит к повреждению или гибели сердечной мышцы. Включает нестабильную стенокардию, инфаркт миокарда без подъема сегмента ST и инфаркт миокарда с подъемом сегмента ST. | Неотложная помощь: Аспирин, нитроглицерин, морфин, кислород. |
| Причины | Основная причина — атеросклероз коронарных артерий, приводящий к образованию бляшек. Разрыв бляшки вызывает образование тромба, который блокирует кровоток. | Медикаментозное лечение: Антитромбоцитарные препараты (клопидогрел, тикагрелор), антикоагулянты (гепарин), бета-блокаторы, статины, ингибиторы АПФ. |
| Симптомы | Боль в груди (давящая, жгучая, сжимающая), иррадиирующая в левую руку, шею, челюсть, спину. Одышка, потливость, тошнота, головокружение, слабость. | Реваскуляризация: Чрескожное коронарное вмешательство (ЧКВ) с установкой стента, аортокоронарное шунтирование (АКШ). |
| Диагностика | Электрокардиограмма (ЭКГ), анализ крови на сердечные ферменты (тропонин), эхокардиография, коронарография. | Реабилитация: Физические упражнения, диета, отказ от курения, контроль артериального давления и уровня холестерина. |
| Осложнения | Аритмии, сердечная недостаточность, кардиогенный шок, разрыв миокарда, перикардит, смерть. | Долгосрочное наблюдение: Регулярные визиты к кардиологу, прием поддерживающей терапии. |
| Факторы риска | Курение, высокое артериальное давление, высокий уровень холестерина, сахарный диабет, ожирение, малоподвижный образ жизни, наследственность, возраст. | Профилактика: Модификация образа жизни, контроль факторов риска. |
Степень риска
Течение заболевания можно охарактеризовать тремя уровнями риска для пациента. Высокий риск наблюдается, если присутствует один или несколько из следующих признаков:
- стенокардический приступ, продолжающийся более 25 минут;
- снижение артериального давления;
- аномальные изменения в сегменте ST;
- нарушения дыхательной функции, вызванные отеком легких;
- наличие маркерных показателей.
Средний риск включает в себя:
- прекращение стенокардии после применения «Нитроглицерина»;
- наличие болей в левой части грудной клетки, ночные приступы в состоянии покоя;
- нормальные результаты кардиограммы;
- начальная стадия аритмии;
- возраст пациента старше 60 лет.
Низкий риск характеризуется: длительностью стенокардических приступов менее 15 минут, первыми симптомами заболевания, появившимися от 14 до 40 дней назад, а также отсутствием отклонений в ходе инструментального обследования.
Острый коронарный синдром (ОКС) вызывает серьезные опасения среди людей, так как это состояние может привести к инфаркту миокарда и даже смерти. Многие отмечают, что важно распознавать симптомы, такие как боль в груди, одышка и потливость, чтобы вовремя обратиться за медицинской помощью. Лечение ОКС включает в себя как медикаментозную терапию, так и инвазивные методы, такие как ангиопластика и стентирование. Пациенты часто подчеркивают значимость изменения образа жизни: отказ от курения, здоровое питание и регулярные физические нагрузки. Психологическая поддержка также играет важную роль в восстановлении, помогая справиться с тревогой и страхом, связанными с диагнозом. Важно помнить, что ранняя диагностика и адекватное лечение могут значительно повысить шансы на благоприятный исход.
Основные признаки недуга
Одним из основных признаков острого коронарного синдрома (ОКС) является внезапная боль, возникающая с левой стороны грудной клетки и иррадиирующая в плечо и руку, вплоть до кисти. В то же время приступ стенокардии может сопровождаться следующими симптомами:
- ощущение сжатия в груди и затрудненное дыхание;
- появление холодного пота на лбу;
- ограничение подвижности;
- бледность кожи;
- чувство страха перед смертью;
- кашель;
- изменения в частоте пульса.
Симптоматика инфаркта миокарда варьируется в зависимости от типа заболевания. Тяжелая форма проявляется следующими признаками:
- Ишемия, которая может проявляться как с болевыми ощущениями, так и без них. Пациент находится в полусознательном состоянии, артериальное давление падает ниже 85 мм рт. ст. Кожа становится бледной с синеватым оттенком и покрывается холодным липким потом. Тяжелая ишемическая форма является основной причиной смертности при ОКС.
- Прогрессирующая сердечная недостаточность, которая возникает внезапно, с резким ухудшением сердечной деятельности. Больной не реагирует на медицинские меры, наблюдается нарастающая слабость на фоне лихорадки.
- Кардиальный синкопе, сопровождающийся потерей сознания. Пульс не прощупывается, дыхание становится хриплым, систолическое давление резко падает, после обморока могут наблюдаться частичные провалы в памяти.
Легкие формы заболевания могут проявляться микроинфарктом с такими симптомами:
- жжение в области сердца;
- ощущение сжатия в грудной клетке;
- потеря чувствительности в левой руке;
- повышение температуры тела;
- увеличение артериального давления.
Скрытые симптомы, нехарактерные для инфаркта, могут быть связаны с заболеваниями пищеварительной системы и включают:
- метеоризм;
- рвоту;
- диарею;
- отрыжку;
- боли в животе;
- учащенное сердцебиение и поверхностный пульс;
- тошноту;
- понижение артериального давления.
Респираторные симптомы, связанные с воспалением легких, могут включать:
- удушье;
- боль в левой части грудной клетки;
- высокая температура тела;
- сухой кашель.
Нервные формы могут проявляться следующими признаками:
- обмороки;
- бессвязная речь;
- спутанность сознания;
- судороги;
- обширный паралич;
- кома.
У людей в возрасте от 50 до 65 лет, из-за постепенного отмирания нервных рецепторов, инфаркт может протекать без выраженных болевых ощущений, что значительно усложняет диагностику.
Диагностика
Клинические рекомендации по диагностике острого коронарного синдрома включают в себя опрос пациента, анализ его жалоб, измерение артериального давления и прослушивание сердечных тонов с помощью стетоскопа. Также необходимо провести лабораторные исследования общего анализа крови для определения скорости оседания эритроцитов и уровня лейкоцитов.
Важно провести анализ лимфы для выявления возможных отклонений.
| Биохимические показатели | Нормальные значения |
|---|---|
| c-реактивный белок | 1,55 мг |
| гаптоглобин | 0,28–1,9 г/л |
| серомукоид | 0,22–0,28 г/л |
| фибриноген | 2–4 г/л |
| сиаловые кислоты | 2,0–2,33 ммоль/л |
Инструментальная диагностика включает в себя:
- Компьютерную томографию, которая помогает выявить аномалии в тканях органов и артерий.
- Электрокардиографию – с помощью ЭКГ отслеживаются изменения изолинии, а также волны P и T, сегменты ST и PQ.
- Коронарографию для определения мест сужения сосудов.
- Магнитно-резонансную томографию – современный метод для обнаружения тромба.
- Эхокардиографию – с использованием специального датчика выявляются изменения в работе сердечных клапанов, увеличение камер и выпячивание стенок.
Для получения полной клинической картины заболевания необходимо провести комплекс тестов, включая коагулограмму, которая определяет свертываемость крови. Специальные биомаркеры помогают установить степень некроза. Также в диагностике острого коронарного синдрома используется пульсоксиметрия: с помощью датчика, установленного на пальце, измеряется уровень оксигемоглобина.
Лечение
Ограничение работы сердца приводит к недостаточному поступлению кислорода в ткани внутренних органов, что может вызвать их некроз. Одним из последствий этого патологического процесса является кардиологический шок, который проявляется сильной болью, потерей сознания, бледностью кожи и снижением артериального давления. В случае возникновения экстренной ситуации крайне важно оказать неотложную помощь при остром коронарном синдроме до прибытия медицинских специалистов. Следуйте этому алгоритму действий:
- вызовите бригаду скорой помощи;
- освободите шею от сдавливающей одежды;
- уложите пострадавшего в полусидячее положение;
- выполните непрямой массаж сердца в сочетании с дыхательной техникой «рот в рот»;
- положите таблетку «Нитроглицерина» под язык.
Также откройте окно, чтобы обеспечить приток свежего воздуха в помещение. Правильно оказанная первая помощь может спасти жизнь вашему близкому.
Лечение в стационаре
Пациенты с подозрением на острый коронарный синдром (ОКС) направляются в стационар для дальнейшего лечения. Терапия острого коронарного синдрома включает назначение различных медикаментов:
- антитромбоцитарные препараты: «Тикагрелор», «Ацетилсалициловая кислота», «Клопидогрел»;
- антикоагулянты, которые помогают поддерживать кровь в жидком состоянии: «Антитромбин III», «Гепарин», «Эноксапарин»;
- бета-адреноблокаторы: «Тимолол», «Пропранолол», «Метопролол»;
- ингибиторы ангиотензинпревращающего фермента: «Каптоприл», «Лизиноприл», «Зофеноприл»;
- статины: «Флувастатин», «Симвастатин», «Ловастатин».
Первая задача при оказании медицинской помощи пациенту с острым коронарным синдромом – облегчение сильной боли. Для этого используются анальгетики как наркотического, так и ненаркотического действия, такие как «Промедол» и «Морфин».
Если терапия ОКС оказывается неэффективной, может потребоваться хирургическое вмешательство. Оперативные процедуры проводятся с использованием методов аортокоронарного шунтирования, стентирования или ангиопластики.

Осложнения и прогноз
Клиническое течение остро коронарного синдрома (ОКС) без оперативной диагностики и адекватного лечения может привести к серьезным проблемам со здоровьем. В дополнение к риску инфаркта миокарда, заболевание может осложняться следующими состояниями:
- аритмией;
- желудочковой экстрасистолией;
- легочной эмболией;
- аневризмой, разрывом и остановкой сердца;
- нарушениями дыхательной функции;
- кардиогенным шоком.
Рекомендации по профилактике
Для предотвращения острых коронарных синдромов важно своевременно лечить заболевания, которые могут стать их причиной. К таким заболеваниям относятся сахарный диабет и артериальная гипертензия. Профилактические меры включают в себя следующие рекомендации:
- поддерживать активный образ жизни: совершать прогулки на свежем воздухе, заниматься туризмом и спортом;
- избегать избыточного веса;
- организовать рацион, уменьшая количество жиров и увеличивая углеводы, а также принимать пищу небольшими порциями несколько раз в день;
- стараться минимизировать стрессовые ситуации.
По достижении 55 лет рекомендуется проходить диспансеризацию не реже одного раза в год.
Роль реабилитации после ОКС
Реабилитация после острого коронарного синдрома (ОКС) играет ключевую роль в восстановлении здоровья пациента и снижении риска повторных сердечно-сосудистых событий. ОКС, включая инфаркт миокарда и нестабильную стенокардию, требует комплексного подхода к лечению и восстановлению, который включает как медицинские, так и немедицинские аспекты.
Первоначально, реабилитация начинается в стационаре, где пациенту предоставляется необходимая медицинская помощь, включая медикаментозное лечение, контроль за состоянием и мониторинг жизненно важных функций. Однако, как только состояние пациента стабилизируется, важно начать процесс реабилитации, который включает в себя физическую активность, психологическую поддержку и изменение образа жизни.
Физическая реабилитация является одним из основных компонентов восстановления после ОКС. Она включает в себя программу лечебной физкультуры, которая разрабатывается индивидуально для каждого пациента с учетом его состояния, возраста и сопутствующих заболеваний. Умеренные физические нагрузки помогают улучшить сердечно-сосудистую функцию, повысить выносливость и снизить уровень стресса. Исследования показывают, что пациенты, которые активно участвуют в реабилитационных программах, имеют более низкий риск повторного инфаркта и других сердечно-сосудистых заболеваний.
Психологическая поддержка также является важным аспектом реабилитации. ОКС может вызвать у пациента страх, тревогу и депрессию, что может негативно сказаться на процессе восстановления. Психотерапия, группы поддержки и консультации с психологами помогают пациентам справиться с эмоциональными трудностями и адаптироваться к новым условиям жизни после болезни.
Изменение образа жизни, включая диету и отказ от вредных привычек, также играет важную роль в реабилитации. Правильное питание, богатое фруктами, овощами, цельными злаками и нежирными белками, способствует улучшению общего состояния здоровья и снижению уровня холестерина. Отказ от курения и ограничение потребления алкоголя значительно уменьшают риск повторных сердечно-сосудистых событий.
Кроме того, важно учитывать необходимость регулярного медицинского наблюдения после ОКС. Пациенты должны проходить плановые осмотры, чтобы контролировать состояние сердечно-сосудистой системы и корректировать лечение при необходимости. Это может включать в себя регулярные ЭКГ, анализы крови и другие диагностические процедуры.
Таким образом, реабилитация после острого коронарного синдрома является многоступенчатым процессом, который требует активного участия как медицинских работников, так и самих пациентов. Комплексный подход к восстановлению, включающий физическую активность, психологическую поддержку и изменение образа жизни, значительно повышает шансы на успешное восстановление и предотвращение повторных сердечно-сосудистых событий.
Вопрос-ответ
Что такое острый коронарный синдром и как он проявляется?
Острый коронарный синдром (ОКС) — это группа симптомов, связанных с недостаточным кровоснабжением сердечной мышцы, чаще всего из-за тромбообразования в коронарных артериях. Он может проявляться болью в груди, одышкой, потливостью, тошнотой и другими симптомами, которые требуют немедленной медицинской помощи.
Какие методы лечения используются при остром коронарном синдроме?
Лечение острого коронарного синдрома может включать медикаментозную терапию, такую как антикоагулянты и тромболитики, а также инвазивные процедуры, например, коронарную ангиопластику и установку стентов. В некоторых случаях может потребоваться хирургическое вмешательство, такое как коронарное шунтирование.
Как можно предотвратить острый коронарный синдром?
Профилактика острого коронарного синдрома включает в себя здоровый образ жизни: регулярные физические нагрузки, сбалансированное питание, контроль уровня холестерина и артериального давления, отказ от курения и управление стрессом. Регулярные медицинские обследования также помогают выявить риски на ранних стадиях.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть факторы риска, такие как высокое кровяное давление, диабет или семейная история сердечно-сосудистых заболеваний. Это поможет выявить проблемы на ранней стадии.
СОВЕТ №2
Обратите внимание на свое питание. Употребляйте больше фруктов, овощей, цельнозерновых продуктов и рыбы, а также ограничьте потребление насыщенных жиров и сахара. Здоровое питание может снизить риск развития сердечно-сосудистых заболеваний.
СОВЕТ №3
Регулярно занимайтесь физической активностью. Умеренные аэробные упражнения, такие как ходьба, плавание или велосипед, могут значительно улучшить здоровье сердца и снизить риск острого коронарного синдрома.
СОВЕТ №4
Не игнорируйте симптомы, такие как боль в груди, одышка или сильная усталость. При появлении этих признаков немедленно обращайтесь за медицинской помощью, так как это может быть признаком острого коронарного синдрома.