Симптомы
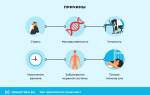
Болезнь Паркинсона характеризуется рядом основных двигательных симптомов, включая замедленность движений (брадикинезия), дрожание конечностей (тремор), непроизвольное увеличение мышечного тонуса (пластический, экстрапирамидный тонус), а также нарушения ходьбы и неустойчивость.
Брадикинезия проявляется в снижении скорости передвижения: шаги становятся короткими, а походка – семенящей и шаркающей, с частыми остановками. При этом можно заметить уменьшение амплитуды движений рук при ходьбе, а в некоторых случаях их полное отсутствие (ахейрокинез). Функции мимических мышц постепенно ослабевают: мимика становится бедной, моргание век редким, лицо приобретает «маскообразный» вид, речь становится монотонной, тихой и теряет выразительность, что приводит к затруднениям в произношении слов (дизартрия).
Кроме замедления движений, наблюдаются изменения в инициации и остановке психомоторных актов – например, возникают паузы между вопросом и ответом, человеку сложно начать движение (в тяжелых случаях это становится невозможным), появляются эпизоды застывания или топтания на месте. Также возникают трудности с завершением движений – остановиться во время ходьбы становится сложно.
Функция глотания может быть нарушена: из-за брадикинезии, повышения тонуса и несогласованности мышц пациент может поперхнуться, начать кашлять и аспирировать (вдыхать) кусочки пищи и жидкости, что может привести к аспирационной пневмонии.
Тремор конечностей обычно начинается постепенно, часто с одной руки, а затем может распространиться на другую. Также может наблюдаться тремор головы (в виде кивков «да-да» или «нет-нет»), языка, нижней челюсти и ног, реже он охватывает все тело. Тремор в руках напоминает движение «катания пилюль» или «перебора монет»: большой и указательный пальцы трутся друг о друга, как будто что-то перебирая со скоростью 4–6 движений в секунду. Обычно тремор уменьшается при целенаправленных движениях и во сне, но усиливается в состоянии покоя и при волнении. Одним из ранних признаков может быть изменение почерка: буквы и строки становятся мельче (микрография), слова труднее различимы.
Повышение мышечного тонуса по экстрапирамидному типу приводит к характерной скованности – человеку сложно выполнять движения в суставах, мышцы находятся в постоянном напряжении, которое невозможно расслабить по желанию. Поза постепенно становится сгорбленной, а постоянное мышечное напряжение может вызывать боли в спине, чаще в поясничной области.
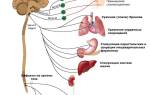
Вегетативные нарушения при болезни Паркинсона часто проявляются в виде сальности лица, слюнотечения, потливости, задержки стула на несколько дней и недержания мочи.
Психические симптомы могут включать снижение настроения, депрессию, тревожность, а также галлюцинации, периоды возбуждения и расстройства сна. При этом развитие эмоциональных или психических нарушений может быть связано как с самим заболеванием, так и с принимаемыми пациентом лекарственными средствами.
Симптомы могут проявляться последовательно, в различной последовательности или сочетаться в разных степенях, создавая индивидуальную клиническую картину. Например, человек может заметить дрожание в руке, которое постепенно усиливается в течение месяцев или лет, к которому через некоторое время добавляется скованность в мышцах этой руки (увеличение пластического тонуса) и изменение почерка. В другом случае скованность мышц руки может развиваться быстро, охватывая всю половину тела и постепенно затрагивая противоположную сторону, при этом нарушается ходьба – человеку становится трудно начать движение, он не может вовремя остановиться, возникают неустойчивость и падения.
Врачи отмечают, что болезнь Паркинсона является прогрессирующим неврологическим расстройством, которое затрагивает двигательные функции человека. Специалисты подчеркивают, что ранняя диагностика и комплексный подход к лечению могут значительно улучшить качество жизни пациентов. Врачи рекомендуют регулярные физические упражнения, которые помогают поддерживать подвижность и замедляют прогрессирование симптомов. Также важным аспектом является медикаментозная терапия, направленная на восстановление баланса нейромедиаторов в мозге. Психологическая поддержка и участие в группах взаимопомощи также играют значительную роль в адаптации пациентов к изменениям в их жизни. Врачи уверены, что с правильным подходом можно значительно улучшить состояние больных и помочь им сохранить активность на долгие годы.

Причины
Основной причиной возникновения болезни Паркинсона считается постепенное разрушение клеток определенной области головного мозга – нейронов черной субстанции, которые играют ключевую роль в регулировании психомоторной активности нервной системы с участием дофамина. Появление клинических проявлений связано с потерей 60–80 % нейронов черной субстанции, что означает, что заболевание может развиваться длительное время без каких-либо заметных симптомов.
Уничтожение этих нейронов связывают с генетической предрасположенностью и семейной историей болезни, старением, серьезными или повторяющимися травмами головы, токсическим воздействием на рабочем месте и множеством других факторов. Обычно к риску заболевания более подвержены пожилые люди, однако не исключены и случаи ювенильной (молодежной) формы болезни.
| Категория симптомов | Примеры симптомов | Описание |
|---|---|---|
| Моторные симптомы | Тремор покоя | Непроизвольное дрожание конечностей, особенно в состоянии покоя. |
| Брадикинезия | Замедленность движений, трудности с началом и выполнением движений. | |
| Ригидность | Повышенный тонус мышц, ощущение скованности и тугоподвижности. | |
| Постуральная неустойчивость | Нарушение равновесия, склонность к падениям. | |
| Замедленная походка | Шаркающая походка, уменьшение длины шага, отсутствие содружественных движений рук. | |
| Немоторные симптомы | Депрессия | Стойкое снижение настроения, потеря интереса к жизни. |
| Апатия | Отсутствие мотивации, безразличие к окружающему. | |
| Нарушения сна | Бессонница, частые пробуждения, яркие сновидения. | |
| Запоры | Хронические трудности с опорожнением кишечника. | |
| Аносмия/гипосмия | Снижение или потеря обоняния. | |
| Когнитивные нарушения | Проблемы с памятью, вниманием, мышлением (на поздних стадиях). | |
| Боль | Хронические болевые ощущения различной локализации. | |
| Усталость | Постоянное чувство утомления, не проходящее после отдыха. | |
| Факторы риска | Возраст | Основной фактор риска, заболеваемость увеличивается с возрастом. |
| Генетическая предрасположенность | Наличие случаев болезни Паркинсона в семье. | |
| Пол | Мужчины болеют чаще, чем женщины. | |
| Воздействие пестицидов | Некоторые исследования связывают с повышенным риском. | |
| Травмы головы | В некоторых случаях могут быть связаны с развитием заболевания. | |
| Методы лечения | Лекарственная терапия | Препараты, направленные на восполнение дофамина (леводопа, агонисты дофаминовых рецепторов). |
| Глубокая стимуляция мозга (DBS) | Хирургическая процедура, имплантация электродов в мозг для контроля симптомов. | |
| Физическая терапия | Упражнения для улучшения подвижности, равновесия и координации. | |
| Логопедия | Работа над улучшением речи и глотания. | |
| Эрготерапия | Адаптация повседневной деятельности для облегчения жизни. | |
| Диета | Сбалансированное питание, предотвращение запоров. |
К какому врачу обратиться
Заболеванием Паркинсона и синдромом паркинсонизма занимается врач-невролог. В России имеется специальность «паркинсонолог», которая фокусируется на диагностике и лечении этих состояний.
Болезнь Паркинсона вызывает множество обсуждений и эмоций среди людей, столкнувшихся с этой недугом. Многие пациенты и их близкие отмечают, что важным аспектом жизни с болезнью становится поддержка и понимание со стороны окружающих. Люди делятся своими переживаниями о том, как болезнь влияет на повседневные дела, и как важно сохранять активность и позитивный настрой. Некоторые отмечают, что занятия физической активностью и терапия помогают им справляться с симптомами. В то же время, существует и страх перед будущим, ведь болезнь прогрессирует. Однако многие находят утешение в сообществах поддержки, где могут обмениваться опытом и находить надежду. Важно помнить, что каждый случай уникален, и подход к лечению и жизни с болезнью должен быть индивидуальным.

Диагностика
В первую очередь, специалист проводит анализ истории появления симптомов, их связь с внешними факторами, приемом медикаментов (например, нейролептиков), наркотических веществ, а также инфекционно-воспалительными и другими заболеваниями пациента. Крайне важными являются результаты детального неврологического обследования, в ходе которого оцениваются все функции нервной системы, выделяя признаки, характерные для болезни Паркинсона.
Лабораторная диагностика включает в себя анализ биохимических показателей крови, мочи и ликвора, что позволяет исключить или подтвердить причины возникновения симптомов паркинсонизма. Например, врач может предложить проверить уровень гормонов щитовидной железы и тиреотропного гормона гипофиза, а также маркеры обмена меди, аутоантитела и другие показатели в зависимости от клинической картины.
Для визуализации структур головного мозга и уточнения диагноза могут применяться магнитно-резонансная томография и ультразвуковое исследование, позволяющее определить объем (площадь) сохранной черной субстанции.
Кроме того, определенную диагностическую ценность представляют лекарственные пробы с использованием препаратов, воздействующих на дофаминергическую передачу.
Лечение
Существующие подходы к медикаментозной терапии сосредоточены на смягчении симптомов болезни Паркинсона и паркинсонизма. На сегодняшний день не разработано эффективных методов, способных воздействовать на первопричины этих заболеваний. В основном для лечения применяются препараты на основе леводопы в сочетании с карбидопой или бенсеразидом (например, Мадопар, Наком), а также агонисты дофаминовых рецепторов, такие как Прамипексол и Ропинирол, наряду с другими группами медикаментов.

Вопрос-ответ
До скольки лет живут с Паркинсоном?
В среднем при раннем начале (до 39 лет) продолжительность жизни составляет около 35–40 лет. Если диагноз поставлен в 40–65 лет, пациент может дожить до глубокой старости, более 80 лет. Наиболее осторожный прогноз для пожилых людей: болезнь Паркинсона после 65 лет неизменно приводит к летальному исходу.
Что приводит к болезни Паркинсона?
Причины появления болезни Паркинсона. Они не различаются по клиническим проявлениям, но причины последнего известны: черепно-мозговые травмы, мозговые инсульты (нарушение мозгового кровообращения), опухоли головного мозга, различные интоксикации и др.
Как распознать болезнь Паркинсона на ранней стадии?
Признаки болезни Паркинсона на ранней стадии. К ним относятся тремор в покое, жесткость мышц, замедление движений и нарушение равновесия. Для диагностики используются неврологический осмотр, анамнез пациента и иногда специализированные медицинские тесты, такие как изображения мозга или лабораторные анализы.
Нужно ли лечить болезнь Паркинсона?
В настоящее время болезнь Паркинсона считается неизлечимой, но обращение к врачу-неврологу на ранней стадии позволяет значительно замедлить или полностью остановить ее прогрессирование, максимально долго сохранять качество жизни пациента. Распространенность патологии составляет 150-200 случаев на 100 тыс.
Советы
СОВЕТ №1
Регулярно консультируйтесь с врачом-неврологом. Это поможет вам следить за прогрессом болезни и корректировать лечение в зависимости от изменений в состоянии здоровья.
СОВЕТ №2
Занимайтесь физической активностью. Упражнения, такие как йога, плавание или прогулки, могут улучшить подвижность и общее самочувствие, а также помочь справиться с депрессией и тревожностью.
СОВЕТ №3
Обратите внимание на питание. Сбалансированная диета, богатая антиоксидантами и омега-3 жирными кислотами, может поддерживать здоровье мозга и замедлять прогрессирование болезни.
СОВЕТ №4
Присоединяйтесь к группам поддержки. Общение с людьми, которые сталкиваются с аналогичными проблемами, может оказать значительное эмоциональное воздействие и помочь вам не чувствовать себя одиноким в борьбе с болезнью.