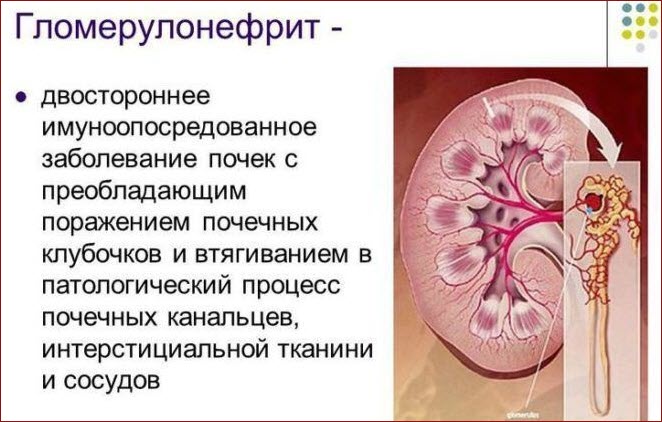
Нефритический синдром представляет собой комплекс симптомов, возникающий в результате воспалительных процессов в почках, и может привести к серьезным осложнениям, если не будет своевременно диагностирован и лечен. В данной статье мы рассмотрим причины возникновения нефритического синдрома, его характерные признаки, а также эффективные методики лечения и профилактики. Понимание этих аспектов поможет читателям не только распознать заболевание на ранних стадиях, но и предпринять необходимые меры для его предотвращения, что особенно важно для сохранения здоровья почек и общего благополучия.
Причины возникновения
Патогенез данного заболевания представляет собой разновидность нефритов, которые вызывают воспалительные процессы в почечных клубочках. Это связано с аномальным воздействием иммунных комплексов, образовавшихся в сосудистой системе, которые затем откладываются в основной мембране и мезангиальном матриксе. Тромбоциты выделяют гистамин, что способствует свертыванию крови на стенках оголенных капилляров и образованию фибрина. Это вещество стимулирует деление и рост эпителиальных клеток.
При гломерулонефрите нефритический синдром может развиваться на фоне:
- стрептококковых инфекций (таких как ангина, фарингит, сепсис, эндокардит);
- увеличения штаммов бета-гемолитического типа (скарлатина, рожа);
- катара дыхательных путей, сопровождающегося высокой температурой;
- резкого переохлаждения организма;
- введения чуждых белков при вакцинации, переливании плазмы, цельной крови и фибриногена;
- вирусных заболеваний: мононуклеоз, гепатит B, оспа;
- наличия заболеваний почек и мочевыводящих путей в анамнезе;
- радиационного воздействия.
Причины нефритического синдрома у детей аналогичны тем, что наблюдаются у взрослых. Заболевание у детей может протекать с более серьезными осложнениями и изменениями в почках, что объясняется низкой реакцией детского организма на кортикостероиды. Аномалия может развиваться из-за наследственных факторов и проявляться как в младенческом, так и в подростковом возрасте.
Хронический нефритический синдром включает в себя комплекс заболеваний, которые могут возникать по различным причинам:
- сегментное или очаговое поражение почек (склероз);
- атрофия канальцев;
- мембранозный гломерулонефрит.
Патология развивается постепенно, на ранних стадиях не проявляя себя, и может быть выявлена только во время медицинского обследования.
Нефритический отек возникает в результате:
- снижения уровня белка в крови и общего объема циркулирующей крови;
- диспротеинемии;
- повышенной проницаемости сосудов для жидкости и белков;
- увеличенной выработки альдостерона, что приводит к задержке хлоридов и натрия в организме.
Разнообразие пусковых механизмов делает отеки длительными и распространенными по всему телу. Они могут возникать внезапно или развиваться постепенно, сначала проявляясь на лице в области век, а затем локализуясь на пояснице, половых органах, нижних и реже верхних конечностях.
Врачи подчеркивают важность комплексного подхода к лечению и профилактике нефритического синдрома. Основное внимание уделяется выявлению и устранению причин, вызывающих заболевание, таких как инфекции, аутоиммунные расстройства и токсические воздействия. Врачами рекомендуется проводить регулярные обследования, включая анализы крови и мочи, для мониторинга состояния пациента. Лечение может включать назначение кортикостероидов и иммуносупрессоров для снижения воспаления и предотвращения повреждения почек. Профилактика заключается в поддержании здорового образа жизни, соблюдении диеты с ограничением соли и белка, а также в контроле артериального давления. Врачи акцентируют внимание на необходимости раннего обращения за медицинской помощью при первых симптомах, что может значительно улучшить прогноз и качество жизни пациентов.

Характерные признаки
Клинические проявления почечного поражения отличаются значительной изменчивостью. Они могут проявляться как в скрытой форме, так и с характерными симптомами, которые возникают на 2–4 сутки после начала инфекции. Синдром может сопровождаться следующими симптомами:
- мышечной слабостью;
- головной болью и головокружением;
- тошнотой;
- различной степенью одышкой;
- сильными болями в поясничной области;
- почечной коликой;
- наличием крови в моче (гематурия);
- бледностью и отечностью лица, припухлостью век;
- отеками на ногах;
- скоплением жидкости в серозных полостях (брюшной и плевральной);
- проявлениями брадикардии;
- избытком жидкости в сердечной оболочке (гидроперикард);
- олигурией (уменьшением объема мочи);
- повышенным артериальным давлением.
Остронефритический синдром характеризуется следующими симптомами:
- активацией комплемента СЗ-центрального комплекса иммунной системы (гипокомплементемия);
- наличием крови в моче (гематурия);
- отеками стоп, голени и век;
- снижением или полным отсутствием мочеиспускания;
- постоянным чувством жажды;
- высоким уровнем артериального давления.
Косвенные признаки могут включать: потерю или набор веса, симптомы тонзиллита, скарлатины и фарингита.
https://youtube.com/watch?v=vSCzyCjL3LQ
| Аспект | Лечение | Профилактика |
|---|---|---|
| Цель | Устранение воспаления, снижение протеинурии, контроль артериального давления, предотвращение осложнений. | Предотвращение развития нефритического синдрома, замедление прогрессирования заболевания почек. |
| Медикаментозная терапия | Глюкокортикостероиды (преднизолон), иммуносупрессанты (циклофосфамид, микофенолата мофетил), ингибиторы АПФ/блокаторы рецепторов ангиотензина II (для контроля АД и снижения протеинурии), диуретики (при отеках). | Лечение основного заболевания (например, системной красной волчанки, стрептококковой инфекции), контроль артериального давления, избегание нефротоксичных препаратов. |
| Немедикаментозные методы | Диета с ограничением соли и белка (при выраженной протеинурии), контроль водного баланса, постельный режим в острой фазе. | Здоровый образ жизни, регулярные медицинские осмотры, своевременное лечение инфекций, контроль хронических заболеваний. |
| Мониторинг | Регулярный контроль артериального давления, анализов мочи (общий анализ, суточная протеинурия), биохимического анализа крови (креатинин, мочевина, электролиты), УЗИ почек. | Регулярные анализы мочи и крови при наличии факторов риска или хронических заболеваний, контроль артериального давления. |
| Осложнения | Острая почечная недостаточность, хроническая почечная недостаточность, гипертония, отеки, инфекции. | Прогрессирование основного заболевания, развитие хронической почечной недостаточности. |
| Прогноз | Зависит от причины, тяжести и своевременности лечения. Может быть полная ремиссия, частичная ремиссия или прогрессирование до ХПН. | Улучшение прогноза при ранней диагностике и адекватной профилактике. |
Эффективные методы лечения
Терапия нефритического синдрома включает в себя тщательное обследование пациента для выявления основного заболевания, которое стало причиной данной патологии. Дифференциальный подход к диагностике основывается на использовании инструментальных методов и осуществляется через лабораторные анализы. К диагностическим мероприятиям относятся:
- анализ крови для определения биохимического состава, выявления анемии, лейкоцитоза и скорости оседания эритроцитов (СОЭ);
- общий анализ мочи для оценки наличия гематурии, плотности мочи, уровня белка, лейкоцитов, а также слепков белка и клеточных элементов;
- ультразвуковое исследование почек;
- иммунологическое исследование.
Лечение данного синдрома направлено на устранение основного заболевания, учитывая клиническую форму течения. Острый нефритический синдром требует госпитализации, а оказание медицинской помощи сосредоточено на стабилизации состояния пациента: устранении отеков, гематурии, азотемии и протеинурии.
Хроническая форма не требует срочной госпитализации, достаточно планового обследования один раз в год. Это позволяет провести необходимые процедуры, способствующие полному выздоровлению и предотвращению рецидивов.
Лечение и профилактика нефритического синдрома вызывают много обсуждений среди пациентов и врачей. Многие отмечают важность ранней диагностики, так как это позволяет избежать серьезных осложнений. Врачи подчеркивают, что комплексный подход, включающий медикаментозную терапию, диету и контроль артериального давления, играет ключевую роль в управлении заболеванием. Пациенты делятся опытом, что соблюдение рекомендаций по питанию и ограничение соли значительно улучшает их состояние. Также распространены мнения о необходимости регулярного мониторинга функции почек и анализа мочи. Некоторые люди отмечают, что альтернативные методы, такие как фитотерапия, могут быть полезны, но всегда следует консультироваться с врачом. В целом, активное участие пациентов в процессе лечения и профилактики способствует лучшим результатам и повышает качество жизни.
Обзор препаратов
Терапия осуществляется с использованием:
- Диуретиков с низкой активностью – «Мидамор», «Спиронолактон», «Триамтерен». Среднеактивные препараты – «Гипотиазид», «Хлорталидон», «Метозалон». Сильнодействующие диуретики – «Торасемид», «Фуросемид», «Ксипамид». Выбор средств зависит от степени выраженности отеков. Для стабилизации артериального давления применяются «Метазолон», «Индапамид», этакриновая кислота.
- Препаратов, содержащих кальций – «Кантарен».
- Цитостатиков – «Азатиоприн», «Циклофосфамид», «Лейкеран».
- Антикоагулянтов, которые препятствуют образованию тромбов – «Гепарин», «Антитромбин III», «Протеин С».
- В случае инфекционной бактериальной природы заболевания назначаются антибиотики, такие как «Амоксициллин» и «Пенициллин», если возбудителем является энтерококк. При гнойных воспалительных процессах в почках используются «Цефалексин», «Ципролет», «Клафоран». Хронический нефритический синдром лечится с помощью «Моксифлоксацина», «Левофлоксацина» и «Нолицина».
- Витаминно-минерального комплекса – «Рутин», аскорбиновая кислота.
При необходимости могут быть назначены седативные и антигистаминные препараты.
Народные средства
В рамках консервативного лечения можно рассмотреть использование методов нетрадиционной медицины. Народные рецепты могут усилить эффект лекарств и также подходят для профилактических мер. Для терапии различных заболеваний применяются отвары и настои на основе растительных ингредиентов:
- Травяной сбор, состоящий из бессмертника, цветков календулы и зверобоя в равных пропорциях (по две столовые ложки на 0,5 литра воды). Отвар готовится на водяной бане в течение 15 минут, принимается по 250 мл утром натощак и вечером за три часа до сна.
- Аптечная ромашка и кора крушины (по 20 граммов каждого компонента) заливаются двумя стаканами кипятка, настаиваются в термосе в течение 2 часов и употребляются в течение дня небольшими порциями.
- Сушеные плоды шиповника (2 столовые ложки на 300 мл воды) варятся на медленном огне 10 минут, полученный отвар делится на два приема и принимается утром и вечером.
- Свежие березовые листья (150 граммов) заливаются 0,5 литра кипятка, настаиваются в закрытой емкости 4 часа, затем фильтруются. Рекомендуется принимать по 100 мл 5 раз с равными интервалами.
- Полевой хвощ и цветы цикория (по 1 столовой ложке) заливаются 0,5 литра воды, настаиваются 60 минут и принимаются в течение дня в три приема.
Для лечения детей количество ингредиентов следует уменьшить вдвое, учитывая возраст и возможные аллергические реакции на компоненты настоев.
Правила составления диеты
Обязательным аспектом в лечении заболеваний почек является правильная организация питания. Лечебная диета (№7) назначается для снижения артериального давления и уменьшения нагрузки на почки, а также для устранения отеков и нормализации обменных процессов. Рекомендуемый рацион включает:
- овощные супы (без мяса);
- молочные продукты (сметана, кефир, творог);
- нежирная птица;
- рыба, приготовленная на пару;
- яйца (не жареные);
- чай, компот, фруктовые соки, отвар шиповника;
- крупы;
- свежие или пропаренные овощи.
Из рациона следует исключить:
- жирные сорта мяса и рыбы, а также бульоны на их основе;
- свежие грибы в жареном и отварном виде;
- бобовые (горох, фасоль, чечевицу);
- острые приправы (горький перец, горчицу, хрен);
- копчености и маринованные продукты;
- свиное сало;
- крепкий кофе и какао.
Лечебное питание разрабатывается с учетом возраста пациента и особенностей его состояния.
Осложнения
Прогноз при ранней диагностике заболевания и правильном лечении является благоприятным. Синдром можно полностью устранить, не нанося вреда пациенту. Однако тяжелые формы нефритического поражения могут вызвать серьезные осложнения, такие как:
- сердечная недостаточность;
- почечная эклампсия (энцефалопатия);
- отек головного мозга;
- внутричерепное кровоизлияние;
- почечная дисплазия;
- ухудшение зрения из-за отечности век.
Если острая форма заболевания не лечится своевременно, это может привести к инвалидности пациента. В случаях, когда восстановление функции органа невозможно, требуется экстренная трансплантация почки.

Профилактика
Чтобы избежать развития заболеваний, важно следовать следующим рекомендациям:
- придерживайтесь сбалансированной диеты, минимизируя потребление соли;
- при наличии проблем с почками регулярно проходите ультразвуковое обследование;
- не откладывайте лечение инфекций;
- для укрепления иммунной системы проводите больше времени на свежем воздухе и занимайтесь физической активностью;
- следите за режимом дня, уделяя достаточно времени для отдыха;
- откажитесь от алкоголя, исключите курение и напитки с высоким содержанием кофеина.
Обеспечьте организм необходимыми витаминами и минералами. Раннее выявление заболеваний почек поможет предотвратить развитие нефритического синдрома в будущем.
Роль врача и необходимость регулярного наблюдения
Нефритический синдром представляет собой комплекс симптомов, связанных с воспалением почек, и требует внимательного подхода к диагностике и лечению. В этом контексте роль врача становится ключевой, так как именно он определяет стратегию лечения, контролирует течение заболевания и предотвращает возможные осложнения.
Первоначально пациент с нефритическим синдромом должен пройти полное медицинское обследование, включая анализы крови и мочи, ультразвуковое исследование почек и, при необходимости, биопсию. Эти диагностические процедуры помогают врачу установить точный диагноз, определить причину заболевания и выбрать наиболее эффективную терапию.
Регулярное наблюдение за состоянием пациента является важным аспектом лечения нефритического синдрома. Врач должен контролировать уровень артериального давления, анализировать результаты лабораторных исследований и следить за динамикой симптомов. Это позволяет своевременно выявлять ухудшение состояния и корректировать лечение.
Кроме того, регулярные визиты к врачу помогают в раннем выявлении возможных осложнений, таких как почечная недостаточность или сердечно-сосудистые заболевания, которые могут развиться на фоне нефритического синдрома. Врач может рекомендовать дополнительные исследования или консультации с узкими специалистами, такими как кардиолог или нефролог, для более комплексного подхода к лечению.
Важно также учитывать, что лечение нефритического синдрома может включать не только медикаментозную терапию, но и изменение образа жизни. Врач должен информировать пациента о необходимости соблюдения диеты, контроля за потреблением жидкости и регулярной физической активности. Это поможет улучшить общее состояние здоровья и снизить риск рецидивов заболевания.
Таким образом, роль врача в лечении нефритического синдрома не ограничивается только назначением лекарств. Необходимость регулярного наблюдения и комплексного подхода к лечению позволяет добиться лучших результатов и улучшить качество жизни пациентов, страдающих от этого заболевания.
Вопрос-ответ
Что входит в нефритический синдром?
Нефритический синдром — симптомокомплекс, развивающийся на фоне воспалительных заболеваний почек. Синдром характеризуется появлением эритроцитов в моче (макрогематурия), белка (протеинурия), повышением артериального давления и формированием периферических отеков мягких тканей.
Каковы рекомендации по лечению нефротического синдрома?
В соответствии с рекомендациями KDIGO, детям с нефротическим синдромом следует назначать пероральные кортикостероиды (преднизолон или преднизолон) в течение 8 недель: 4 недели ежедневного приема, затем 4 недели приема через день, или в течение 12 недель: 6 недель ежедневного приема, затем 6 недель приема через день.
Что такое нефрит синдром?
Нефритический синдром – это комплекс признаков почечной патологии, который включает отеки, гематурию и артериальную гипертензию. Возникает при разных формах гломерулярных нарушений: постинфекционном и быстропрогрессирующем гломерулонефрите, IgA-нефропатии, наследственных и аутоиммунных нефропатиях.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть предрасположенность к заболеваниям почек. Это поможет выявить проблемы на ранней стадии и начать лечение вовремя.
СОВЕТ №2
Соблюдайте здоровую диету, богатую фруктами, овощами и нежирными белками. Ограничьте потребление соли и сахара, чтобы снизить нагрузку на почки и улучшить общее состояние здоровья.
СОВЕТ №3
Поддерживайте оптимальный уровень гидратации, выпивая достаточное количество воды в течение дня. Это поможет почкам эффективно выводить токсины и предотвратить развитие нефритического синдрома.
СОВЕТ №4
Избегайте самолечения и не пренебрегайте назначениями врача. При появлении симптомов, таких как отеки, повышенное давление или изменения в мочеиспускании, немедленно обращайтесь за медицинской помощью.