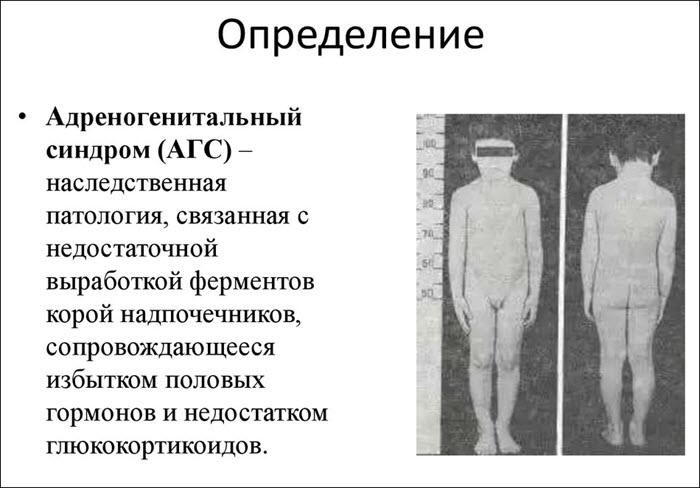
Адреногенитальный синдром (АГС) представляет собой наследственное эндокринное заболевание, обусловленное нарушением синтеза кортикостероидов в надпочечниках, что приводит к избытку андрогенов. Это состояние может проявляться как у детей, так и у взрослых, вызывая разнообразные клинические симптомы, включая нарушения полового развития и бесплодие. В данной статье мы рассмотрим факторы, способствующие развитию АГС, основные признаки патологии, методы диагностики, а также современные подходы к лечению и профилактике этого заболевания. Понимание этих аспектов имеет важное значение для своевременного выявления и эффективного управления состоянием, что может существенно улучшить качество жизни пациентов.
Причины возникновения
Проявление патологического состояния может быть обусловлено рядом факторов:
- Генетической предрасположенностью.
- Изменениями в коре надпочечников (это может быть связано как с доброкачественными опухолями, так и с онкологическими процессами).
Суть данного заболевания заключается в нарушении генетического кода – нехватке генов, участвующих в синтезе стероидов или других биологически активных веществ. Обычно это связано с мутацией гена, отвечающего за выработку важного гормона – кортизола. По статистике, такие случаи наблюдаются примерно в 95% ситуаций.
После перенесенных серьезных заболеваний, отравлений, травм, депрессий и значительных физических нагрузок могут возникнуть признаки данной патологии.
Заболевание может прогрессировать при переходе опухоли из доброкачественной формы в злокачественную. Образование постепенно развивается из коры надпочечников, что приводит к увеличению синтеза андрогенов.
Кроме того, болезнь может проявляться независимо от возраста пациента.
Врачи подчеркивают, что адреногенитальный синдром требует комплексного подхода к лечению. Основной целью терапии является нормализация уровня гормонов и предотвращение осложнений. В большинстве случаев назначается заместительная гормональная терапия, которая помогает восполнить недостаток кортизола и других стероидов. Это позволяет снизить уровень андрогенов и улучшить общее состояние пациента.
Кроме того, специалисты акцентируют внимание на необходимости регулярного мониторинга состояния здоровья, включая анализы на уровень гормонов и оценку функции надпочечников. В некоторых случаях может потребоваться хирургическое вмешательство для коррекции анатомических аномалий, связанных с синдромом. Важно, чтобы лечение проводилось под контролем эндокринолога, что обеспечивает индивидуальный подход и максимальную эффективность терапии.

Классификация и основные признаки патологии
Адреногенетический синдром представляет собой расстройство, связанное с нарушением функционирования надпочечников. Степень его выраженности определяется повреждением ДНК. Эндокринологи выделяют несколько форм этого заболевания:
- Сольтеряющий синдром. Это наиболее тяжелая форма, которая наблюдается у новорожденных. У девочек она проявляется аномалиями в строении половых органов, а у мальчиков – увеличением их размеров. Выработка противовоспалительных веществ в этом случае составляет всего 1%. Данное нарушение может привести к диарее, рвоте, изменению цвета кожи и судорогам. Без своевременного вмешательства существует риск летального исхода для ребенка.
- Вирильная форма. Эта форма заболевания протекает менее тяжело по сравнению с предыдущей. У девочек адреногенитальный синдром проявляется в неправильном формировании половых органов, а у мальчиков – в увеличении размеров полового члена. Признаки недостаточности почек отсутствуют. Выработка веществ, предотвращающих воспалительные процессы, снижена и составляет от 1 до 5%. В результате этого с возрастом начинается выработка мужских половых гормонов.
- Постпубертатный. Эта форма считается наиболее легкой среди всех перечисленных. Симптомы проявляются в период полового созревания и в возрасте, когда человек готов к репродукции. Половые органы имеют нормальное анатомическое строение, но у женщин может наблюдаться увеличение клитора, а у мужчин – пениса. Выработка противовоспалительных веществ снижена до 20-30%. При обследовании могут быть выявлены бесплодие или нарушения менструального цикла.
При наличии дефектов других генов могут возникать редкие заболевания, такие как врожденные, поздние, связанные с нарушением синтеза жировых клеток и липидные расстройства.
Симптомы, связанные с адреногенитальным синдромом у детей и взрослых, включают:
- В раннем возрасте наблюдается высокий рост и избыточный вес, однако к 12 годам эти показатели нормализуются. Взрослые имеют худощавое телосложение и невысокий рост.
- У мальчиков при адреногенитальном синдроме отмечается уменьшенный размер яичек и увеличение полового члена. У девочек – клитор, напоминающий пенис, избыточный рост волос по мужскому типу, повышенная сексуальность и грубый голос.
- Деформация костной ткани приводит к ускоренному росту.
- Нестабильное психоэмоциональное состояние.
- Пониженное артериальное давление, судороги.
- При сольтеряющей форме могут наблюдаться апатия, понос, рвота, потеря веса, обезвоживание, нарушения кровообращения и тахикардия.
- У мальчиков в возрасте 2 лет могут быть замечены увеличение полового члена, потемнение кожи вокруг ануса, интенсивная пигментация мошонки, наличие эрекции, быстрое развитие костной ткани и гипертрихоз.
- У девушек в подростковом возрасте наблюдаются нерегулярные менструации, избыточный рост волос в нежелательных местах, жирная кожа и мужское телосложение.
https://youtube.com/watch?v=xzeJxQD7GjY
| Аспект лечения | Описание | Цель |
|---|---|---|
| Заместительная гормональная терапия (ЗГТ) | Ежедневный прием глюкокортикоидов (например, гидрокортизона) для восполнения дефицита кортизола. В некоторых случаях могут быть назначены минералокортикоиды (например, флудрокортизон) для поддержания водно-солевого баланса. | Предотвращение адреналовых кризов, нормализация уровня гормонов, подавление избыточной выработки андрогенов, обеспечение нормального роста и развития. |
| Мониторинг и коррекция дозы | Регулярный контроль уровня гормонов (17-ОН-прогестерон, тестостерон, кортизол, ренин) в крови, а также электролитов. Коррекция дозы препаратов в зависимости от результатов анализов, возраста, стрессовых ситуаций (болезни, операции). | Поддержание оптимального гормонального баланса, минимизация побочных эффектов ЗГТ, предотвращение осложнений. |
| Хирургическая коррекция (при необходимости) | У девочек с вирилизацией наружных половых органов может потребоваться феминизирующая пластика (например, клиторопластика, вагинопластика) в раннем возрасте. | Восстановление анатомически правильного строения наружных половых органов, улучшение качества жизни, психологический комфорт. |
| Психологическая поддержка | Консультации психолога или психотерапевта для пациентов и их семей, особенно в подростковом возрасте, для адаптации к диагнозу, решению вопросов самоидентификации и социальной адаптации. | Помощь в принятии диагноза, преодолении психологических трудностей, формировании позитивного образа тела, улучшении качества жизни. |
| Генетическое консультирование | Консультации для родителей и будущих родителей по вопросам наследования заболевания, рисков для будущих детей, возможности пренатальной диагностики. | Информирование о генетических аспектах заболевания, планирование семьи, принятие обоснованных решений. |
| Образование и самоконтроль | Обучение пациентов и их родителей принципам ЗГТ, распознаванию симптомов адреналового криза, правилам поведения в экстренных ситуациях (например, увеличение дозы глюкокортикоидов при стрессе). | Повышение осведомленности о заболевании, развитие навыков самоконтроля, предотвращение жизнеугрожающих состояний. |
Возможные осложнения
Появление патологических отклонений может привести к множеству осложнений в процессе развития ребенка, однако наиболее серьезным последствием является стойкое бесплодие, которое делает зачатие невозможным. Чем раньше возникла проблема, тем меньше шансов у женщины стать матерью. Если беременность все же наступает, риск выкидыша на ранних сроках значительно увеличивается.
Во время родов также могут возникнуть сложности, включая ослабление мышц матки. Женщины с подобными диагнозами часто испытывают нестабильность психоэмоционального состояния и могут остро реагировать на незначительные раздражители.
Адреногенитальный синдром (АГС) — это наследственное заболевание, связанное с нарушением работы надпочечников, что приводит к избытку андрогенов. Люди, столкнувшиеся с этой проблемой, часто делятся своим опытом лечения. Многие отмечают важность ранней диагностики, так как это позволяет избежать серьезных осложнений. Врачи рекомендуют гормональную терапию, которая помогает нормализовать уровень гормонов и предотвратить развитие симптомов, таких как вирилизация у женщин. Пациенты подчеркивают, что регулярные консультации с эндокринологом и соблюдение назначений значительно улучшают качество жизни. Также важна поддержка со стороны семьи и друзей, что помогает справляться с психологическими аспектами заболевания. В целом, адекватное лечение и внимание к своему здоровью играют ключевую роль в управлении АГС.
Используемая диагностика
Диагностика изменений в половых органах является достаточно простой процедурой и осуществляется сразу после рождения ребенка. В некоторых случаях для подтверждения наличия женского кариотипа применяется кариотипирование. Для выявления синдрома проводятся следующие исследования:
- Определение уровня прогестерона, а именно концентрации 17-ОН-прогестерона. Это первый индикатор недостатка гормонов кортизола и альдостерона. Уровень этого вещества может увеличиваться в 3–9 раз.
- Анализ мочи на наличие гормонов, вырабатываемых организмом. Если их уровень превышает норму в 6–8 раз, это указывает на высокое содержание андрогенов.
- Измерение уровня АКТГ в крови. При классических формах заболевания наблюдается повышенная секреция этого гормона в передней доле гипофиза, что подтверждается лабораторными тестами.
- Ультразвуковое исследование яичников. В корковом веществе яичников находятся фолликулы, находящиеся на стадии созревания, и сами яичники могут быть немного увеличены.
- Измерение температуры тела. Температура может изменяться в период ановуляторного цикла: первая фаза длительная, а вторая — короткая.
При сольтеряющем синдроме наблюдается высокая концентрация ренина в крови.
Если необходимы более углубленные исследования, к процессу привлекаются специалисты, такие как урологи, эндокринологи и генетики.
Рекомендации по лечению адреногенитального синдрома
Основным методом лечения адреногенитального синдрома (АГС) является терапия, в рамках которой применяется заместительная гормональная терапия. Она направлена на восполнение недостатка противовоспалительных клеток в организме. Если у женщин нет планов на беременность, пигментация кожи не слишком выражена, а менструальный цикл протекает регулярно, то гормональные препараты не назначаются. Эффективность лечения зависит от типа заболевания, его симптомов и их интенсивности.
Во многих случаях к основным препаратам добавляются хирургические вмешательства и другие медикаменты, подобранные в зависимости от специфики патологии:
- Бесплодие. В этом случае назначаются гормональные препараты, использование которых контролируется врачом. Лечение продолжается до тех пор, пока не нормализуется менструальный цикл и не произойдет зачатие. Чтобы предотвратить выкидыш, терапия завершается только на 13-й неделе беременности. В первом триместре рекомендуется применять эстрогены, а позже – прогестероны.
- Регулирование менструального цикла. Если женщина не собирается беременеть, но у нее наблюдаются нерегулярные менструации и акне, то назначаются оральные контрацептивы с содержанием гестагенов.
- Врожденные формы АГС. Девочкам с признаками ложноположительного гермафродитизма (наличие как мужских, так и женских половых гормонов в равных количествах) назначается гормональная терапия, а также проводится хирургическая коррекция половых органов. При сольтеряющем варианте заболевания дополнительно назначаются минералокортикоиды, дозировка которых постепенно увеличивается.
Если принято решение о восстановлении женских половых функций, то наряду с хирургическими процедурами и терапией также оказывается психологическая поддержка.
Решение об удалении матки и придатков должно приниматься только в особых случаях или по настоятельной просьбе пациентки, однако это может быть ошибочным шагом.

Прогноз и профилактика
Прогноз результатов терапевтических процедур и других вмешательств наиболее оптимален, если заболевание было выявлено на ранней стадии. У женщин с увеличенными половыми органами после хирургического вмешательства возможно продолжение полноценной половой жизни и естественные роды. При назначении заместительной терапии для любой формы патологии можно ожидать, что произойдет развитие молочных желез, нормализация менструального цикла и восстановление репродуктивной функции. Перед тем как планировать беременность, важно проконсультироваться с врачами.
Если в семье имеются случаи подобных отклонений, рекомендуется обратиться к генетику для получения консультации. Наилучшим вариантом будет проведение анализов у обоих партнеров, что поможет выявить скрытые формы расстройства.
Во время беременности синдром не всегда может быть обнаружен, так как этому могут помешать околоплодные воды и их состав. После родов проводится диагностика на наличие повышенной концентрации гормона гидропрогестерона, что позволяет оперативно определить тактику лечения расстройства и восстановить здоровье женщины.
Роль генетического консультирования
Генетическое консультирование играет ключевую роль в управлении адреногенитальным синдромом (АГС), поскольку это заболевание имеет наследственный характер и связано с мутациями в генах, отвечающих за синтез кортикостероидов. Основной целью генетического консультирования является предоставление пациентам и их семьям информации о природе заболевания, его наследовании и возможных последствиях для здоровья.
При первом обращении к генетическому консультанту важно провести полное генетическое обследование, которое включает в себя анализ семейного анамнеза, а также молекулярно-генетическое тестирование. Это позволяет определить наличие мутаций в генах, таких как CYP21A2, которые ответственны за 21-гидроксилазную недостаточность, наиболее распространенную форму АГС.
Генетическое консультирование также включает в себя оценку риска передачи заболевания потомству. Если у одного из родителей выявлена мутация, то существует вероятность, что ребенок унаследует это заболевание. Консультант может предложить различные варианты для планирования семьи, включая пренатальную диагностику, которая позволяет выявить наличие АГС у плода на ранних стадиях беременности.
Кроме того, генетическое консультирование предоставляет информацию о возможных вариантах лечения и управления состоянием. Это особенно важно для родителей, которые могут испытывать стресс и беспокойство по поводу здоровья своего ребенка. Консультанты могут помочь в разработке индивидуального плана лечения, который может включать гормональную терапию для коррекции недостатка кортикостероидов и предотвращения осложнений, связанных с заболеванием.
Важно отметить, что генетическое консультирование не только информирует о медицинских аспектах, но и поддерживает эмоциональное благополучие пациентов и их семей. Понимание генетической природы заболевания и доступ к необходимой информации могут значительно снизить уровень тревожности и помочь в принятии обоснованных решений о лечении и образе жизни.
Таким образом, генетическое консультирование является важным компонентом комплексного подхода к лечению адреногенитального синдрома, обеспечивая пациентов и их семьи необходимыми знаниями и поддержкой для эффективного управления заболеванием.
Вопрос-ответ
Какой метод является основным для диагностики адреногенитального синдрома?
Диагностика адреногенитального синдрома. Основной метод выявления классических форм дефицита 21-гидроксилазы – проведение новорожденным неонатального скрининга с исследованием уровня 7-ОН-прогестерона (17-ОНР) в крови. Биоматериал берут из пятки и определяют в нем уровень 17-ОHP — предшественника стероидных гормонов.
Что такое адреногенитальный синдром простыми словами?
Адреногенитальный синдром (АГС) относится к группе врожденных эндокринных нарушений, при которых надпочечники утрачивают способность поддерживать физиологически сбалансированную выработку гормонов.
Советы
СОВЕТ №1
Регулярно проходите обследования у эндокринолога для контроля уровня гормонов и оценки состояния здоровья. Это поможет своевременно выявить изменения и скорректировать лечение.
СОВЕТ №2
Следите за своим питанием и образом жизни. Здоровая диета и физическая активность могут помочь улучшить общее состояние и снизить риск осложнений, связанных с адреногенитальным синдромом.
СОВЕТ №3
Обсуждайте с врачом возможные варианты заместительной гормональной терапии, если это необходимо. Правильное лечение может значительно улучшить качество жизни и снизить симптомы синдрома.
СОВЕТ №4
Поддерживайте связь с группами поддержки или другими пациентами, страдающими от адреногенитального синдрома. Обмен опытом и информацией может быть полезен для эмоциональной поддержки и получения новых знаний о заболевании.