Пузырно-мочеточниковый рефлюкс (ПМР) — это заболевание, при котором моча из мочевого пузыря возвращается в мочеточники, что может привести к серьезным осложнениям, особенно у детей. В данной статье мы рассмотрим причины развития ПМР, его классификацию и основные симптомы, а также современные методы диагностики и лечения. Понимание особенностей этого состояния и своевременное обращение к специалистам могут значительно улучшить качество жизни ребенка и предотвратить возможные осложнения, что делает данную информацию особенно важной для родителей и медицинских работников.
Причины возникновения патологии
Рефлюкс почки у детей представляет собой одно из врожденных заболеваний, возникающих в результате нарушений эмбрионального развития. Существует множество аномалий, которые могут привести к обратному току мочи из мочевого пузыря, однако точные причины их возникновения до конца не выяснены.
- Анатомические аномалии расположения структур. Чаще всего наблюдается изменение положения устья мочеточника.
- Недостаточное развитие смыкательного механизма. В норме он предотвращает заброс жидкости во время опорожнения мочевого пузыря.
- Укорочение подслизистого туннеля. В некоторых участках мочеточник проходит в мышечном слое, что необходимо для предотвращения обратного тока мочи. В ряде случаев длина интрамуральной части канала оказывается недостаточной, что приводит к его неполному смыканию.
- Дивертикул мочевого пузыря, представляющий собой образование своеобразного кармана.
Пузырно-мочеточниковый рефлюкс у детей может развиваться еще в утробе матери, что приводит к раннему появлению симптомов. У взрослых же ПМР чаще всего связано с наличием других хронических заболеваний:
- Воспаление слизистой оболочки мочевого пузыря. Цистит, затрагивающий участки внутреннего слоя в области устьев уретры, нарушает нормальную работу выделительной системы.
- Аденома простаты у мужчин часто становится причиной ПМР. Это связано с анатомическими особенностями расположения органов: увеличенная предстательная железа оказывает механическое давление на соседние структуры.
- Склероз шейки мочевого пузыря также может способствовать развитию симптомов рефлюкса на фоне уропатии. Эта проблема часто возникает как следствие воспалительных процессов в простате у мужчин.
Врачи подчеркивают, что лечение пузырно-мочеточникового рефлюкса требует индивидуального подхода, учитывающего степень тяжести заболевания и возраст пациента. Основными методами терапии являются консервативные и хирургические. Консервативное лечение включает наблюдение, применение антибиотиков для профилактики инфекций и коррекцию сопутствующих заболеваний. Однако в случаях тяжелого рефлюкса или осложнений, таких как пиелонефрит, врачи рекомендуют оперативное вмешательство. Хирургические методы, такие как уретеральная реимплантация, позволяют восстановить нормальный отток мочи и предотвратить рецидивы. Важно, чтобы лечение проводилось под контролем опытного специалиста, что обеспечивает максимальную эффективность и минимизацию рисков для здоровья пациента.

Степени пузырно-мочеточникового рефлюкса и основные симптомы
Болезни принято делить на несколько категорий. В данном случае выделяют три основных типа:
- Пассивный тип заболевания проявляется при заполнении мочевого пузыря.
- Активный рефлюкс возникает во время сокращения мышц. В таких ситуациях заброс жидкости происходит не постоянно и связан с процессом мочеиспускания.
- Смешанный тип болезни характеризуется сочетанием обоих механизмов, при этом симптомы проявляются довольно ярко.
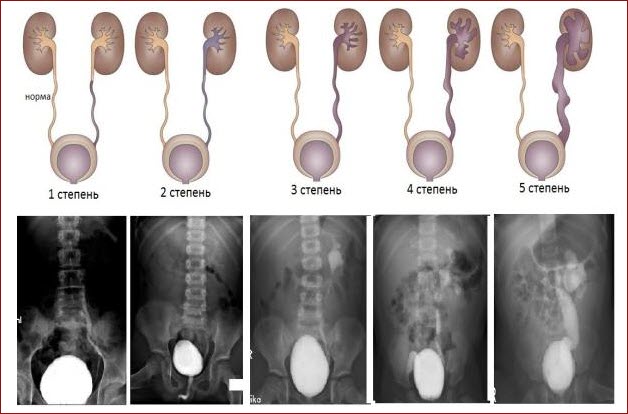
Степень выраженности патологических изменений играет ключевую роль в забросе мочи в почки как у детей, так и у взрослых. Это напрямую влияет на проявление симптомов и прогноз заболевания. Выделяют несколько стадий патологии:
- На первой стадии заброс жидкости происходит только в мочеточник. Поражения почек не наблюдаются, так как интоксикация не происходит, и лоханочный аппарат остается неизменным.
- Вторая стадия ПМР характеризуется ухудшением состояния. Жидкость забрасывается не только в мочеточники, но и в чашечки почек, попадая в лоханки, однако пока не вызывает структурных изменений.
- Третья стадия обычно сопровождается выраженными клиническими симптомами, связанными с расширением собирательной системы почек. Заброс мочи в лоханки становится постоянным, что приводит к изменению их формы. Часто развивается пиелонефрит.
- Четвертая стадия характеризуется ухудшением структурных изменений. Мочеточники расширяются, а лоханочный аппарат почек увеличивается в размерах. На этом этапе может развиться гидронефроз.
- Пятая стадия является финальным этапом прогрессирования заболевания и имеет наихудший прогноз, так как нефропатия достигает максимальной степени выраженности.
Клинические проявления заболевания зависят как от причин его возникновения, так и от индивидуальных особенностей пациента. Стадия расстройства также имеет большое значение. У детей симптомы пузырно-мочеточникового рефлюкса могут проявляться уже в первые недели жизни, однако диагностировать проблему внутриутробно не удается. У новорожденных наблюдаются общие признаки недомогания: плач, снижение аппетита, отставание в развитии. Часто заболевание может не проявляться до 3-й или 4-й стадии. По мере прогрессирования расстройства могут возникать дыхательные нарушения, лихорадка, скопление мочи в брюшной полости и развитие почечной недостаточности. У старших детей и взрослых пациентов часто наблюдается болезненность в поясничной области, а также жалобы на тошноту и симптомы общей интоксикации. Важным клиническим признаком является изменение суточного объема мочи и развитие недержания.

| Метод лечения | Описание | Показания |
|---|---|---|
| Консервативная терапия | Антибиотикопрофилактика, регулярное опорожнение мочевого пузыря, коррекция запоров. | Рефлюкс I-III степени, отсутствие анатомических аномалий, отсутствие рецидивирующих инфекций мочевыводящих путей. |
| Эндоскопическая коррекция | Введение объемообразующего вещества (например, дефлюкса) в область устья мочеточника для создания антирефлюксного механизма. | Рефлюкс II-IV степени, неэффективность консервативной терапии, наличие рецидивирующих инфекций мочевыводящих путей, желание избежать открытой операции. |
| Хирургическая коррекция (уретероцистонеостомия) | Открытая операция по пересадке мочеточника в мочевой пузырь с формированием антирефлюксного механизма. | Рефлюкс IV-V степени, неэффективность консервативной и эндоскопической терапии, выраженные анатомические аномалии, прогрессирующее повреждение почек. |
| Наблюдение | Регулярный контроль состояния почек и мочевыводящих путей без активного лечения. | Рефлюкс I степени у детей младшего возраста, спонтанное разрешение рефлюкса, отсутствие симптомов и осложнений. |
Лечение пузырно-мочеточникового рефлюкса вызывает множество обсуждений среди пациентов и специалистов. Многие отмечают, что ранняя диагностика играет ключевую роль в успешной терапии. Врачи подчеркивают важность индивидуального подхода: для некоторых пациентов достаточно консервативного лечения, включая наблюдение и медикаменты, в то время как другим может потребоваться хирургическое вмешательство.
Пациенты часто делятся своим опытом, рассказывая о том, как изменение образа жизни, включая диету и физическую активность, помогло им справиться с симптомами. Однако не все согласны с тем, что консервативные методы всегда эффективны. Некоторые отмечают, что хирургия может значительно улучшить качество жизни и снизить риск осложнений.
Важным аспектом является также поддержка со стороны медицинских работников и близких, что помогает пациентам справляться с психологическими аспектами заболевания. В целом, обсуждение методов лечения рефлюкса подчеркивает необходимость комплексного подхода и активного участия пациента в процессе выздоровления.
Диагностические исследования
Подтверждение наличия пузырно-мочеточникового рефлюкса (ПМР) основывается на данных анамнеза, лабораторных исследованиях и визуальных методах диагностики.
Наиболее информативным методом является рентгенологическое исследование с использованием контрастного вещества. Для этого необходимо провести катетеризацию мочевого пузыря, после чего в него вводится рентгеноконтрастное средство. Это позволяет детально визуализировать утолщение мочеточников и расширение почечной лоханки. Процедура не является травматичной, но при этом предоставляет ценную информацию, что и обуславливает ее широкое применение. Выполняется серия рентгеновских снимков как при полном, так и при опустошенном мочевом пузыре. Ультразвуковое исследование (УЗИ) брюшной полости и выделительной системы также может помочь в выявлении патологий, хотя его точность не столь высока. Тем не менее, УЗИ полезно для определения первопричин развития ПМР у взрослых, когда он имеет вторичное происхождение. Эндоскопические методы также играют важную роль в оценке состояния пациента. Они используются как для диагностики, так и для лечения. С помощью специального оборудования осуществляется осмотр внутренней поверхности мочевого пузыря, а также возможен забор образцов для морфологических исследований.
Не менее важными являются анализы мочи и крови, которые позволяют косвенно оценить состояние почек.
Лечение заболевания
Борьба с заболеванием включает в себя как устранение его причин, так и применение симптоматической терапии для улучшения состояния пациента. В этом процессе могут использоваться как лекарственные методы, так и хирургические вмешательства. Выбор стратегии лечения осуществляется врачом на основе результатов диагностики. Если у пациента обнаружена врожденная аномалия, наиболее целесообразным будет проведение хирургической операции.
Консервативные методы
Медикаментозная поддержка пациентов включает использование антибактериальных средств широкого спектра действия и противовоспалительных препаратов. Такой подход помогает справиться с рефлюксом, вызванным циститом. Также проводится катетеризация мочевого пузыря, что способствует более быстрому восстановлению его слизистой оболочки. Рекомендуется чаще посещать туалет, особенно если в анализах обнаружены инфекционные агенты. Моча является питательной средой для бактерий, поэтому ее своевременное удаление способствует более быстрому выздоровлению.
Антибиотикотерапия является универсальным методом лечения пузырно-мочеточникового рефлюкса как у детей, так и у взрослых. Это заболевание всегда связано с развитием цистита. В некоторых случаях, особенно на поздних стадиях, оно может осложняться инфекциями почек, что приводит к пиелонефриту. Несмотря на информацию о возможном чрезмерном использовании антибактериальных средств для предотвращения рефлюкса, их применение оправдано даже у детей младше трех лет при диагностике данной патологии.
Хотя хирургическое вмешательство считается наиболее эффективным, особенно при выявлении первичного заболевания, противомикробная терапия также применяется у маленьких пациентов. Это позволяет отложить операцию, что снижает анестезиологические риски, поскольку проведение процедуры у детей до года является сложной задачей. Ключевым условием для успешного применения антибиотиков является регулярность их приема, что требует строгого контроля со стороны родителей. В противном случае существует риск развития резистентности к назначенному препарату.
Для улучшения состояния пациента также назначаются физиотерапевтические процедуры. Они способствуют улучшению обмена веществ, что положительно сказывается на функционировании выделительной системы.
Важным аспектом в лечении пузырно-мочеточникового рефлюкса является восстановление нормальной работы почек. Это достигается путем внутривенного введения солевых растворов и применения препаратов, регулирующих уровень артериального давления.
Хирургическое вмешательство
Хирургическое вмешательство является наиболее эффективным методом борьбы с пузырно-мочеточниковым рефлюксом (ПМР). Лечение рефлюкса мочевого пузыря у детей направлено на восстановление нормальной анатомии структур. У взрослых пациентов к хирургическим методам прибегают, если консервативная терапия не дает ожидаемых результатов. В ходе операции формируется новый сфинктер мочеточника, и в некоторых случаях применяются биоимпланты. Выбор конкретной хирургической техники зависит от типа патологии и степени ее выраженности, и окончательное решение принимает врач. В настоящее время широко используется эндоскопическое оборудование, которое позволяет проводить коррекцию с минимальным травматизмом. Открытые операции выполняются только при диагностировании 4-й и 5-й степени пузырно-мочеточникового рефлюкса. У детей часто проводится пересадка устья в физиологически правильное положение, что способствует восстановлению нормального функционирования выделительной системы. Хирургическое вмешательство связано с низким риском осложнений, а последующее лечение сводится к коррекции нарушений в работе почек.

Прогноз
Исход болезни определяется множеством факторов. Ключевыми являются как причина возникновения ПМР, так и степень выраженности патологических изменений. Прогноз становится благоприятным при раннем выявлении заболевания. Если же диагностируются серьезные нарушения в работе почек, существует высокий риск возникновения склеротических изменений, инфаркта тканей и гидронефроза. Эти состояния негативно сказываются на качестве жизни пациента. Прогноз при 5-й степени ПМР варьируется от осторожного до неблагоприятного.
Отзывы
Дмитрий, 39 лет, Омск
У меня возникли трудности с мочеиспусканием – я часто бегал в туалет. Появились боли в пояснице, и я решил обратиться к врачу. Специалисты диагностировали аденому простаты, на фоне которой развился пузырно-мочеточниковый рефлюкс. Мне назначили препараты для уменьшения размеров предстательной железы и антибиотики. После завершения лечения я стал чувствовать себя значительно лучше.
Надежда, 26 лет, Пермь
Мой сын родился с аномалией развития мочеточников. Врачи не могут установить причину этого состояния. Ребенок часто плакал, плохо ел и у него регулярно поднималась температура. В 8 месяцев ему сделали операцию, которая помогла устранить пузырно-мочеточниковый рефлюкс и предотвратить повреждение почек. Сейчас он абсолютно здоров и чувствует себя замечательно.
Профилактика пузырно-мочеточникового рефлюкса
является важным аспектом в управлении этим заболеванием, особенно у детей, у которых оно чаще всего диагностируется. Основные цели профилактических мер заключаются в снижении риска рецидивов, предотвращении осложнений и улучшении качества жизни пациентов.
Одним из ключевых направлений профилактики является ранняя диагностика и лечение инфекций мочевых путей. У детей, особенно у девочек, существует повышенный риск развития инфекций, которые могут усугубить течение. Регулярные обследования и анализы мочи помогут выявить инфекции на ранних стадиях и начать своевременное лечение. Важно обучить родителей признакам инфекций мочевых путей, таким как частые позывы к мочеиспусканию, болезненные ощущения или изменение цвета мочи.
Кроме того, необходимо обратить внимание на правильное мочеиспускание. Дети должны быть обучены регулярному и полному опорожнению мочевого пузыря. Это особенно актуально для детей, которые могут стесняться или откладывать поход в туалет. Регулярные перерывы на мочеиспускание в течение дня помогут предотвратить переполнение мочевого пузыря и снизить риск рефлюкса.
Также важным аспектом профилактики является соблюдение режима питья. Достаточное количество жидкости, особенно в форме воды, способствует нормализации функции почек и мочевыводящих путей. Родителям следует следить за тем, чтобы дети пили достаточно воды, особенно в жаркую погоду или при физической активности.
В некоторых случаях может быть рекомендовано применение медикаментозной профилактики, особенно у детей с высоким риском рецидивов. Антибиотики могут быть назначены для предотвращения инфекций мочевых путей, однако их использование должно быть обоснованным и контролируемым, чтобы избежать развития антибиотикорезистентности.
Хирургические методы также могут рассматриваться как профилактическая мера у детей с тяжелыми формами, которые не поддаются консервативному лечению. Хирургическое вмешательство может включать коррекцию анатомических аномалий, способствующих рефлюксу, что в свою очередь снижает риск инфекций и других осложнений.
Наконец, важным аспектом профилактики является регулярное наблюдение у специалиста. Дети с должны находиться под контролем уролога или нефролога, который сможет оценить динамику состояния, корректировать лечение и при необходимости направлять на дополнительные обследования.
Таким образом, профилактика требует комплексного подхода, включающего раннюю диагностику, правильное поведение при мочеиспускании, соблюдение режима питья, медикаментозную терапию и регулярное наблюдение у специалистов. Эти меры помогут снизить риск осложнений и улучшить качество жизни пациентов.
Вопрос-ответ
Как лечить пузырно-мочеточный рефлюкс?
Большинству детей с ВУР 1-3 степени не требуется интенсивное лечение. Рефлюкс проходит сам по себе со временем, обычно в течение 5 лет. Детям, у которых часто возникают лихорадка или инфекции, может потребоваться постоянная профилактическая антибиотикотерапия и периодические анализы мочи. Также возможно хирургическое лечение.
Можно ли вылечить пузырно-мочеточный рефлюкс у взрослых?
Вторичный пузырно-мочеточный рефлюкс можно лечить следующими методами: лечением основного заболевания, вызывающего повреждение мышц или нервов в мочевом пузыре, применением антибиотиков для лечения инфекций мочевыводящих путей.
Что такое антирефлюксная операция мочеточника?
Уретероцистонеостомия (пересадка мочеточника с антирефлюксной защитой) — это урологическая операция, с помощью которой восстанавливают нормальную уродинамику верхних мочевых путей.
Считается ли пузырно-уретеральный рефлюкс заболеванием почек?
Везикоуретеральный рефлюкс (ВУР) сам по себе не представляет угрозы для жизни. Однако ВУР может приводить к рецидивирующим инфекциям мочевыводящих путей (ИМП), которые, в свою очередь, могут вызывать рубцевание почек, а затем усугубляться почечной гипертензией (высоким кровяным давлением вследствие заболевания почек) и другими заболеваниями почек.
Советы
СОВЕТ №1
Регулярно проходите обследования у врача-уролога, чтобы контролировать состояние и динамику пузырно-мочеточникового рефлюкса. Это поможет своевременно выявить возможные осложнения и скорректировать лечение.
СОВЕТ №2
Следите за режимом питья и старайтесь употреблять достаточное количество жидкости, чтобы поддерживать нормальную функцию почек и мочевыводящих путей. Это может помочь снизить риск инфекций и улучшить общее состояние.
СОВЕТ №3
Обратите внимание на диету: избегайте острого, кислого и слишком соленого питания, так как это может раздражать мочевой пузырь и усугублять симптомы рефлюкса. Включите в рацион больше фруктов и овощей.
СОВЕТ №4
При наличии симптомов инфекции мочевых путей, таких как боль при мочеиспускании или частые позывы, немедленно обращайтесь к врачу. Раннее лечение инфекций поможет предотвратить ухудшение состояния и развитие осложнений.