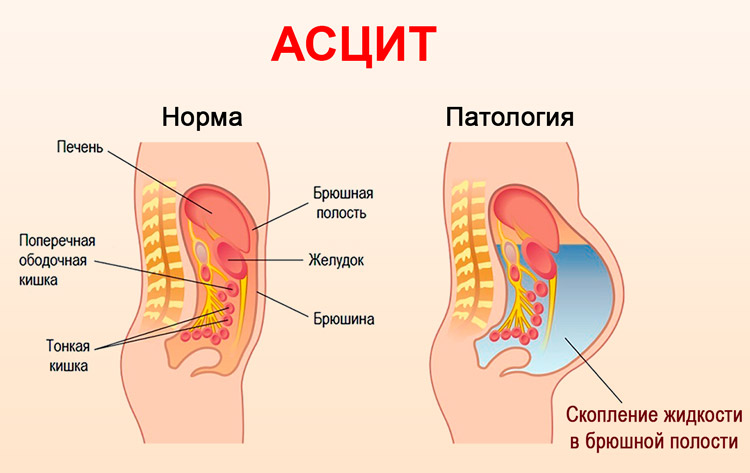
Отёчно-асцитический синдром представляет собой сложное клиническое состояние, которое возникает в результате различных заболеваний и характеризуется накоплением жидкости в полостях организма, что приводит к отёкам и асциту. Понимание причин его развития, а также своевременная диагностика и адекватное лечение являются ключевыми факторами для улучшения качества жизни пациентов и предотвращения осложнений. В данной статье мы рассмотрим основные провоцирующие факторы, характерные признаки патологии, методы диагностики и рекомендации по выбору эффективного лечения, что поможет читателям лучше ориентироваться в данной проблеме и своевременно обращаться за медицинской помощью.
Провоцирующие факторы
Частой причиной возникновения внутрибрюшного отека является хроническое заболевание печени, известное как цирроз. В процессе прогрессирования этой патологии происходит замена нормальной паренхиматозной ткани печени на соединительную (строму). Это приводит к изменению размеров печени (она может как увеличиваться, так и уменьшаться) и нарушению её функций.
Если говорить о причинах асцитического синдрома, то основными факторами, способствующими его развитию, являются:
- Портальная гипертензия – это механический фактор. Данное состояние характеризуется постоянным повышением давления в венозном стволе, по которому кровь от органов пищеварительной системы (желудка, кишечника и селезёнки) поступает в печень. Это явление связано с нарушением кровотока в сосудах портального русла, нижней полой и печёночных венах.
- Гормональный фактор. При недостатке гормонов щитовидной железы нарушаются функции органов, что увеличивает риск развития микседемы и отека. В то же время, при перемещении жидкости из сосудов в брюшную полость объём крови в системе кровообращения значительно уменьшается, что приводит к повышению давления. Для восстановления гомеостаза организм начинает вырабатывать новые гормоны, что приводит к увеличению артериального давления, вытеснению жидкости из сосудов и её накоплению в брюшной полости. Таким образом, развивается вторичный механизм патологического процесса.
- Нарушения в работе нейрогуморальной системы, что также может привести к отекам.
- Проблемы с кровообращением и связанный с этим дисбаланс электролитов и жидкости.
Перечисленные факторы в совокупности вызывают отечные явления и другие симптомы асцита.
Помимо цирроза печени, асцитический синдром может быть вызван следующими заболеваниями и состояниями:
- Сердечная недостаточность. При этом заболевании в большом круге кровообращения происходит застой крови, что приводит к образованию свободной жидкости вне органов.
- Злокачественные опухоли. Опухоли в органах пищеварительной, дыхательной и мочеполовой системах.
Цирроз, сердечная недостаточность и рак составляют около девяноста процентов всех зарегистрированных случаев отечно-асцитического синдрома.
Остальные факторы, способствующие развитию асцита, составляют около десяти процентов случаев:
- Заболевания почек. Чаще всего это гломерулонефрит или амилоидоз.
- Длительное голодание.
- Лимфостаз, вызванный паразитарным поражением лимфатических сосудов.
- Перитониты различной природы, при которых происходит выход жидкости в брюшную полость.
Врачи отмечают, что отёчно-асцитический синдром может развиваться по различным причинам, включая сердечную недостаточность, заболевания печени, почек и некоторые онкологические процессы. Основным механизмом формирования отёков является нарушение водно-электролитного баланса и увеличение проницаемости сосудистой стенки. Важно учитывать, что у каждого пациента причины могут быть индивидуальными, что требует тщательной диагностики.
Методы лечения данной патологии зависят от основного заболевания. Врачи рекомендуют комплексный подход, включающий диету с ограничением соли, применение диуретиков для уменьшения отёков и, в некоторых случаях, парацентез для удаления избыточной жидкости. Также важно контролировать основное заболевание, что может включать медикаментозную терапию или хирургическое вмешательство. Регулярное наблюдение и коррекция лечения позволяют значительно улучшить качество жизни пациентов с отёчно-асцитическим синдромом.

Признаки асцита
При развитии отёчно-асцитического состояния в брюшной полости может накапливаться до двадцати пяти литров жидкости, однако это явление начинает рассматриваться как патология уже при наличии всего одного литра свободной жидкости.
Ключевые симптомы:
- увеличение объёма живота и общего веса тела;
- появление вен на поверхности живота;
- выпячивание пупка;
- болезненные ощущения в области живота, чувство «распирания»;
- одышка;
- метеоризм;
- нарушения в работе органов пищеварения;
- отёки на нижних конечностях.
Степень выраженности симптомов и скорость появления неприятных ощущений зависят от причины асцита. Например, медленное и незначительное развитие состояния может наблюдаться при длительном голодании. В то же время резкое увеличение объёма жидкости может быть вызвано тромбом, блокирующим воротную вену, или сжатием лимфатических сосудов.
Увеличение объёма жидкости приводит к затруднениям в физической активности, как механического (сложности с наклоном или поворотом), так и физиологического характера (одышка из-за сжатия органов дыхания и сердца).
https://youtube.com/watch?v=GS3mPoY56vQ
| Причина развития отёчно-асцитического синдрома | Механизм развития | Методы лечения |
|---|---|---|
| Заболевания печени (цирроз, хронический гепатит) | Портальная гипертензия, снижение синтеза альбумина, задержка натрия и воды. | Диуретики (петлевые, калийсберегающие), ограничение натрия, парацентез, трансюгулярное внутрипеченочное портосистемное шунтирование (TIPS), трансплантация печени. |
| Сердечная недостаточность (правожелудочковая, бивентрикулярная) | Повышение центрального венозного давления, застой в системном кровообращении, снижение сердечного выброса, активация ренин-ангиотензин-альдостероновой системы. | Диуретики, ингибиторы АПФ, бета-блокаторы, антагонисты минералокортикоидных рецепторов, ограничение жидкости и натрия. |
| Нефротический синдром | Массивная протеинурия, гипоальбуминемия, снижение онкотического давления плазмы, задержка натрия и воды. | Диуретики, инфузии альбумина, кортикостероиды, иммуносупрессанты (в зависимости от причины нефротического синдрома), ограничение натрия. |
| Злокачественные новообразования (карциноматоз брюшины) | Метастатическое поражение брюшины, нарушение лимфооттока, повышенная проницаемость капилляров, выработка вазоактивных веществ опухолью. | Химиотерапия, таргетная терапия, паллиативный парацентез, внутрибрюшинное введение химиопрепаратов. |
| Панкреатит (острый, хронический) | Воспаление поджелудочной железы, высвобождение ферментов, повреждение сосудов, экссудация жидкости в брюшную полость. | Обезболивание, инфузионная терапия, антибиотики (при инфицированном панкреонекрозе), хирургическое лечение (при осложнениях). |
| Туберкулезный перитонит | Воспаление брюшины, вызванное Mycobacterium tuberculosis, образование гранулем, экссудация жидкости. | Противотуберкулезная терапия (комбинация препаратов), парацентез. |
| Микседема (тяжелый гипотиреоз) | Накопление мукополисахаридов в интерстициальном пространстве, задержка натрия и воды, снижение метаболизма. | Заместительная терапия гормонами щитовидной железы (левотироксин). |
| Констриктивный перикардит | Утолщение и кальцификация перикарда, ограничение наполнения желудочков, повышение венозного давления. | Хирургическое удаление перикарда (перикардэктомия). |
| Тромбоз печеночных вен (синдром Бадда-Киари) | Обструкция оттока крови из печени, повышение давления в синусоидах, застой, асцит. | Антикоагулянты, тромболитики, TIPS, хирургическое шунтирование. |
Диагностика
Физикальное обследование пациента с отёчно-асцитическим синдромом позволяет получить ясную клиническую картину. Диагностический процесс начинается с осмотра, пальпации, перкуссии и сбора анамнеза.
Анализ истории болезни, физические проявления и жалобы пациента служат основой для предположения о наличии синдрома. Для выяснения причин данного состояния назначаются следующие виды диагностики:
- Ультразвуковое исследование. С помощью УЗИ брюшной полости врач получает информацию о количестве жидкости и возможных причинах асцита, таких как цирроз печени или злокачественные опухоли. УЗИ грудной клетки позволяет оценить состояние сердца, сосудов и органов дыхания.
- Диагностическая лапароскопия. Это малоинвазивный хирургический метод, при котором через небольшой прокол в брюшной полости вводятся инструменты и оптическое оборудование. Специалист может на экране увидеть состояние внутренних органов, а также взять на анализ жидкость, что помогает определить диагноз по её цвету и цитологическому составу.
- Лапароцентез. Эта процедура сочетает в себе как диагностические, так и лечебные аспекты. Через специальный надрез удаляется выпот, и могут вводиться лекарственные препараты. Кроме того, по цвету и составу жидкости врач может оценить степень развития патологии и её причины.
- Рентгенография. Исследование грудной клетки предоставляет информацию о возможных заболеваниях, способствующих накоплению жидкости, таких как туберкулёз лёгких или сердечная недостаточность. Рентген брюшной полости позволяет выявить наличие жидкости при её объёме от 500 мл.
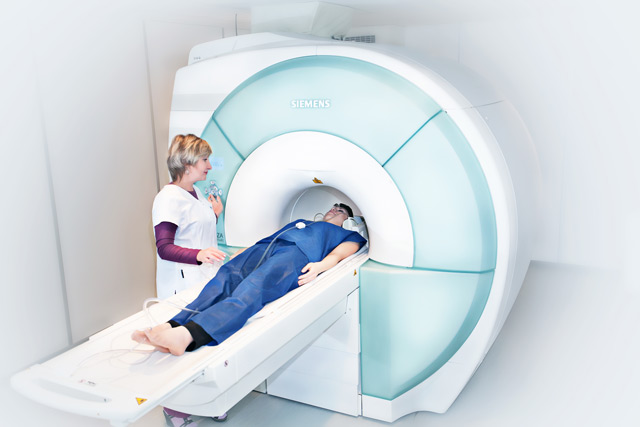
- Компьютерная или магнитно-резонансная томография. Эти методы позволяют обнаружить жидкость в брюшной полости на ранних стадиях, когда ультразвуковое исследование и другие методы ещё не дают результатов.
- Ангиография – это метод исследования сосудов. Данное обследование назначается при подозрении на сосудистую природу патологии.
- Сцинтиграфия печени – это метод лучевой диагностики, который помогает подтвердить или опровергнуть цирроз как причину асцита.
Помимо инструментальных исследований, для уточнения диагноза назначают биохимический анализ крови, коагулограмму и проверяют уровень α-фетопротеина. Повышение последнего может указывать на наличие злокачественных образований в печени. Биохимический анализ помогает понять, какие органы нарушили свою работу, а отклонения в показателях свёртываемости могут свидетельствовать о циррозе.
Таким образом, сам синдром может быть диагностирован уже при первом осмотре и анализе жалоб пациента, в то время как выяснить первопричину отёка возможно только после проведения дополнительных исследований.
Отёчно-асцитический синдром вызывает множество обсуждений среди медицинских специалистов и пациентов. Основные причины его развития включают сердечную недостаточность, заболевания печени, почек и некоторые онкологические процессы. Люди часто отмечают, что отёки могут быть следствием неправильного питания, малоподвижного образа жизни и стресса. Методы лечения варьируются в зависимости от первопричины. Врачами рекомендуются диета с ограничением соли, использование диуретиков и, в некоторых случаях, парацентез для удаления жидкости из брюшной полости. Важно также учитывать необходимость комплексного подхода, включая физическую активность и контроль за состоянием здоровья. Многие пациенты подчеркивают, что ранняя диагностика и своевременное обращение к врачу играют ключевую роль в успешном лечении.
Основные методы лечения
Лечение отёчно-асцитического синдрома включает несколько ключевых направлений: удаление избыточной жидкости, улучшение состояния пациента и патогенетическую терапию.
При значительном объёме жидкости рекомендуется её удаление с помощью хирургического вмешательства, чаще всего это лапароцентез.
К оперативным методам, направленным на устранение причин заболевания, относится создание шунта между воротной и печёночной венами. Это позволяет разгрузить сосуды и восстановить нормальное давление.
В случае цирроза печени хирургическое вмешательство может включать трансплантацию органа.
Консервативное лечение направлено на устранение причины заболевания. При поражениях печени назначаются гепатопротекторы, а при сердечной недостаточности – препараты, улучшающие работу сердечно-сосудистой системы и так далее.
Для отёков любой природы обычно назначаются мочегонные средства.
Рекомендации врачей, независимо от причины асцитического синдрома, включают:
- соблюдение постельного режима;
- диету с ограничением или полным исключением поваренной соли.
Осложнения и прогноз
Прогноз для патологического состояния зачастую оказывается неблагоприятным. Это объясняется тем, что наличие жидкости указывает на запущенную стадию заболевания. В случае цирроза печени, каждый второй пациент с отёками умирает в течение двух лет.
Если же причины, вызвавшие развитие синдрома, не представляют опасности и лечение было начато своевременно, существует вероятность полного выздоровления.
Осложнения асцита могут варьироваться в зависимости от первопричины:
- воспаление брюшной полости;
- гепаторенальный синдром;
- образование паховых и пупочных грыж;
- переход синдрома в неизлечимую форму.
Немедленное лечение основного заболевания повышает шансы на полное или частичное выздоровление и снижает риск возникновения осложнений.
Профилактика отёчно-асцитического синдрома
Профилактика отёчно-асцитического синдрома является важным аспектом в управлении состоянием пациентов, особенно тех, кто подвержен риску развития данного синдрома. Основные направления профилактических мероприятий включают в себя изменение образа жизни, контроль сопутствующих заболеваний и регулярное медицинское наблюдение.
1. Изменение образа жизни. Одним из ключевых факторов, способствующих развитию отёчно-асцитического синдрома, является неправильное питание и малоподвижный образ жизни. Рекомендуется следить за рационом, исключая из него продукты, богатые солью и насыщенными жирами, что поможет снизить риск задержки жидкости в организме. Употребление достаточного количества белка также важно, так как он способствует поддержанию онкотического давления в крови. Регулярная физическая активность, даже в умеренных объемах, способствует улучшению циркуляции крови и лимфы, что может предотвратить развитие отёков.
2. Контроль сопутствующих заболеваний. Многие хронические заболевания, такие как сердечно-сосудистые патологии, заболевания печени и почек, могут способствовать развитию отёчно-асцитического синдрома. Поэтому важно регулярно проходить медицинские обследования и следить за состоянием здоровья. Лечение основного заболевания, например, контроль артериального давления при гипертонии или соблюдение диеты при заболеваниях печени, может значительно снизить риск развития отёков и асцита.
3. Регулярное медицинское наблюдение. Пациенты, находящиеся в группе риска, должны находиться под постоянным наблюдением врача. Это включает в себя регулярные анализы крови, УЗИ органов брюшной полости и другие диагностические процедуры, которые помогут выявить ранние признаки отёчно-асцитического синдрома. Важно также информировать врача о любых изменениях в состоянии здоровья, таких как увеличение веса, отёки или дискомфорт в животе.
4. Образовательные программы. Проведение образовательных программ для пациентов и их семей о признаках и симптомах отёчно-асцитического синдрома может помочь в раннем выявлении проблемы. Знание о том, как распознать первые признаки отёков и асцита, а также понимание важности своевременного обращения за медицинской помощью, может существенно улучшить прогноз и качество жизни пациентов.
Таким образом, профилактика отёчно-асцитического синдрома требует комплексного подхода, включающего в себя изменения в образе жизни, контроль заболеваний и регулярное медицинское наблюдение. Эти меры помогут снизить риск развития синдрома и улучшить общее состояние здоровья пациентов.
Вопрос-ответ
Отечно Асцитический синдром причины?
Появление отечно-асцитического синдрома свидетельствует о декомпенсации адаптационных систем организма и наступлении qualitatively нового, прогностически неблагоприятного этапа в развитии цирроза печени. Жидкость пропотевает в брюшную полость, в результате чего возникает асцит.
Какое заболевание чаще всего служит причиной развития асцита?
Основной причиной развития асцита становятся онкологические заболевания — рак желудка, поджелудочной железы или яичников. В этих случаях раковые клетки влияют на способность организма правильно распределять жидкость.
Советы
СОВЕТ №1
Регулярно контролируйте уровень жидкости в организме, особенно если у вас есть предрасположенность к заболеваниям печени или сердечно-сосудистой системы. Употребление достаточного количества воды поможет избежать обезвоживания и поддерживать нормальный водно-солевой баланс.
СОВЕТ №2
Следите за своим питанием и ограничьте потребление соли, так как избыток натрия может способствовать задержке жидкости в организме. Включите в рацион больше свежих овощей и фруктов, которые помогут улучшить обмен веществ.
СОВЕТ №3
Регулярно проходите медицинские обследования, особенно если у вас есть хронические заболевания. Это поможет своевременно выявить возможные проблемы и начать лечение до того, как они приведут к отёчно-асцитическому синдрому.
СОВЕТ №4
Обсудите с врачом возможность применения диуретиков, если у вас уже есть отёчно-асцитический синдром. Правильно подобранные препараты могут помочь снизить отёчность и улучшить общее состояние.