Синдром Лериша представляет собой серьезное сосудистое заболевание, связанное с нарушением кровообращения в нижних конечностях, что может привести к значительным осложнениям и ухудшению качества жизни пациента. В данной статье мы рассмотрим основные причины возникновения синдрома, его характерные симптомы и методы диагностики, а также обсудим важность своевременного хирургического вмешательства. Понимание факторов, способствующих прогрессированию заболевания, и знание признаков, на которые следует обратить внимание, помогут читателям вовремя обратиться за медицинской помощью и выбрать оптимальное лечение.
Причины появления синдрома Лериша
Окклюзия аорто-подвздошного сегмента является одной из наиболее распространенных патологий артериальной системы. Это состояние, при котором происходит закупорка главной артерии, известно в медицине уже давно. Современное название появилось в двадцатом веке, когда французский хирург Рене Лериш провел первую операцию по удалению части закупоренного сосуда.
Аорта, являясь самым крупным сосудом, который переносит кровь от сердца к органам, проходит через туловище и в области верхней части тазовой кости делится на правую и левую подвздошные артерии. Эти артерии отвечают за кровоснабжение нижних конечностей. Описываемый синдром связан с окклюзией в той части аорты, где она анатомически завершается.
Данное заболевание также известно как атеросклеротический тромбоз или хроническая облитерация аорты и имеет полиэтиологическую природу: его развитие может быть вызвано множеством факторов. Основные причины возникновения окклюзии в этом сегменте можно разделить на две ключевые группы:
- Атеросклероз. Это состояние, при котором происходит закупорка сосудов всего организма, является ведущей причиной развития рассматриваемой патологии. Оно вызывается неправильным образом жизни, включая недостаток сна, нерациональное питание с высоким содержанием жиров и холестерина, низкую физическую активность и отсутствие регулярных тренировок.
- Неспецифический аортоартериит. Это заболевание с недостаточно изученной природой, при котором в главной артерии и её стенках возникает воспалительный процесс. Если окклюзия вызвана именно этим фактором, то говорят о синдроме Такаясу-Лериша. Данное название связано с тем, что этот системный васкулит впервые описал японский офтальмолог Микито Такаясу.
На указанные выше причины приходится около девяноста пяти процентов всех этиологических факторов. К менее распространённым причинам, которые также могут привести к закупорке аорты в подвздошном сегменте, относятся:
- постэмболическое нарушение проходимости сосудов;
- облитерирующий эндартериит;
- тромбоз, возникший в результате травмы;
- гипоплазия (недоразвитие) сосудов;
- фибромускулярная дисплазия (стеноз и аневризма, в основном, подвздошных артерий).
Синдром Лериша, характеризующийся нарушением кровообращения в нижних конечностях, вызывает у врачей значительное беспокойство. Основными причинами его возникновения являются атеросклероз, тромбообразование и сужение артерий, что приводит к недостаточному кровоснабжению. Врачи отмечают, что факторы риска включают курение, диабет, гипертонию и высокий уровень холестерина. Для устранения синдрома важно не только медикаментозное лечение, но и изменение образа жизни: отказ от вредных привычек, регулярные физические нагрузки и соблюдение диеты. В некоторых случаях может потребоваться хирургическое вмешательство, например, ангиопластика или шунтирование. Врачи подчеркивают, что ранняя диагностика и комплексный подход к лечению способны значительно улучшить качество жизни пациентов и предотвратить серьезные осложнения.

Основные признаки патологии
Степень серьезности общих нарушений в функционировании систем организма зависит от длины участка сосуда, который подвергся обтурации (закупорке) и недостаточно обеспечивает ткани необходимыми веществами.
Симптомы синдрома Лериша не проявляются сразу после первичного повреждения сосудов. Они начинают развиваться по мере прогрессирования облитерации большей части артерии. До момента, когда возникает тромбоз, пациент ощущает признаки болезни только после значительных физических нагрузок, поэтому долгое время может не обращать на них внимания. В состоянии покоя симптомы проявляются постепенно, их нарастание происходит медленно.
Патология начинается с падения давления в удаленных сосудах, что приводит к ухудшению микроциркуляции крови. По мере прогрессирования синдрома нарушаются обменные процессы в тканях.
Симптоматика заболевания включает:
- Боль в нижних конечностях, возникающая при прохождении определенной дистанции. Пациенты испытывают дискомфорт в голени, бедре, ягодицах и пояснице, что связано с развитием ишемии. Это приводит к так называемой перемежающейся хромоте, и в зависимости от ее тяжести и расстояния, которое пациент может пройти без боли, выделяют следующие степени:
- I степень. Эта стадия характеризуется функциональной компенсацией, то есть восстановление еще возможно. Пациенты отмечают повышенную утомляемость, судороги и неприятные ощущения в нижних конечностях (покалывание, онемение). Часто они жалуются на то, что ноги мёрзнут без видимой причины. Боль, заставляющая остановиться, возникает при прохождении расстояния от полукилометра до километра (в среднем темпе).
- II степень. На этапе субкомпенсации пациенты уже осознают симптомы как проблему и часто обращаются за медицинской помощью. Дистанция, которую можно пройти до появления болей, составляет около двухсот метров. На пораженной ноге наблюдается выпадение волос, нарушается их рост. Кожа становится сухой и шелушится. Ногти становятся ломкими, их рост значительно замедляется. Подкожная жировая клетчатка и мышцы стопы истощаются и теряют свою функциональность.
- III степень. Декомпенсация проявляется постоянными болями: даже в состоянии покоя пациента беспокоят голень и бедро. Дистанция, которую человек может пройти, сокращается до тридцати метров. Кожа становится тонкой и легко ранимой, незначительные царапины могут привести к образованию язв и трещин. Цвет кожных покровов на пораженной конечности меняется в зависимости от ее положения: при опускании нога краснеет, при поднятии – бледнеет. Мышцы стопы и голени атрофируются.
- IV степень. Деструктивные изменения проявляются в невыносимых постоянных болях в голеностопе и пальцах ног. Дистальные отделы нижних конечностей покрываются незаживающими язвами, вокруг которых наблюдается покраснение, а внутри – серый налет. Голень и стопа отекают. Без своевременной медицинской помощи может развиться гангрена.
-
Ослабление (присутствие только систолического шума) или полное отсутствие пульсации бедренных артерий.
-
Эректильная дисфункция у мужчин, не поддающаяся лечению, связана с ишемией: спинального и тазового отделов. Кроме полового бессилия, по тем же причинам при ходьбе может возникать боль в нижней части живота.
https://youtube.com/watch?v=nhDjVbSd_S4
| Причины возникновения синдрома Лериша | Способы устранения синдрома Лериша (консервативные) | Способы устранения синдрома Лериша (хирургические) |
|---|---|---|
| Атеросклероз аорты и подвздошных артерий | Отказ от курения | Аорто-бедренное шунтирование |
| Сахарный диабет | Контроль артериального давления | Подвздошно-бедренное шунтирование |
| Артериальная гипертензия | Контроль уровня холестерина | Эндартерэктомия |
| Гиперлипидемия | Прием антиагрегантов (аспирин, клопидогрел) | Стентирование аорты и подвздошных артерий |
| Ожирение | Прием статинов | Ангиопластика |
| Наследственная предрасположенность | Регулярные физические нагрузки | Протезирование аорты и подвздошных артерий |
| Курение | Диета с низким содержанием жиров | Симпатэктомия (в некоторых случаях) |
| Возраст | Лечение сопутствующих заболеваний (сахарный диабет, гипертония) | Гибридные операции |
| Малоподвижный образ жизни | Физиотерапия |
Диагностика
Заподозрить развитие рассматриваемой патологии можно по жалобам пациента на сочетание симптомов перемежающейся хромоты и полового бессилия. Процесс диагностики синдрома Лериша начинается с тщательного сбора анамнеза, визуального осмотра и проверки пульсации бедренных артерий. Для уточнения диагноза и получения информации о характере и морфологии повреждений, после анализа истории болезни, аускультации и пальпации, врач назначает дополнительные исследования, включая лабораторные и инструментальные.
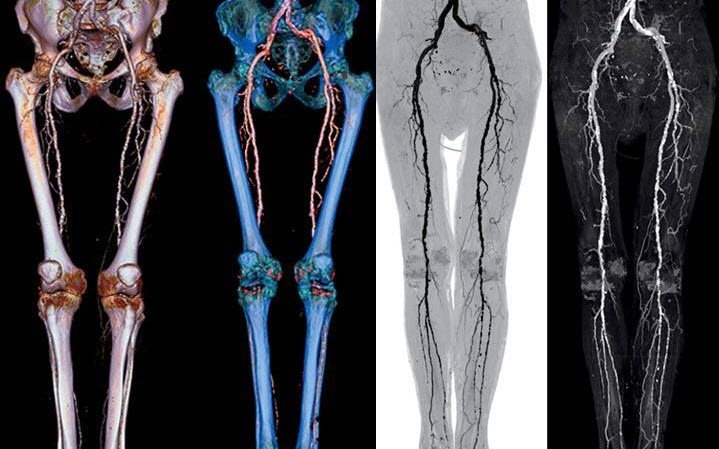
- Ультразвуковая диагностика (дуплексное сканирование: стандартная методика в сочетании с допплеровским исследованием). В ходе процедуры измеряется кровоток в изменённых сосудах, который при наличии заболевания значительно снижен.
- Компьютерная томография с контрастированием – помогает определить процент окклюзии по сравнению со здоровой частью артерии и длину поражённого участка. Этот метод используется не только для диагностики, но и для подготовки к хирургическому вмешательству.
- Контрастная ангиография. Применяется, если планируется инструментальная терапия с хирургическим вмешательством.
- Магнитно-резонансная ангиография – менее предпочтительная альтернатива вышеуказанным методам.
- Сравнение артериального давления в области лодыжек и плеча, а именно – отношение первого ко второму. В норме этот показатель составляет около единицы. Значение ниже единицы указывает на развитие ишемии в нижней конечности. Индекс 0,4 и ниже свидетельствует о тяжёлой степени заболевания.
- Анализ крови – включает исследование следующих параметров:
- Уровень жиров и липидов. Измеряются показатели триглицеридов, холестерина, липопротеидов низкой и высокой плотности, а также белковый компонент липопротеинов.
- В рамках дифференциальной диагностики с диабетической этиологией сосудистых заболеваний определяется уровень гликированного гемоглобина, который в норме составляет около семи процентов.
- Перед введением контраста для исследования рекомендуется определить уровень креатинина. Если значение превышает норму, введение вещества крайне нежелательно, так как это может негативно сказаться на функции почек.
- Оценка свёртываемости крови. Этот анализ не является обязательным, но проводится при наличии генетической предрасположенности к медленному механизму остановки крови или если у пациента ранее были случаи тромбозов. Измеряются протромбиновое и активированное частичное тромбопластиновое время, количество тромбоцитов, уровень фибриногена, антитромбина, а также протеинов C и S, антикардиолипиновые антитела и другие показатели.
На основе лабораторных и инструментальных исследований, а также аускультации, осмотра и сбора анамнеза, проводится дифференциальная диагностика. Установить диагноз синдрома Лериша позволяет исключение других заболеваний, таких как облитерирующий эндартериит и пояснично-крестцовый радикулит. В отличие от радикулита, при котором наблюдается пульсация магистральных артерий без сосудистого шума и отсутствие связи симптомов с движением, облитерирующий эндартериит характеризуется наличием пульса в бедренных артериях и отсутствием систолического шума, а также чаще встречается у молодых пациентов.
Синдром Лериша, связанный с нарушением кровообращения в области таза и нижних конечностей, вызывает множество обсуждений среди пациентов и специалистов. Люди часто отмечают, что основными причинами его возникновения являются атеросклероз, курение и диабет. Многие делятся своим опытом, рассказывая о том, как симптомы, такие как боль в ногах при физической активности, значительно ухудшают качество жизни. Важным аспектом является своевременная диагностика, которая позволяет избежать серьезных осложнений. Что касается способов устранения, то пациенты упоминают как консервативные методы, такие как медикаментозная терапия и физиотерапия, так и хирургические вмешательства, включая ангиопластику. В целом, люди подчеркивают необходимость комплексного подхода к лечению и важность регулярных консультаций с врачом.
Существующие методы терапии
Основная задача при терапии данного заболевания заключается в восстановлении нормального кровообращения в нижних конечностях и органах таза. Это может привести к частичному или полному восстановлению функций органов, которые пострадали от ишемии. При своевременном и эффективном лечении значительно снижается риск осложнений со стороны сердечно-сосудистой системы, таких как инфаркты миокарда и инсульты.
Лечение синдрома Лериша требует комплексного подхода, который включает в себя следующие методы:
- хирургическое вмешательство;
- консервативные методы терапии;
- народные средства.
Оперативное вмешательство
При диагностике синдрома Лериша хирургическое вмешательство является наиболее эффективным способом лечения, позволяющим устранить основную причину заболевания, особенно на второй и более поздних стадиях. Существует четкая схема выполнения операций.
Операция противопоказана для следующих категорий пациентов:
- с злокачественными опухолями;
- перенесшими инфаркт или инсульт менее трех месяцев назад;
- с терминальной сердечной недостаточностью;
- с печеночной и почечной недостаточностью;
- с декомпенсированной легочной недостаточностью;
- с гангреной области голеностопа;
- при наличии необратимой контрактуры суставов.
Во всех остальных случаях, когда синдром прогрессирует до второй стадии, операция становится необходимой. Хирургическое вмешательство может быть выполнено различными методами, в зависимости от локализации, протяженности и степени окклюзии.
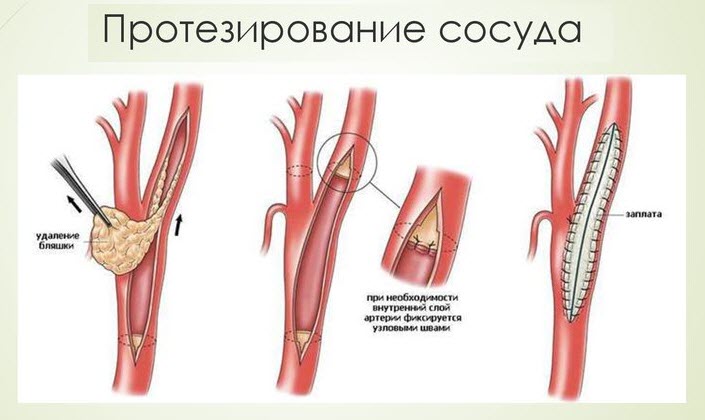
- Реконструкция сосуда с помощью эндартерэктомии. Это один из старейших методов, который включает удаление вещества, вызвавшего облитерацию. На артерии делают небольшой разрез, через который удаляется патологический субстрат. После этого сосуд зашивают, используя синтетическую или аутовенозную заплату, либо применяя технику сосудистого шва.
- Шунтирование. Этот метод предполагает создание обходного пути для кровотока. В качестве шунта могут использоваться аутовена, искусственные сосуды или синтетические замены. Если обе артерии на выходе из аорты поражены окклюзией, устанавливается двойной протез, который в медицинской практике называют «штанами», а научно – бифуркационное аорто-бедренное шунтирование. Если поражен сосуд с одной стороны, шунты устанавливаются выше и ниже облитерированного участка, параллельно пораженной артерии. Для доступа к сосудам выполняются два разреза: в паху и в области живота.
- Установка протеза. Закупоренный участок артерии удаляется, и на его место устанавливается либо синтетический аналог, либо аутовена, взятая из здоровой конечности.
- Малоинвазивные щадящие методы. Эти методы применяются, если вышеописанные операции могут представлять опасность для жизни пациента. В таких случаях проводится стентирование – создание пути для кровотока не в обход пораженного участка, а непосредственно через него, или чрескожная транслюминальная ангиопластика.
Консервативная терапия
Медикаментозные и другие консервативные методы лечения применяются как вспомогательная терапия до и после хирургического вмешательства, а также в тех случаях, когда операция невозможна, или на начальной стадии заболевания.
К лекарственным средствам, которые могут быть назначены при синдроме, относятся:
- Сосудорасширяющие препараты.
- Ганглиоблокаторы. Они блокируют передачу нервных сигналов в постганглионарные нервные волокна, что приводит к снижению сосудосуживающих импульсов и облегчает кровоток в нижележащие сосуды.
- Анальгетики. Эти препараты используются для облегчения сильной боли.
Помимо медикаментов, при синдроме Лериша существуют клинические рекомендации:
- Регулярные умеренные физические нагрузки, такие как пешие прогулки;
- Мониторинг факторов риска: контроль артериального давления и уровня холестерина в крови;
- Отказ от курения.
Следование медицинским рекомендациям является обязательным, так как их игнорирование может привести к неблагоприятным последствиям.

Народные методы
Народные методы лечения данного заболевания не имеют научно обоснованной эффективности и применяются исключительно в качестве дополнения к традиционным медикаментозным средствам, под строгим наблюдением врача. Среди предложенных рекомендаций можно выделить:
- ванночки для ног с отваром крапивы, которые следует делать перед сном через день;
- для внутреннего применения – смесь из 100 граммов мёда, одной головки чеснока и одного лимона, измельчённых в мясорубке и настаиваемых в течение недели в темном месте при комнатной температуре. После завершения настаивания, полученное средство хранится в холодильнике и принимается по одной чайной ложке дважды в день: утром натощак и перед сном.
Прогноз
При запоздалом обращении к специалисту и отказе от хирургического вмешательства прогноз становится неблагоприятным: возможна инвалидизация и даже летальный исход.
Синдром, выявленный на начальной стадии, может быть успешно лечен при условии соблюдения пациентом рекомендаций врача и проведения операции в нужное время. Хирургическое вмешательство способствует восстановлению трудоспособности, несмотря на определенные ограничения в физической активности.
Синдром Лериша, связанный с облитерацией аорты, легко поддается диагностике и лечению, однако отказ от операции может привести к инвалидности и смерти в течение нескольких лет после перехода заболевания во вторую стадию.
Профилактика синдрома Лериша
Профилактика синдрома Лериша включает в себя комплекс мероприятий, направленных на снижение риска развития этого заболевания, а также на поддержание здоровья сосудов и нормального кровообращения в нижних конечностях. Основные аспекты профилактики можно разделить на несколько ключевых направлений.
1. Здоровый образ жизни: Ведение активного образа жизни является одним из самых эффективных способов профилактики синдрома Лериша. Регулярные физические нагрузки, такие как ходьба, плавание или занятия спортом, способствуют улучшению кровообращения и укреплению сосудистой стенки. Рекомендуется уделять внимание как кардионагрузкам, так и упражнениям на развитие мышечной силы.
2. Правильное питание: Сбалансированное питание играет важную роль в профилактике сосудистых заболеваний. Необходимо ограничить потребление насыщенных жиров, сахара и соли, а также увеличить количество овощей, фруктов, цельнозерновых продуктов и источников омега-3 жирных кислот. Это поможет снизить уровень холестерина в крови и предотвратить атеросклероз, который является одной из основных причин синдрома Лериша.
3. Контроль факторов риска: Важно регулярно контролировать уровень артериального давления, сахара в крови и уровень холестерина. Людям с предрасположенностью к сердечно-сосудистым заболеваниям следует проходить регулярные медицинские обследования и следовать рекомендациям врачей. При наличии таких факторов риска, как курение, ожирение или диабет, необходимо принимать меры для их коррекции.
4. Отказ от курения: Курение является одним из главных факторов, способствующих развитию атеросклероза и, как следствие, синдрома Лериша. Отказ от курения значительно снижает риск развития сосудистых заболеваний и улучшает общее состояние здоровья.
5. Поддержание нормального веса: Избыточный вес и ожирение увеличивают нагрузку на сосуды и способствуют развитию различных заболеваний, включая синдром Лериша. Поддержание нормального веса через правильное питание и физическую активность поможет снизить риск развития этого синдрома.
6. Умеренное употребление алкоголя: Умеренное потребление алкоголя может иметь некоторые положительные эффекты на сердечно-сосудистую систему, однако злоупотребление алкоголем может привести к ухудшению состояния сосудов. Рекомендуется ограничить потребление алкоголя и следовать рекомендациям по его употреблению.
7. Регулярные медицинские осмотры: Профилактические осмотры у врача помогут выявить предрасположенность к сосудистым заболеваниям на ранних стадиях. Важно не игнорировать симптомы, такие как боль в ногах при физической нагрузке, и своевременно обращаться за медицинской помощью.
Следуя этим рекомендациям, можно значительно снизить риск развития синдрома Лериша и других сосудистых заболеваний, а также улучшить общее состояние здоровья и качество жизни.
Вопрос-ответ
Синдром лериша причины?
Причиной синдрома Лериша являются атеросклероз (до 90-94% всех случаев), неспецифический аортоартериит, травматический тромбоз. Заболевание постепенно прогрессирует, выделяют следующие стадии: I — судороги икроножных мышц, зябкость ног, судороги.
Какова классификация синдрома Лериша?
Классификация синдрома Лериша. По локализации окклюзии выделяют: локализацию ниже нижней брызжеечной артерии (нижняя окклюзия), локализацию над нижней брызжеечной артерией (средняя окклюзия), локализацию под или на уровне почечных артерий (высокая окклюзия).
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть факторы риска, такие как диабет, высокое кровяное давление или курение. Это поможет выявить проблемы с кровообращением на ранних стадиях.
СОВЕТ №2
Поддерживайте активный образ жизни, включая физические упражнения в свою повседневную рутину. Упражнения, такие как ходьба или плавание, могут улучшить кровообращение и снизить риск развития синдрома Лериша.
СОВЕТ №3
Обратите внимание на свое питание. Употребляйте больше фруктов, овощей и продуктов, богатых омега-3 жирными кислотами, чтобы поддерживать здоровье сосудов и улучшать циркуляцию крови.
СОВЕТ №4
Если вы уже испытываете симптомы синдрома Лериша, обратитесь к врачу для получения рекомендаций по лечению. Это может включать медикаментозную терапию, физиотерапию или даже хирургическое вмешательство в зависимости от степени заболевания.