Причины появления
Пролежни делятся на два основных типа:
- экзогенные (внешние);
- эндогенные (внутренние).
Внешние повреждения тканей возникают в результате механического воздействия, которое проявляется в длительном и интенсивном сжатии.
Наиболее подверженными риску являются участки тела, где между кожей и костями отсутствуют мышечные волокна. Это часто наблюдается у пациентов, которые по различным причинам находятся в неподвижном состоянии. Кроме того, внешние пролежни могут возникать из-за:
- гипсовых повязок;
- неправильно наложенных шин;
- ношения протезов;
- неудачно подобранных корсетов;
- складок постельного белья;
- тугих повязок;
- узкой одежды.
К факторам, способствующим развитию пролежней, относятся:
- курение;
- избыточный вес;
- несбалансированное питание;
- недостаточное потребление жидкости;
- сахарный диабет;
- сердечно-сосудистые заболевания;
- повышенное потоотделение при высокой температуре;
- аллергические реакции на средства по уходу за кожей.
Также важным аспектом в образовании внешних пролежней являются санитарно-гигиенические процедуры, проводимые над неподвижными пациентами. Удаление мокрого белья из-под больного может привести к смещению верхних слоев мягких тканей, что, в свою очередь, вызывает повреждение кровеносных сосудов и нарушает нормальное кровоснабжение кожи.
Эндогенные омертвения возникают из-за длительного нахождения в ране, органе или полости различных медицинских инструментов (таких как дренажи или катетеры), а также при хронических запорах и окаменении каловых масс.
Внутренние пролежни можно разделить на:
- нейротрофические;
- смешанные.
Нейротрофические пролежни развиваются у пациентов с повреждениями спинного мозга и крупных нервных стволов, а также в результате опухолей головного мозга или инсульта. В таких случаях для образования пролежней достаточно давления кожи над костными выступами. Нейротрофические повреждения могут возникать не только на мягких тканях, но и на поверхности кожи.
Смешанный тип внутренних пролежней чаще всего наблюдается у истощенных и ослабленных пациентов, которые долгое время находятся в одном положении, что приводит к ухудшению микроциркуляции и ишемии кожи.
Пролежни возникают в результате длительного давления на кожу и мягкие ткани, что приводит к нарушению кровообращения. Врачи отмечают, что основными факторами риска являются ограниченная подвижность, плохое питание и недостаточная гигиена. Лечение пролежней требует комплексного подхода. Медикаментозные препараты, такие как антисептики и мази с заживляющими компонентами, помогают предотвратить инфекцию и ускорить регенерацию тканей. В домашних условиях важно регулярно менять положение пациента, использовать специальные матрасы и подушки, а также следить за состоянием кожи. Врачи подчеркивают, что своевременное обращение за медицинской помощью и соблюдение рекомендаций могут значительно улучшить прогноз и ускорить процесс заживления.

Стадии пролежней
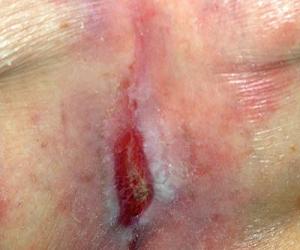
Омертвение мягких тканей делится на четыре стадии:
- Легкое покраснение кожи (эритема), которое сохраняется даже после изменения положения тела.
- Явное истончение кожи с образованием пузыря.
- Повреждение как кожного покрова, так и мышечной ткани.
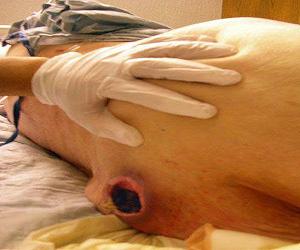
- Омертвение значительной области кожи, а также сухожилий, мышц и даже костей, что сопровождается некрозом.
Четвертая стадия представляет собой серьезную угрозу, так как существует высокий риск развития инфекции и сепсиса.
| Причина возникновения пролежней | Медикаментозное лечение | Домашние средства и профилактика |
|---|---|---|
| Длительное давление на кожу (неподвижность, неправильное положение) | Местные средства: * Антисептики: Хлоргексидин, Мирамистин (для очищения раны). * Заживляющие мази/кремы: Бепантен, Солкосерил, Актовегин (для стимуляции регенерации). * Противовоспалительные: Гидрокортизоновая мазь (кратковременно, при выраженном воспалении). * Ферментные препараты: Ируксол (для очищения некротических тканей). * Антибактериальные мази: Левомеколь, Банеоцин (при признаках инфекции). Системные препараты (по назначению врача): * Антибиотики: При системной инфекции. * Обезболивающие: При выраженном болевом синдроме. |
Изменение положения тела: * Переворачивание каждые 2-3 часа (или чаще, по необходимости). * Использование противопролежневых матрасов и подушек. Уход за кожей: * Ежедневное очищение кожи мягкими средствами без спирта. * Тщательное высушивание кожи (промакивание, не растирание). * Использование увлажняющих кремов и защитных барьеров (кремы с цинком, вазелин). * Массаж кожи вокруг пролежня (не на сам пролежень!). Питание: * Высокобелковая диета (мясо, рыба, яйца, творог). * Достаточное потребление витаминов (особенно С и группы В) и микроэлементов (цинк). * Достаточное потребление жидкости. |
| Трение и сдвиг кожи (неправильное перемещение, сползание) | Местные средства: * Защитные пленки и повязки: Гидроколлоидные, полиуретановые (для уменьшения трения и создания влажной среды). * Специальные пластыри: С серебром (при инфицировании). |
Правильная техника перемещения: * Использование скользящих простыней, подъемников. * Избегание волочения пациента. Одежда и постельное белье: * Гладкое, без швов, из натуральных тканей. * Регулярная смена белья. Устранение складок на одежде и белье. |
| Влажность кожи (недержание, потливость) | Местные средства: * Подсушивающие присыпки: С цинком, тальком (при отсутствии открытых ран). * Барьерные кремы: С оксидом цинка, диметиконом (для защиты от влаги). * Антигрибковые мази: При развитии грибковой инфекции. |
Гигиена: * Регулярная смена подгузников, пеленок. * Тщательное очищение и высушивание кожи после каждого акта дефекации/мочеиспускания. * Использование впитывающих прокладок. Вентиляция: * Обеспечение циркуляции воздуха вокруг пораженной области. |
| Нарушение кровообращения (сопутствующие заболевания, анемия) | Системные препараты (по назначению врача): * Препараты, улучшающие микроциркуляцию: Пентоксифиллин (при отсутствии противопоказаний). * Витамины и микроэлементы: Для коррекции анемии и общего укрепления организма. * Лечение основного заболевания: Контроль диабета, сердечно-сосудистых заболеваний. |
Улучшение общего состояния: * Адекватное питание. * Контроль сопутствующих заболеваний. * Посильная физическая активность (если возможно). * Отказ от курения. |
| Недостаточное питание (дефицит белка, витаминов) | Витаминно-минеральные комплексы: * С акцентом на витамины С, А, Е, группы В, цинк. Белковые добавки: * Специализированные смеси для энтерального питания. |
Сбалансированная диета: * Достаточное количество белка (мясо, рыба, яйца, молочные продукты, бобовые). * Свежие фрукты и овощи. * Цельнозерновые продукты. Консультация диетолога. |
Места образования
Пролежни возникают на костных выступах тела, которые долгое время подвергаются давлению во время лежания или сидения. Эти зоны имеют незначительное количество подкожно-жировой клетчатки.
Когда пациент находится в положении на спине, наиболее подверженными риску становятся крестец, пятки, седалищные бугры, локти, лопатки и затылок. В положении на боку уязвимыми участками являются бедра, лодыжки и колени. Если же человек лежит на животе, пролежни могут образоваться в области лобка и скул.
Пролежни — это серьезная проблема, возникающая у людей с ограниченной подвижностью. Основные причины их появления включают длительное давление на кожу, недостаточное питание и влажность. Люди отмечают, что профилактика играет ключевую роль: регулярное изменение положения тела и использование специальных матрасов могут значительно снизить риск.
Лечение пролежней медикаментозными препаратами включает применение антисептиков для предотвращения инфекции и заживляющих мазей, таких как декспантенол. В домашних условиях важно поддерживать чистоту и сухость пораженной области, а также использовать повязки, которые способствуют заживлению. Многие рекомендуют дополнительно включать в рацион продукты, богатые белком и витаминами, чтобы ускорить процесс восстановления. Забота о коже и своевременное обращение к врачу помогут избежать серьезных осложнений.

Первые признаки
Лежачие пациенты могут сообщать о различных ощущениях, которые сигнализируют о начале образования пролежней:
- Покалывание. Это ощущение возникает из-за застоя крови и лимфы, что приводит к недостаточному питанию нервных окончаний.
- Утрата чувствительности (онемение) в области кожи. Обычно проявляется примерно через два часа после появления покалывания.
Существует также ряд дополнительных признаков, на которые следует обращать внимание тем, кто ухаживает за лежачими больными:
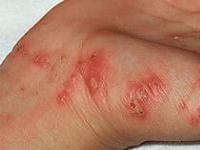
- Застой периферической крови и лимфы сначала проявляется в виде красно-синюшной эритемы, не имеющей четких границ. Пораженные участки находятся в местах контакта телесных выступов с постелью. Такая венозная эритема может быть как ярко выраженной, так и почти незаметной.
- В некоторых случаях могут возникать воспалительные процессы (гнойники).
Медикаментозное лечение
Как лечить пролежни у пациентов, находящихся на постели? Эффективное лечение возможно с помощью препаратов, которые помогают замедлить процессы омертвения тканей, улучшают кровообращение и способствуют заживлению язв. Как правильно обрабатывать пролежни? Выбор мази или средства для компрессов определяется врачом в зависимости от состояния кожи. Наиболее часто применяемыми средствами являются:
- мази на основе серебра, которые обладают антисептическими свойствами;
- травяные настои и средства на основе камфорного спирта, рекомендуемые на ранних стадиях;
- спиртовые настойки, которые следует использовать только при наличии гнойных образований;
- мази с содержанием цинка или гуараны, которые помогают подсушивать и улучшать кровообращение. Эти средства могут использоваться как для лечения, так и для профилактики.
При распространении бактериальной инфекции необходимо применять не только местные препараты, но и системные, принимаемые внутрь.
Эффективные народные средства
Пролежни можно лечить не только с помощью медикаментов, но и с использованием народных рецептов. Наилучший результат достигается при комбинировании обоих методов. Как же можно справиться с пролежнями в домашних условиях? Давайте подробнее рассмотрим основные способы нетрадиционной медицины.
Пчелиный воск
Это одно из самых доступных и действенных средств для борьбы с пролежнями. Для его приготовления вам понадобятся пчелиный воск и растительное масло. Сначала доведите до кипения 100 г масла, затем добавьте воск размером с абрикос. На медленном огне, постоянно помешивая, доведите смесь до полного расплавления. После этого снимите с огня и дайте массе остыть. В результате вы получите домашнюю мазь, которую следует наносить на пораженные участки несколько раз в день.
Картофельный крахмал
Это довольно простой способ лечения пролежней. Вам нужно всего лишь несколько раз в день присыпать раны крахмалом. Сначала поврежденные участки будут стягиваться, а затем начнется процесс заживления.
Пшено
Распаренная горсть пшена помещается в заранее подготовленные тканевые мешочки, которые необходимо держать на пролежнях в течение 4 часов. Процедура должна продолжаться не менее недели. Язвы и нарывы постепенно исчезнут, а раны начнут заживать.
Козий жир, соль и лук
Все компоненты для этого метода берутся в равных пропорциях (1:1:1). Тщательно перемешайте массу и прикладывайте к пораженному участку кожи. Имейте в виду, что первая процедура может вызвать болевые ощущения, но с каждым днем они будут уменьшаться, а вскоре и вовсе исчезнут. Этот метод эффективно вытягивает гной и подсушивает рану. После пяти дней применения язвы начнут заживать.
Другие методы народной медицины
- Обрабатывайте пролежни пихтовым маслом несколько раз в день.
- Запеките лук в духовке, затем намажьте его медом и приложите к пораженному участку. Закрепите компресс с помощью марли и пленки. Рекомендуется проводить эту процедуру на ночь в течение недели.
- Бузина обладает противовоспалительными свойствами, поэтому используйте молодые листочки, обдав их кипятком или промыв в молоке. Прикладывайте к ранам дважды в день.
- Мазь из подорожника и меда подходит как для наружного применения на поврежденные участки кожи, так и для внутреннего употребления по 1 чайной ложке три раза в день. Для ее приготовления измельчите листья подорожника и смешайте с медом до получения однородной массы. Затем прокипятите и дайте остыть.
- Перекись водорода или слабый раствор марганцовки эффективно снимает болевые ощущения и способствует быстрому заживлению.
- На начальной стадии омертвения тканей можно использовать специальную мазь, приготовленную из измельченных цветков календулы и вазелина в соотношении 1:5.
- Еще один рецепт эффективного средства включает сливочное и растительное масла, свежую еловую смолу и пчелиный воск в пропорциях 2:2:1:1. Все ингредиенты смешиваются и уваряются на водяной бане в течение трех часов. После этого массу нужно остудить. Храните такое средство от пролежней только в холодильнике.
Матрас от пролежней
Для тех пациентов, которые вынуждены долгое время находиться в горизонтальном положении, разработаны специальные матрасы против пролежней. Их главная функция заключается в поддержании нормального кровообращения. Эти матрасы варьируются как по своей конструкции, так и по степени жесткости.
При выборе матраса важно учитывать вес пациента. Если человек имеет значительный вес, рекомендуется выбирать жесткий вариант. Для остальных пациентов оптимальным решением станет мягкий матрас.
Осложнения заболевания
Наиболее серьезными последствиями омертвения тканей является сепсис — распространение патогенных бактерий по всему организму. Это крайне опасное состояние для жизни человека, так как может привести к полиорганной недостаточности, что в конечном итоге может закончиться летальным исходом.
Запоздалое лечение пролежней может вызвать развитие гнойного артрита, контактного остеомиелита в затронутой кости, флегмоны или раневого миаза. Разрушение стенок сосудов может привести к аррозивному кровотечению. В некоторых случаях пораженные участки могут стать причиной возникновения рака кожи.
Меры профилактики
Предотвратить появление болезни гораздо проще, чем заниматься ее лечением, поэтому важно применять меры предосторожности для предотвращения пролежней. Вот алгоритм профилактики:
- Каждый день осматривайте костные выступы и потенциальные зоны риска у тяжелобольных и инвалидов.
- Меняйте положение тела пациента каждые 2-3 часа, используйте специальные устройства и противопролежневые матрасы.
- Все действия следует выполнять очень аккуратно, чтобы избежать трения и растяжений кожи.
- Одежда и постельное белье должны быть из натуральных тканей. Лучше отказаться от застежек, пуговиц и других элементов, которые могут создавать избыточное давление на кожу.
- Контролируйте температуру в помещении, так как в жарких условиях могут возникать опрелости, способные перерасти в пролежни.
- Регулярно меняйте постельное белье.
- Кожа пациента должна оставаться чистой и сухой.
В заключение, стоит отметить, что пролежни могут возникнуть не только у инвалидов и лежачих больных, но и у людей с протезами, катетерами и дренажами.
Своевременное лечение, а лучше профилактика пролежней и возможных повреждений кожи, поможет быстро избавиться от омертвевших тканей и избежать осложнений.
В следующем видеоролике представлены эффективные методы лечения пролежней:

Вопрос-ответ
Что лучше всего заживляет пролежни?
Самый простой и правильный выбор – раствор хлоргексидина. Обрабатывать пролежни можно прямо из флакона, не трогая поверхность пролежня руками или тампоном.
Какая мазь самая эффективная от пролежней?
Самой эффективной мазью от пролежней считается мазь с содержанием декспантенола, например, «Бепантен», а также препараты с цинком и антисептическими компонентами, такие как «Солкосерил» или «Левомеколь». Выбор мази зависит от стадии пролежня и состояния кожи, поэтому перед применением рекомендуется проконсультироваться с врачом.
Как быстро вылечить пролежни в домашних условиях?
Первейшее средство против пролежней – дезинфицирующие препараты, например, Хлоргексидин. Этим антисептическим раствором нужно промывать раны несколько раз в день, желательно после каждого мочеиспускания или опорожнения кишечника. После такой первичной обработки рана смазывается Солкосерилом или Левомеколем.
Что нельзя делать при пролежнях?
При лечении пролежней категорически запрещено использовать: зеленку, йод, фукарцин, “болтушку”, камфорный спирт, соду, репчатый лук, облепиховое и эфирные масла. Ежедневно осматривайте тело пациента. Обращайте внимание на выделения и запах из раны, на повреждения вокруг раны.
Советы
СОВЕТ №1
Регулярно меняйте положение тела. Чтобы предотвратить возникновение пролежней, важно менять позу каждые 2 часа, особенно если человек находится в постели или на инвалидной коляске. Это поможет снизить давление на определенные участки кожи и улучшить кровообращение.
СОВЕТ №2
Используйте специальные матрасы и подушки. Для людей с высоким риском развития пролежней рекомендуется использовать противопролежневые матрасы и подушки, которые распределяют давление и уменьшают трение. Это может значительно снизить вероятность их появления.
СОВЕТ №3
Следите за состоянием кожи. Регулярно осматривайте кожу на наличие покраснений, отеков или других изменений. При первых признаках повреждения кожи необходимо принять меры, такие как применение увлажняющих кремов или специальных защитных средств.
СОВЕТ №4
Обеспечьте правильное питание. Убедитесь, что рацион включает достаточное количество белков, витаминов и минералов, необходимых для поддержания здоровья кожи. Хорошее питание способствует заживлению и укреплению тканей, что также помогает предотвратить пролежни.