Синдром Бернара-Горнера — это неврологическое состояние, которое возникает в результате повреждения симпатической нервной системы и проявляется характерными симптомами, такими как птоз, мiosis и анхидроз. Понимание причин возникновения этого синдрома, его классификации и клинических проявлений имеет важное значение для своевременной диагностики и выбора адекватного лечения. В данной статье мы рассмотрим ключевые аспекты синдрома Горнера, включая рекомендации по диагностике, терапии и профилактическим мерам, что поможет медицинским специалистам и пациентам лучше ориентироваться в этом сложном состоянии.
Основные причины патологии
Синдром Клода Бернара-Горнера традиционно характеризуется тремя основными симптомами: птозом, миозом и ангидрозом. Это заболевание может быть как врожденным, так и приобретенным. По статистике, среди новорожденных заболеваемость составляет около 1,42 случая на 100 тысяч, что соответствует одному случаю на почти 6 000 родов.
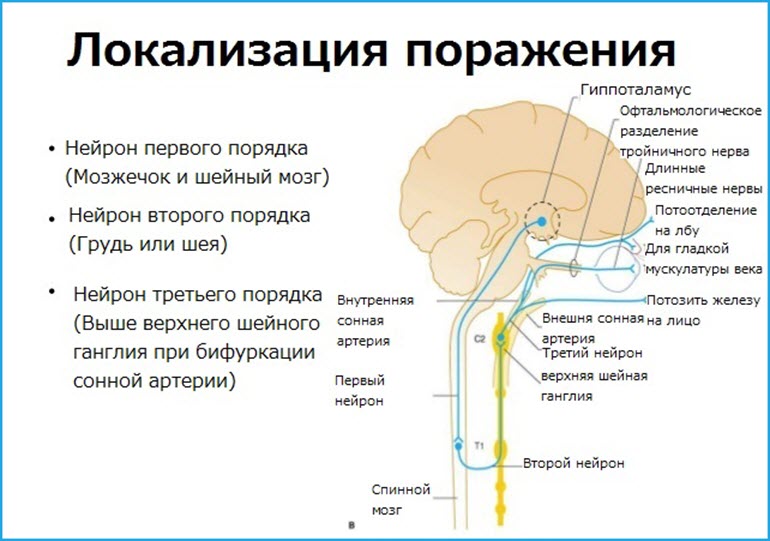
Основой развития синдрома является поражение симпатических путей, которые обеспечивают иннервацию головы и шеи, включая окулосимпатические волокна.
Зрачок получает иннервацию от симпатических и парасимпатических волокон, что связано с трехнейронным путем, начинающимся в гипоталамусе:
- Первый нейрон опускается до первого синапса в шейном спинном мозге (на уровне шейно-грудного перехода или цилиоспинального центра Будге). Он находится рядом с другими нервными волокнами и ядрами ствола мозга.
- Второй преганглионатический нейрон, который передает сигнал в области головы и шеи, выходит из спинного мозга и проходит в шейную симпатическую цепь через плечевое сплетение. Нерв проходит над верхушкой легкого и синапсами верхнего шейного ганглия, расположенного близко к углу нижней челюсти и разветвлению общей сонной артерии.
- Нейрон третьего порядка для орбиты глаза входит в череп по внутренней сонной артерии в кавернозный синус. Здесь окулосимпатические волокна проходят мимо тройничного ганглия и шестого черепного нерва, соединяясь с первой ветвью тройничного нерва в надглазничной вырезке.
Длинные ресничные волокна иннервируют мышцы, отвечающие за растяжение радужной оболочки, а также мышцы Мюллера, которые поднимают верхнее веко и открывают глазничную щель. Вазомоторные волокна направляются к лицу из верхнего шейного ганглия по внешней сонной артерии. Сфинктер зрачка, отвечающий за его сужение, иннервируется парасимпатическими волокнами, которые проходят через третью пару черепных нервов — глазодвигательные.
Причины синдрома Горнера в неврологии остаются неясными в 40–60% случаев, однако установлены следующие факты:
- Центральный нейрон первого порядка может быть поврежден при инсультах, рассеянном склерозе, опухолях, затрагивающих гипоталамус, ствол и спинной мозг.
- Нейрон второго порядка может пострадать при поражении грудного выхода, наличии добавочных шейных ребер, синдроме грудного выхода, аневризме подключичной артерии. Травмы средостения, опухоли щитовидной железы, повреждения спинного мозга и верхнегрудного отдела, а также операции в этом регионе могут нарушить целостность нервов.
- Нейрон третьего порядка вовлекается в патологический процесс при травмах шеи, опухолях и операциях на яремной вене, повреждениях сонной артерии, тромбозах кавернозного синуса, новообразованиях гипофиза и метастазах. Люди, страдающие кластерными головными болями, имеют повышенный риск нарушения иннервации.
У новорожденных синдром Бернара Горнера может развиться в результате родовой травмы или повреждений шеи, полученных при падениях.
Синдром Горнера представляет собой комплекс симптомов, возникающих в результате повреждения симпатической нервной системы, что приводит к характерным изменениям в области глаза и лица. Врачи отмечают, что основными признаками являются птоз (опущение верхнего века), мiosis (сужение зрачка) и анхидроз (недостаток потоотделения) на пораженной стороне. Эти симптомы могут указывать на различные патологии, включая опухоли, травмы или сосудистые нарушения.
Лечение синдрома Горнера зависит от его причины. Врачи подчеркивают важность тщательной диагностики, чтобы определить основное заболевание. В некоторых случаях может потребоваться хирургическое вмешательство, особенно если причина связана с опухолью. В других ситуациях достаточно наблюдения и симптоматической терапии. Специалисты также акцентируют внимание на необходимости междисциплинарного подхода, включая неврологов и офтальмологов, для достижения наилучших результатов в лечении пациентов с этим синдромом.

Классификация и характерные признаки
Синдром Клода Бернара-Горнера представляет собой неврологическое состояние, которое врачи могут легко распознать. Первым признаком, на который обращает внимание специалист, является различие в размере зрачков. У пациентов могут наблюдаться покраснение глаз, заложенность носа и головные боли. Родители маленьких детей часто замечают, что радужки глаз имеют разные оттенки.
Данная патология делится на две категории: врожденную и приобретенную. Врожденные формы возникают с рождения, тогда как приобретенные развиваются в результате других заболеваний, которые постепенно приводят к нарушению иннервации глаз.
Диагностика синдрома Горнера осуществляется во время осмотра:
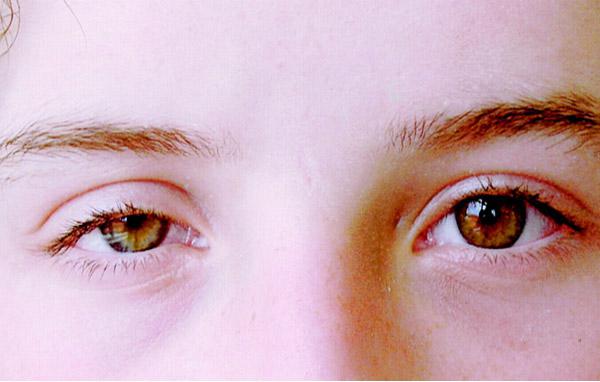
- Небольшой птоз верхнего века (менее 2 мм) и обратный птоз — подъем нижнего века, что делает глазную щель более узкой.
- Анизокория, то есть разница в размере зрачков, при этом сужение наблюдается на стороне с птозом и называется миозом. Зрачок медленнее реагирует на изменения освещения.
- Гетерохромия, или различие в цвете радужки, часто встречается у детей с врожденной формой синдрома.
- Движения глазного яблока могут быть нарушены при поражении ствола мозга или кавернозного синуса.
К другим симптомам относятся нарушения потоотделения и слезообразования на стороне пораженного глаза, западение глазного яблока (энофтальм) и асимметрия лица на стороне повреждения.
Появление неврологических симптомов помогает определить локализацию поражения нейронов:
- Бульбарные признаки (повреждение мотонейронов): нарушения координации движений, жалобы на двоение в глазах, непроизвольные движения зрачков, слабость и онемение с одной стороны тела, охриплость голоса и трудности с глотанием.
- При повреждении спинного мозга наблюдается потеря чувствительности, нарушения движений в руках, а также сбои в работе кишечника или мочевого пузыря, эректильная дисфункция и спастичность. При плечевой плексопатии возникают боль и слабость в руке, что подтверждается исследованиями нервной проводимости и электромиографией.
- Краниальная невропатия, или поражение черепных нервов, может быть вызвана проблемами в кавернозном синусе или основании черепа. Причинами могут быть травмы, опухоли или тромбоз сосудов.
Также стоит отметить утрату потоотделения, что становится заметным при поражении центрального нейрона. Синдром Арлекина может быть выявлен у детей в раннем возрасте по шелушению кожи на одной стороне лица, вызванному денервацией.
https://youtube.com/watch?v=SOiZ9t_q5-k
| Признак синдрома Горнера | Описание | Лечение |
|---|---|---|
| Миоз | Сужение зрачка на пораженной стороне. Зрачок может быть меньше, чем на здоровой стороне, особенно в темноте. | Лечение направлено на устранение основной причины. При миозе, вызванном раздражением, могут использоваться мидриатики (препараты, расширяющие зрачок) для облегчения симптомов, но это не является лечением самой причины. |
| Птоз | Опущение верхнего века на пораженной стороне. Может быть легким (частичный птоз) или более выраженным. | Лечение основной причины. В некоторых случаях, если птоз значительно влияет на зрение или качество жизни, может быть рассмотрена хирургическая коррекция века. |
| Ангидроз | Отсутствие или снижение потоотделения на пораженной стороне лица и/или шеи. | Лечение основной причины. Симптоматическое лечение ангидроза обычно не требуется, так как он редко вызывает значительный дискомфорт. |
| Энофтальм (кажущийся) | Кажущееся западение глазного яблока. На самом деле глазное яблоко не западет, а птоз и миоз создают такой эффект. | Лечение основной причины. Отдельного лечения энофтальма не требуется, так как это не истинное западение. |
| Гетерохромия радужки (у детей) | Разный цвет радужки глаз (один глаз светлее другого) при врожденном синдроме Горнера или при его развитии в раннем возрасте. | Лечение основной причины. Гетерохромия радужки является косметическим признаком и не требует отдельного лечения. |
| Боль (при некоторых причинах) | Боль в области лица, шеи или плеча может сопровождать синдром Горнера, если он вызван опухолью или травмой, затрагивающей нервные структуры. | Лечение основной причины боли (например, удаление опухоли, лечение травмы). Могут использоваться анальгетики для купирования болевого синдрома. |
| Нарушение вазомоторной функции | Покраснение и повышение температуры кожи на пораженной стороне лица из-за расширения кровеносных сосудов. | Лечение основной причины. Симптоматическое лечение обычно не требуется, так как эти проявления редко вызывают значительный дискомфорт. |
Диагностические исследования
Диагноз ставится при наличии триады Горнера:
- опущение верхнего и нижнего век;
- сужение зрачка;
- замедленная реакция зрачка на расширение.
На изображении представлены три основных признака данного синдрома.
Существует несколько методов диагностики, которые помогают уточнить наличие синдрома:
- Закапывание в глаза раствора «М-холиноблокатора», который способствует расширению зрачка. Если реакции не наблюдается, это подтверждает наличие синдрома, так как он снижает способность зрачка адаптироваться к изменениям освещения.
- Препарат «Апраклонидин», относящийся к альфа-адренергическим агонистам. Под его воздействием зрачок, пораженный синдромом, расширяется из-за повышенной чувствительности к денервации, в то время как нормальный зрачок немного сужается.
- Существует тест для различения пораженного нейрона с использованием «Гидроксиамфетамина», который вызывает высвобождение норадреналина из неповрежденных адренергических нервных окончаний и расширение зрачка. Если через час после применения капель оба зрачка расширены, это указывает на поражение нейрона 1 или 2 порядка. Если же суженный зрачок не расширяется, это свидетельствует о поражении нейрона 3 порядка.
Синдром Горнера необходимо дифференцировать с хроническим увеитом, параличом третьего черепного нерва, апоневротическим птозом и окулярной миастенией. Магнитно-резонансная томография помогает выявить новообразования и сосудистые изменения, которые могут быть причиной синдрома Горнера.
Синдром Горнера — это неврологическое состояние, которое возникает в результате повреждения симпатической нервной системы, что приводит к характерным признакам, таким как птоз (опущение века), мiosis (сужение зрачка) и анхидроз (недостаток потоотделения) на пораженной стороне лица. Люди, сталкивающиеся с этим синдромом, часто отмечают, что симптомы могут быть незаметными, но вызывают беспокойство из-за их связи с более серьезными заболеваниями, такими как опухоли или травмы. Лечение синдрома Горнера зависит от его причины. В некоторых случаях достаточно устранить основное заболевание, чтобы симптомы исчезли. Однако в других ситуациях может потребоваться более сложное вмешательство. Важно, чтобы пациенты обращались к специалистам для точной диагностики и назначения адекватной терапии, так как раннее вмешательство может значительно улучшить качество жизни.
Лечение
Острый старт заболевания сигнализирует о неотложной неврологической ситуации. Обычно симптом Горнера возникает на фоне расслоения сонной артерии, что увеличивает вероятность инсульта.
Первым шагом становится радиологическое обследование головного мозга, шейного и спинного отделов, а также сосудов головы, шеи и грудной клетки. Лечение зависит от причины синдрома Бернара-Горнера:
- Диссекция сонной артерии диагностируется с помощью КТ-ангиографии и ангиограммы. Лечение включает быстрое введение антикоагулянтов под контролем невролога.
- У ребенка с симптомом Горнера без явной причины, например, травмы, может возникнуть подозрение на нейробластому. Оценивается наличие метаболитов катехоламинов в моче, проводится рентгенография головы, шеи и суставов.
- При наличии симптомов, указывающих на поражение головного или спинного мозга, назначается МРТ. Если наблюдается остальмопарез, необходимо исследовать область кавернозного синуса из-за возможного изолированного паралича шестой пары черепных нервов. В таких случаях требуется хирургическое вмешательство.
- Спонтанное и изолированное появление синдрома Горнера требует обследования шеи и грудной клетки на наличие поражений легочной вершины или паравертебральной зоны. Проводится КТ с контрастом.
Указанные методы исследования связаны с потенциально опасными для жизни состояниями, требующими хирургического вмешательства. Их устранение позволяет вылечить окулосимпатический парез. Чаще всего помощь нейрохирургов необходима при аневризмах, вызвавших синдром Горнера, а также для восстановления стенки сонной артерии.
Если синдром вызван стойкими кластерными болями, рекомендуется обратиться к остеопату. Мануальные техники помогут снять компрессию симпатических нервов, что способствует лечению нарушений иннервации. После исключения угрожающих жизни состояний может быть проведена пластическая хирургия для коррекции косметического дефекта. Обычно усиливают действие мышцы, поднимающей веко, или выполняют резекцию мышц Мюллера. Электростимуляция применяется редко, так как она малоэффективна и болезненна для пациентов. Народные средства при неврологических проблемах не используются.

Профилактические рекомендации
Избежать возникновения серьезных заболеваний, таких как опухоли, аневризмы и расслоение аорты, возможно лишь при условии ведения здорового образа жизни. К сожалению, не существует профилактических методов, которые могли бы защитить симпатические нервы от повреждений. Для предотвращения синдрома Горнера важно проявлять осторожность и заботиться о своей безопасности, чтобы минимизировать риск получения серьезных травм.
Прогноз и возможные осложнения
Прогноз при синдроме Горнера зависит от причины, вызвавшей это состояние. В большинстве случаев, если причина синдрома может быть устранена или эффективно лечится, прогноз является благоприятным. Например, если синдром вызван травмой или компрессией симпатического нерва, то после устранения причины симптомы могут значительно улучшиться или полностью исчезнуть.
Однако в случаях, когда синдром Горнера является следствием более серьезных заболеваний, таких как опухоли или сосудистые патологии, прогноз может быть менее оптимистичным. В таких ситуациях важно учитывать стадию заболевания и общее состояние пациента. Например, при наличии злокачественной опухоли, которая вызывает синдром, лечение может быть сложным и требовать комплексного подхода, включая хирургическое вмешательство, химиотерапию или радиотерапию.
Что касается возможных осложнений, то они могут варьироваться в зависимости от основного заболевания. Одним из наиболее распространенных осложнений является ухудшение качества жизни пациента из-за визуальных и физиологических изменений, связанных с синдромом. Например, птоз (опущение верхнего века) и мiosis (сужение зрачка) могут вызывать косметические проблемы и психологический дискомфорт.
Также стоит отметить, что синдром Горнера может быть связан с другими неврологическими нарушениями, которые могут привести к дополнительным осложнениям. Например, если синдром вызван сосудистой патологией, такой как аневризма, это может привести к серьезным последствиям, включая инсульт.
Важно, чтобы пациенты с синдромом Горнера находились под наблюдением квалифицированных специалистов, которые смогут своевременно оценить состояние и при необходимости скорректировать лечение. Регулярные обследования и мониторинг состояния здоровья помогут избежать возможных осложнений и улучшить прогноз для пациента.
Вопрос-ответ
Какова наиболее частая причина синдрома Горнера?
Наиболее частой причиной синдрома Горнера является травма головы или шеи, которая приводит к разрыву или сдавлению симпатического нерва. Другие возможные причины включают опухоли головного мозга, метастазы, инсульт, мигрень, синусит и инфекционные заболевания, такие как туберкулез и сифилис.
Для синдрома Горнера является характерным?
Симптомы и признаки синдрома Горнера. Симптомы синдрома Горнера включают птоз (опущение века), миоз (сужение зрачка), ангидроз и гиперемию на поражённой стороне. При врожденной форме отсутствует пигментация радужки, и она остается серо-голубой.
Советы
СОВЕТ №1
Обратите внимание на симптомы: синдром Горнера может проявляться такими признаками, как опущение верхнего века, сужение зрачка и отсутствие потоотделения на одной стороне лица. Если вы заметили эти симптомы, обратитесь к врачу для диагностики.
СОВЕТ №2
Не игнорируйте возможные причины: синдром Горнера может быть вызван различными состояниями, включая травмы шеи, опухоли или сосудистые заболевания. Важно провести полное медицинское обследование для выявления основной причины.
СОВЕТ №3
Следуйте рекомендациям врача: лечение синдрома Горнера зависит от его причины. В некоторых случаях может потребоваться хирургическое вмешательство, в других — медикаментозная терапия. Соблюдайте все предписания и рекомендации вашего лечащего врача.