Гемолитико-уремический синдром (ГУС) представляет собой серьезное заболевание, характеризующееся сочетанием гемолиза, тромбоцитопении и острого почечного повреждения. Это состояние может развиваться как у детей, так и у взрослых, и часто связано с инфекциями, токсическими воздействиями или наследственными факторами. В данной статье мы рассмотрим причины возникновения ГУС, его классификацию и характерные признаки, а также диагностические и терапевтические методы, которые помогут в своевременном распознавании и лечении этого опасного синдрома. Понимание особенностей ГУС и его лечения имеет важное значение для медицинских специалистов и родителей, так как это может существенно повлиять на прогноз и качество жизни пациентов.
Причина гемолитико-уремического синдрома
Исследования, проводимые в различных странах, позволяют выделить две основные группы причин, способствующих развитию заболевания:
- вирусные инфекции;
- неинфекционные факторы.
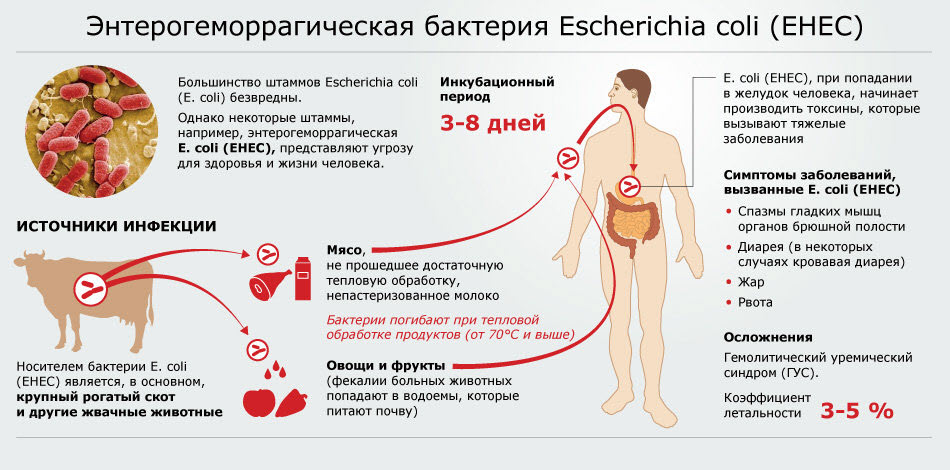
Синдром ГУС у детей чаще всего возникает в результате диареи (в 90% случаев) или из-за инфекции, попадающей в верхние дыхательные пути у остальных пациентов. Ключевым фактором, необходимым для возникновения заболевания, является повреждение эндотелиальных клеток. На них могут воздействовать шига-подобный токсин или веротоксин, которые вырабатываются патогенными микроорганизмами:
- Escherichia coli O157:H;
- гидрофильная аэромонада;
- палочка Григорьева-Шиги, известная также как дизентерийная или кишечная;
- пневмококк.
Кроме того, развитию синдрома могут способствовать бактерии и вирусы, которые не производят веротоксин:
- сальмонеллы;
- иерсинии;
- Campylobacter;
- вирус ветряной оспы (Herpes zoster);
- Clostridium difficile;
- вирус Коксаки;
- ВИЧ, вызывающий СПИД.
К неинфекционным факторам, способствующим возникновению синдрома ГУС, специалисты относят:
- наличие злокачественных новообразований у пациента;
- прием некоторых групп лекарственных средств (например, противоопухолевых препаратов и оральных контрацептивов);
- наличие аутоиммунных заболеваний (системная красная волчанка, синдром антифосфолипидных антител);
- беременность;
- состояния после донорской пересадки костного мозга;
- наследственные патологии, связанные с нарушением обмена простациклина и недостаточностью кровообращения (антитромботический фактор);
- состояния после вакцинации с использованием живых вакцин (АКДС, против кори, полиомелита).

Врачи отмечают, что гемолитико-уремический синдром (ГУС) является серьезным заболеванием, характеризующимся гемолизом, тромбоцитопенией и острой почечной недостаточностью. Основные признаки включают резкое снижение уровня гемоглобина, появление крови в моче и отеки. Важно своевременно распознать симптомы, чтобы избежать серьезных осложнений. Лечение ГУС требует комплексного подхода, включая поддерживающую терапию, коррекцию электролитного баланса и, в некоторых случаях, плазмаферез. Врачи подчеркивают, что ранняя диагностика и адекватное лечение могут значительно улучшить прогноз для пациентов. Также важно учитывать, что в большинстве случаев заболевание связано с инфекцией, поэтому необходимо выявить и устранить первопричину.

Классификация и основные признаки
Уремический гемолитический синдром (ГУС) проявляется в двух основных формах, которые различаются по наличию специфических симптомов:
- Типичная форма, при которой основным признаком является диарея. Чаще всего это заболевание наблюдается у детей младшего возраста.
- Атипичная форма, или спорадическая, при которой пациент не испытывает диареи. Эта форма чаще встречается у взрослых и детей старше 5 лет.
В зависимости от причин, способствующих развитию ГУС, его можно классифицировать на:
- наследственный;
- постинфекционный;
- лекарственный;
- поствакцинальный;
- идиопатический.
Гемолитико-уремический синдром может проявляться в различных формах, которые отличаются характером симптомов и их выраженностью.
ГУС проходит через три основных этапа:
-
Продромальный этап, который длится около 7 дней. В этот период появляются предвестники синдрома – признаки нарушения работы желудка и кишечника, а также симптомы, указывающие на проблемы с дыхательной системой. Пациент ощущает сильную слабость, у него повышается температура, кожа может бледнеть или менять цвет. Наблюдается отечность лица, особенно в области век, носа и губ. Количество мочи уменьшается. Также могут проявляться изменения со стороны нервной системы – человек становится раздражительным, беспокойным или, наоборот, апатичным и заторможенным.
-
Фаза острого проявления синдрома, для которой характерны основные симптомы: острая почечная недостаточность, гемолитическая анемия и снижение уровня тромбоцитов в крови. У пациента сохраняется диарея, нарушается работа мочевыделительной системы. Увеличивается потоотделение, что называется «кожным дыханием». Кожа остается бледной, могут появляться кровоизлияния и петехиальная сыпь, которая может быть красного, фиолетового или пурпурного цвета. Часто наблюдаются носовые кровотечения, а в кале может присутствовать кровь.
Для этого этапа ГУС характерны дополнительные симптомы:
- повышенная или пониженная возбудимость, неадекватные эмоциональные реакции, иногда пациент может впадать в коматозное состояние;
- напряжение в мышцах, миоклонические приступы – непроизвольные подергивания и сокращения мышечных групп;
- нестабильные показатели артериального давления – сначала наблюдается гипотония, затем давление может повышаться;
- изменения в работе сердца;
- нарушения обменных процессов, развитие ацидоза.
- Восстановительная фаза. На этом этапе происходит постепенная стабилизация состояния пациента и восстановление функциональных показателей организма. Уровень тромбоцитов в крови начинает увеличиваться, нормализуется процесс мочеиспускания, а затем повышается уровень гемоглобина.
При подтверждении диагноза агус у пациента заболевание может указывать на обострение основной патологии с соответствующими симптомами.
| Признак/Особенность | Описание | Лечение |
|---|---|---|
| Триада симптомов | Микроангиопатическая гемолитическая анемия, тромбоцитопения, острое повреждение почек. | Поддерживающая терапия, плазмаферез/плазмообмен, экулизумаб (при атипичном ГУС). |
| Микроангиопатическая гемолитическая анемия | Разрушение эритроцитов в мелких сосудах, приводящее к анемии, фрагментации эритроцитов (шистоциты) в мазке крови. | Переливание эритроцитарной массы (при необходимости), коррекция анемии. |
| Тромбоцитопения | Снижение количества тромбоцитов из-за их потребления в микротромбах, что может проявляться кровотечениями. | Избегать переливания тромбоцитарной массы (может ухудшить состояние), если нет жизнеугрожающего кровотечения. |
| Острое повреждение почек | Развитие почечной недостаточности различной степени тяжести, от легкой дисфункции до анурии, требующей диализа. | Диализ (гемодиализ, перитонеальный диализ) при острой почечной недостаточности, контроль водно-электролитного баланса. |
| Этиология (типичный ГУС) | Чаще всего ассоциирован с инфекцией Escherichia coli (O157:H7) продуцирующей Шига-токсин. | Поддерживающая терапия, избегать антибиотиков, которые могут усиливать высвобождение токсина (спорно). |
| Этиология (атипичный ГУС) | Связан с генетическими дефектами в системе комплемента, реже с другими причинами (лекарства, аутоиммунные заболевания). | Экулизумаб (ингибитор комплемента C5), плазмаферез/плазмообмен. |
| Неврологические проявления | Судороги, спутанность сознания, кома, инсульты (редко, но возможно). | Симптоматическая терапия, контроль артериального давления, противосудорожные препараты. |
| Гипертония | Частое осложнение, как острое, так и хроническое. | Антигипертензивные препараты, контроль артериального давления. |
| Прогноз | Зависит от формы ГУС, своевременности и адекватности лечения. Типичный ГУС обычно имеет лучший прогноз. | Ранняя диагностика и агрессивная терапия улучшают исходы. |
| Мониторинг | Регулярный контроль общего анализа крови, биохимического анализа крови (креатинин, мочевина, электролиты), анализ мочи, артериального давления. | Постоянный мониторинг для оценки эффективности лечения и выявления осложнений. |
Гемолитико-уремический синдром (ГУС) вызывает множество обсуждений среди медицинских специалистов и пациентов. Люди отмечают, что одним из основных признаков этого состояния является резкое снижение уровня гемоглобина и появление крови в моче. Часто пациенты жалуются на сильную усталость, отеки и боли в животе. Лечение ГУС требует комплексного подхода, включая поддерживающую терапию, коррекцию электролитного баланса и, в некоторых случаях, гемодиализ. Важно, чтобы врачи внимательно следили за состоянием пациента, так как осложнения могут развиваться быстро. Многие пациенты отмечают, что ранняя диагностика и своевременное лечение значительно повышают шансы на восстановление. Обсуждения в медицинских кругах подчеркивают необходимость индивидуального подхода к каждому случаю, так как причины и проявления ГУС могут варьироваться.
Диагностические исследования
Для подтверждения диагноза гемолитико-уремического синдрома требуется проведение ряда диагностических мероприятий.
Сбор анамнеза играет ключевую роль. Врач обращает внимание на характерные симптомы ГУС во время беседы с пациентом или его родителями, если речь идет о ребенке:
- наличие диареи, её особенности, продолжительность, а также наличие крови в кале;
- изменения в объеме мочи и её цвет;
- проявления слабости, неврологические симптомы;
- признаки интоксикации;
- кожные проявления, сыпь;
- прием медикаментов и продолжительность терапии.
Первичный осмотр пациента включает в себя следующие действия:
- полное физикальное обследование;
- прослушивание легких и сердечных тонов;
- измерение артериального давления.
Врач направляет на лабораторные исследования, применяя несколько методов:
- общий анализ крови, который помогает выявить признаки тромбоцитопении и анемии;
- биохимический анализ крови, где важными показателями для подтверждения диагноза являются уровень электролитов, билирубина, мочевины, креатинина, трансаминаз и ЛДГ;
- прямая проба Кумбса;
- анализ компонентов системы комплимента C3 и C4;
- исследование кала (серологическое или бактериологическое).
При наличии специфических показаний для оценки состояния внутренних органов может быть назначено ультразвуковое исследование, электрокардиограмма и рентгенография.
Эффективные методы лечения
Для успешного лечения пациента с диагнозом ГУС необходима срочная госпитализация, чтобы обеспечить комплексную медицинскую помощь. Метод терапии выбирается в зависимости от тяжести состояния и выраженности симптомов. Лечение включает переход на специальную диету, которая предполагает употребление высококалорийных продуктов и полный отказ от соли.
Важно учитывать объем жидкости, которую пациент принимает и выводит. Мониторинг водного баланса помогает оценить степень дегидратации организма, предотвращая повреждение почек и других органов, что может произойти при развитии синдрома. В рамках лечения назначаются:
- мочегонные средства;
- диализ (перитонеальный или гемодиализ), который помогает удалить излишки жидкости и токсины, восстанавливая баланс электролитов и других веществ, участвующих в обменных процессах;
- гипотензивные препараты при наличии артериальной гипертензии; в тяжелых случаях требуется постоянный контроль артериального давления и непрерывное введение нитропруссида натрия.
Также проводится анализ на уровень гематокрита. Если результаты показывают его снижение до 20% при гемоглобине ниже 60 единиц, необходимо переливание эритроцитной массы.
Лечение других проявлений ГУС носит симптоматический характер:
- при тахикардии назначаются бета-адреноблокаторы;
- для лечения сердечной недостаточности используются кардиотоники;
- судороги и миоклонические процессы корректируются с помощью препаратов для лечения невротических расстройств и вегетативных реакций;
- при отеке легких требуется искусственная вентиляция легких, назначение кортикостероидов, эуфиллина и добутамина;
- препараты для снижения свертываемости крови;
- антибиотики при подтвержденной бактериальной инфекции.
Если синдром вызван другими заболеваниями, необходимо их лечение.
При возникновении АГУС у беременной женщины требуется постоянный контроль за её состоянием в стационаре, а также индивидуально подобранное лечение, которое зависит от проявлений синдрома и общего состояния здоровья женщины.
Все этапы терапии и восстановительного периода для взрослых и детей должны сопровождаться контролем суточного объема мочи, изменениями веса пациента, уровня тромбоцитов и гемоглобина в крови, а также показателями артериального давления.
https://youtube.com/watch?v=47xTWXXwIhY
Прогноз
Смертность среди пациентов с диагнозом типичный гемолитико-уремический синдром (ГУС) в большинстве случаев обусловлена поражением центральной нервной системы и на сегодняшний день не превышает 5% от общего числа заболевших. При условии своевременного начала лечения основные симптомы исчезают в течение двух недель. У 10% детей в течение нескольких месяцев могут наблюдаться признаки хронической почечной недостаточности. У четверти маленьких пациентов выявляются такие симптомы, как недостаточность клубочковой фильтрации почек, повышенное артериальное давление и протеинурия. Риск развития почечной дисфункции возрастает у тех больных, у которых во время течения ГУС отмечались тяжелые неврологические и кишечные поражения, а также длительная олигоанурия.
Если гемолитико-уремический синдром протекает в атипичной форме, прогноз становится неблагоприятным. Острая стадия заболевания может привести к летальному исходу у 10% пациентов. Хроническая почечная недостаточность развивается у половины больных в течение года после лечения атипичного ГУС. Ишемические поражения сердца, судороги и кома могут проявляться у каждого пятого пациента. Этот синдром может иметь рецидивирующий характер, причем частота рецидивов индивидуальна и может варьироваться от нескольких недель до более продолжительных периодов.
Профилактика гемолитико-уремического синдрома
Профилактика гемолитико-уремического синдрома (ГУС) является важным аспектом в снижении заболеваемости и улучшении исходов у пациентов. ГУС чаще всего развивается как осложнение инфекций, вызванных определенными штаммами бактерий, особенно Escherichia coli, производящими shiga-токсин. Поэтому основное внимание в профилактике уделяется предотвращению инфекций и минимизации факторов риска.
Одним из ключевых направлений профилактики является соблюдение правил личной гигиены. Регулярное мытье рук с мылом, особенно после посещения туалета и перед приемом пищи, значительно снижает риск заражения. Также важно тщательно мыть овощи и фрукты, особенно те, которые будут употребляться в сыром виде, чтобы избежать попадания патогенных микроорганизмов.
Кроме того, необходимо обращать внимание на безопасность продуктов питания. Следует избегать употребления недоваренного мяса, особенно говядины, а также непастеризованных молочных продуктов. При приготовлении пищи важно соблюдать температурный режим, чтобы уничтожить потенциально опасные бактерии.
Вакцинация может также играть роль в профилактике некоторых инфекций, связанных с развитием ГУС. Например, вакцинация против кишечных инфекций, таких как ротавирусная инфекция, может снизить риск развития осложнений, включая ГУС, у детей.
Важно также учитывать факторы окружающей среды. В регионах с высоким уровнем заболеваемости ГУС следует избегать контактов с потенциально зараженными источниками, такими как животные на фермах или в зоопарках. В таких местах необходимо соблюдать осторожность и следовать рекомендациям по безопасности.
Для людей с ослабленным иммунитетом или хроническими заболеваниями, которые могут повышать риск развития ГУС, рекомендуется более строгий контроль за состоянием здоровья и избегание контактов с потенциально опасными источниками инфекции. Регулярные медицинские осмотры и консультации с врачом помогут своевременно выявить и устранить возможные риски.
В заключение, профилактика гемолитико-уремического синдрома требует комплексного подхода, включающего соблюдение гигиенических норм, безопасное приготовление и употребление пищи, а также внимание к факторам окружающей среды. Эти меры могут значительно снизить риск развития ГУС и улучшить здоровье населения в целом.
Вопрос-ответ
Каковы основные симптомы гемолитико-уремического синдрома?
Основные симптомы включают острую почечную недостаточность, анемию, тромбоцитопению, а также проявления со стороны желудочно-кишечного тракта, такие как диарея и боли в животе.
Какие методы лечения применяются при гемолитико-уремическом синдроме?
Лечение может включать поддерживающую терапию, такую как гемодиализ для коррекции почечной функции, а также переливание крови и тромбоцитов. В некоторых случаях могут быть назначены иммуносупрессоры.
Какова роль диеты в лечении гемолитико-уремического синдрома?
Диета играет важную роль в восстановлении здоровья. Рекомендуется избегать продуктов, которые могут усугубить состояние, таких как жирная и острая пища, а также увеличить потребление жидкости для поддержания функции почек.
Советы
СОВЕТ №1
Обратите внимание на ранние симптомы гемолитико-уремического синдрома, такие как усталость, бледность, снижение аппетита и отеки. Раннее обращение к врачу может значительно улучшить прогноз.
СОВЕТ №2
Следите за уровнем жидкости в организме. При гемолитико-уремическом синдроме важно поддерживать адекватный уровень гидратации, чтобы предотвратить обезвоживание и улучшить функцию почек.
СОВЕТ №3
Соблюдайте диету с низким содержанием белка и соли, чтобы снизить нагрузку на почки. Консультация с диетологом может помочь составить оптимальный план питания.
СОВЕТ №4
Регулярно проходите медицинские обследования и анализы, чтобы контролировать состояние почек и уровень гемоглобина. Это поможет своевременно выявить возможные осложнения и скорректировать лечение.