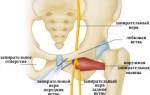
Симптомы и стадии
Первая стадия. Крайне важно уметь выявить пролежень на этом этапе, когда видимых повреждений кожи еще нет, что делает предотвращение дальнейшего прогрессирования наиболее эффективным. При смене повязок, проведении лечебных или гигиенических процедур следует внимательно осмотреть состояние кожи в уязвимых местах (например, над крестцом и копчиком). На костном выступе может появиться пятно покраснения или побледнения, цвет которого выравнивается с цветом окружающих тканей не сразу, а спустя более чем полчаса. Если пациент в сознании, он может сообщить о том, что боли нет, но ощущает онемение. Лечение следует начинать немедленно, так как некроз тканей может развиться уже через сутки.
Вторая стадия. На этом этапе происходит повреждение верхнего слоя кожи, наблюдается его отслойка. Это проявляется в виде стойкого покраснения или синюшно-красных участков с четкими границами, на фоне которых формируются волдыри (пузырь с жидкостью) и красно-розовые раны без корочек с сухой или блестящей поверхностью. Процесс на этой стадии быстро углубляется, достигая подкожной жировой клетчатки, и может возникнуть инфекция.
Третья стадия. Происходит обширный некроз кожи и подкожной жировой клетчатки, затрагивающий мышечную фасцию. Это выглядит как язва, в ране может наблюдаться инфекция и гнойное отделяемое. Необходима хирургическая очистка раны.
Четвертая стадия. Глубокий некроз достигает костной ткани, что приводит к воспалению костей – остеомиелиту, а также связок и суставов. Могут образовываться абсцессы и флегмоны. При развитии сепсиса (инфекции крови) существует риск летального исхода.
Врачи подчеркивают, что пролежни представляют собой серьезную проблему, особенно у пациентов с ограниченной подвижностью. Процесс их формирования проходит несколько стадий: от покраснения кожи до глубоких язв, что требует внимательного мониторинга. На первой стадии важно своевременно выявить изменения и начать профилактические меры, такие как регулярное изменение положения пациента и использование специальных матрасов. На более поздних стадиях лечение включает в себя не только уход за раной, но и применение медикаментов для предотвращения инфекции. Врачи настоятельно рекомендуют проводить обучение персонала и родственников пациентов, чтобы минимизировать риск возникновения пролежней и обеспечить качественный уход. Профилактика остается ключевым аспектом в борьбе с этой проблемой, и ее важность нельзя недооценивать.

Лечение пролежней
На первом этапе важно предотвратить повреждение кожи. Для этого необходимо усилить профилактические меры: следить за гигиеной кожи, обеспечивать её просушивание, проводить «воздушные ванны», регулярно менять положение пациента и уменьшать давление на проблемные участки. Также следует обрабатывать кожу средствами, которые предотвращают инфекцию и защищают от воздействия мочи и кала. К таким средствам относятся препараты, предотвращающие образование покраснений и раздражений (например, Evers-Life, защитная спрей-пленка ConvaTec Silesse, защитная пена Menalind professional рrotec, защитный крем с оксидом цинка Seni care), а также антикоагулянтные мази и гели (гепариновая мазь), цинковая мазь, ЛипоБейз, Циндол и антисептики (камфорный спирт). Не рекомендуется использовать для обработки хлоргексидин, йодинол и повидон-йод, так как они могут нарушить проницаемость клеточных мембран и способствовать ухудшению состояния пролежня.
На втором этапе необходимо промыть пролежень физраствором и обработать рану перекисью водорода (при этом также не следует применять ионообменные антисептики). Затем накладываются повязки с лекарственными средствами, обладающими антисептическими свойствами и способствующими заживлению (например, Актовегин, Солкосерил, Метирулацил, Офломелид, Пантенол, Пантодерм и другие). Используются пленочные повязки с клеящейся основой, вафельные гидроколлоидные и полупроницаемые повязки на основе гидрополимера, губчатые повязки с верхним слоем из воздухопроницаемого полиуретана, которые защищают от проникновения бактерий и жидкости. К примеру, атравматические повязки (Воскопран с диоксидином/метилурацилом, Lomatuell H, Branolind, Хитопран), гидрогелевые (Suprasorb X с ПГМБ, HydroTac transparent), губчатые (HydroTac, PermaFoam, Medisorb P), гидроколлоидные (Granuflex, Hydrocoll, Medisorb H, DuoDerm signal и другие).
На третьем и четвертом этапах требуется хирургическая обработка пролежней, в ходе которой врач удаляет все некротические ткани, очищает рану и гнойные очаги. Дальнейшее лечение зависит от стадии заживления раны (воспалительная реакция, пролиферация или образование грануляций, заполняющих раневой дефект, и эпителизация, когда формируется рубец). Сначала применяются противовоспалительные и антибактериальные средства (например, банеоцин), затем средства, способствующие пролиферации (например, метилурацил). На стадии воспаления используются активно впитывающие повязки, на второй стадии — повязки, создающие влажную среду для оптимального роста грануляций, на третьей — дышащие повязки или открытый метод обработки ран. Часто назначаются антибиотики для приема внутрь или внутримышечно. В случае обширных пролежней может потребоваться проведение пластических операций, таких как аутодермопластика (пересадка кожного лоскута, иногда с мышцей и фасцией, с другого участка тела).
Пролежни, или декубитальные язвы, представляют собой серьезную проблему для людей с ограниченной подвижностью. Процесс их формирования проходит несколько стадий: от покраснения кожи до глубоких язв, затрагивающих мышцы и кости. На первой стадии кожа становится красной и не бледнеет при нажатии. На второй стадии появляются пузырьки или небольшие язвы. Третья стадия характеризуется образованием глубоких ран, а на четвертой стадии происходит некроз тканей. Лечение пролежней включает в себя регулярный уход за кожей, применение специальных повязок и, в некоторых случаях, хирургическое вмешательство. Профилактика заключается в регулярной смене положения пациента, использовании антипролежневых матрасов и поддержании гигиеничности. Забота о коже и внимание к состоянию пациента могут значительно снизить риск возникновения пролежней.
| Стадия пролежня | Описание | Лечение и профилактика |
|---|---|---|
| I стадия | Покраснение кожи, не исчезающее при надавливании. Кожа не повреждена. | Лечение: Устранение давления, частая смена положения, использование противопролежневых матрасов/подушек. Профилактика: Регулярный осмотр кожи, поддержание чистоты и сухости кожи, увлажнение, полноценное питание. |
| II стадия | Частичное повреждение кожи: пузыри, эрозии, поверхностные язвы. Затрагивает эпидермис и/или дерму. | Лечение: Устранение давления, очищение раны физиологическим раствором, наложение стерильных повязок (гидроколлоидные, пленочные), обезболивание. Профилактика: Продолжение мер I стадии, контроль за состоянием кожи. |
| III стадия | Полное повреждение кожи, затрагивающее подкожную жировую клетчатку. Видны жировые ткани. | Лечение: Устранение давления, хирургическая обработка раны (удаление некротических тканей), применение специальных повязок (альгинаты, гидрогели), антибактериальная терапия при инфекции, обезболивание. Профилактика: Продолжение мер I и II стадии, консультация врача. |
| IV стадия | Глубокое повреждение тканей, затрагивающее мышцы, кости, сухожилия. | Лечение: Хирургическое вмешательство (некрэктомия, пластика), мощная антибактериальная терапия, специальные повязки, обезболивание, полноценное питание. Профилактика: Продолжение всех предыдущих мер, постоянный медицинский контроль. |
| Неопределяемая стадия | Пролежень покрыт струпом или некротическими тканями, что не позволяет определить глубину повреждения. | Лечение: Хирургическое удаление струпа/некротических тканей для определения стадии и дальнейшего лечения. Профилактика: Не применима до определения стадии. |
| Глубокое повреждение тканей | Подозрение на глубокое повреждение тканей под неповрежденной кожей (пурпурный или багровый цвет, пузыри с кровянистым содержимым). | Лечение: Устранение давления, тщательное наблюдение, консервативное лечение. Профилактика: Не применима до определения стадии. |
Профилактика пролежней
Лечение пролежней представляет собой сложную задачу, и они могут появиться всего за несколько часов, что подчеркивает важность их профилактики:
- Избегайте длительного давления на ткани. Для этого рекомендуется переворачивать пациента каждые два часа, включая ночное время. Также можно использовать специальные устройства, такие как антипролежневые матрацы, подушки и накладки на кровать и сиденье, которые создают зоны переменного давления. Постельное белье должно быть мягким и не образовывать складок.
- Регулярно проверяйте состояние кожи в «уязвимых» местах, где давление наиболее выражено и кости выступают. В этих областях кожа может быть покрасневшей. Если это обычное покраснение, оно быстро исчезнет. Чтобы проверить, можно надавить пальцем на покрасневшую область на 3–5 секунд: если покраснение не исчезло, это может указывать на начальную стадию пролежня.
- Обеспечьте нормальную температуру кожи, чтобы избежать потливости и переохлаждения.
- Соблюдайте тщательную гигиену кожи: своевременно меняйте подгузники, используйте защитные кремы от раздражения, вызванного мочой и калом, тщательно очищайте и высушивайте кожу, проводите воздушные ванны и мойте.
- Обеспечьте максимальную подвижность пациента. Необходимы активные или пассивные движения (если пациент не может двигаться самостоятельно): гимнастика и массаж помогут активизировать кровообращение.
- Лечите сопутствующие заболевания, особенно те, что нарушают микроциркуляцию (например, сахарный диабет и сосудистые заболевания). Обеспечьте полноценное питание и боритесь с отеками.

Вопрос-ответ
Что такое пролежни и как они образуются?
Пролежни, или декубитальные язвы, представляют собой повреждения кожи и подлежащих тканей, возникающие в результате длительного давления на определенные участки тела. Они чаще всего образуются у людей с ограниченной подвижностью, когда кровоснабжение тканей нарушается, что приводит к их некрозу.

Какие существуют стадии пролежней и как их определить?
Существует четыре стадии пролежней. Первая стадия характеризуется покраснением кожи, которое не исчезает при нажатии. Вторая стадия проявляется в виде поверхностной язвы или пузыря. Третья стадия включает в себя глубокую язву, затрагивающую подкожные ткани, а четвертая стадия — это полное разрушение тканей, включая мышцы и кости.
Как можно предотвратить образование пролежней?
Профилактика пролежней включает регулярное изменение положения пациента, использование специальных матрасов и подушек, а также поддержание кожи в чистоте и сухости. Важно также проводить ежедневные осмотры кожи на наличие первых признаков повреждений.
Советы
СОВЕТ №1
Регулярно меняйте положение пациента. Чтобы предотвратить образование пролежней, важно каждые 2 часа менять позу человека, находящегося в лежачем положении. Это поможет снизить давление на участки кожи и улучшить кровообращение.
СОВЕТ №2
Используйте специальные матрасы и подушки. Для людей с высоким риском образования пролежней рекомендуется использовать антипролежневые матрасы и подушки, которые равномерно распределяют вес тела и уменьшают давление на уязвимые участки.
СОВЕТ №3
Следите за состоянием кожи. Регулярно проверяйте кожу пациента на наличие покраснений, отеков или других изменений. При первых признаках повреждения кожи необходимо принять меры для предотвращения дальнейшего ухудшения состояния.
СОВЕТ №4
Обеспечьте правильное питание и гидратацию. Здоровое питание и достаточное количество жидкости играют важную роль в поддержании здоровья кожи и общего состояния пациента. Убедитесь, что рацион включает необходимые витамины и минералы для поддержания кожи в хорошем состоянии.