Радикулит поясничного отдела позвоночника — распространенное заболевание, вызывающее дискомфорт и ограничивающее физическую активность. В статье рассмотрим, что такое радикулит, его причины и симптомы, а также эффективные методы лечения, включая медикаменты и физиотерапию. Эти аспекты помогут читателям лучше понять свое состояние, своевременно обратиться за помощью и выбрать оптимальные способы борьбы с недугом.
Радикулит и его классификация
Радикулит можно классифицировать в зависимости от его локализации:
- шейный;
- шейно-плечевой;
- грудной;
- пояснично-крестцовый.
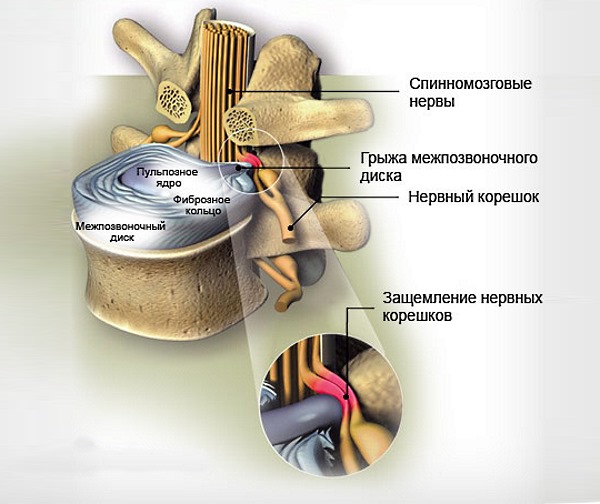
Поясничный отдел позвоночника является основным центром тяжести всего организма и подвергается постоянным нагрузкам. Этот участок состоит из пяти позвонков, между которыми находятся межпозвоночные диски. От этих дисков отходят 16 спинномозговых нервов.
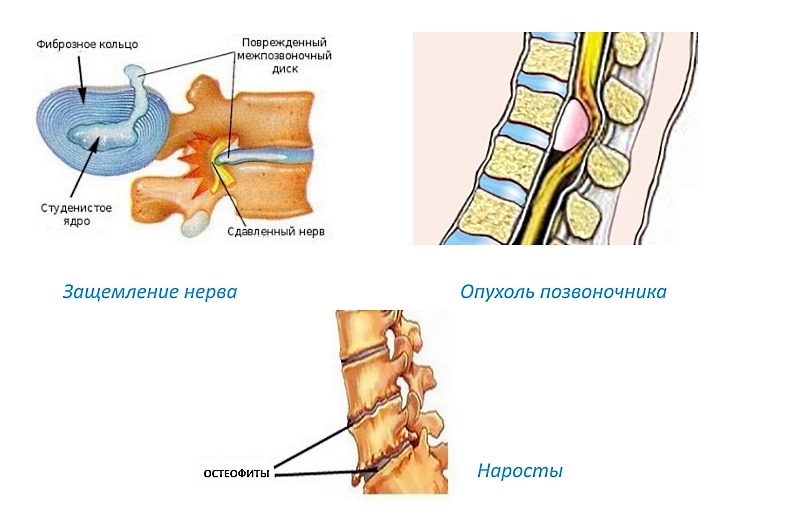
Межпозвоночные диски могут подвергаться износу и разрушению из-за заболеваний костной системы, а также могут рваться под воздействием чрезмерных нагрузок. При разрыве диска в позвоночный канал выходит полужидкое ядро диска, что приводит к образованию межпозвоночной грыжи.
Разрыв межпозвоночного диска может сжимать корешки спинномозговых нервов, что и вызывает радикулит. Кроме того, возникновение этого синдрома может быть связано с остеофитами – костными наростами на позвонках, которые образуются при уменьшении высоты межпозвоночных дисков.
Сдавливание седалищного нерва также часто наблюдается при радикулите. В организме человека имеется два седалищных нерва, которые являются самыми крупными нервами. Оба нерва начинаются в поясничном отделе позвоночника и спускаются вниз по ногам, разветвляясь на две основные ветви, которые затем образуют множество более мелких нервов. Сдавление седалищного нерва в медицинской практике обозначается термином ишиас.
Врачи отмечают, что радикулит поясничного отдела позвоночника часто проявляется резкой болью в нижней части спины, которая может иррадиировать в ноги. Симптомы могут включать онемение, покалывание и слабость в конечностях. Основными причинами радикулита являются остеохондроз, межпозвоночные грыжи и травмы. Для диагностики врачи рекомендуют проводить магнитно-резонансную томографию или компьютерную томографию.
Лечение радикулита обычно комплексное и включает медикаментозную терапию, физиотерапию и лечебную физкультуру. Врачи подчеркивают важность раннего обращения за медицинской помощью, чтобы избежать хронических болей и осложнений. В некоторых случаях может потребоваться хирургическое вмешательство, если консервативные методы не приносят облегчения. Регулярные занятия физической культурой и соблюдение правильной осанки также способствуют профилактике радикулита.
https://youtube.com/watch?v=OqZS7RU1m70
Симптомы
Распознать ишиалгию можно по нескольким характерным признакам:
- ограниченная подвижность в поясничной области (трудности с наклонами в стороны, попытками разогнуть или согнуть тело);
- частичная или полная утрата чувствительности в зоне пораженного нерва;
- болезненные ощущения, которые могут распространяться на бедра, ягодицы и стопы;
- онемение в нижних конечностях;
- общая мышечная слабость или частичная атрофия мышц;
- ощущение покалывания или жжения в мягких тканях, находящихся над поврежденным нервом;
- уменьшение болей в состоянии покоя.
Как правило, симптомы радикулита усиливаются в ночное время. В такие моменты к перечисленным выше признакам могут добавиться бледность кожи и повышенная потливость.
Симптомы, указывающие на начальную стадию радикулита:
| Название симптома | Описание |
| Легаса | Увеличение болезненности в пояснице, задней части бедра и ягодице при поднятии нижней конечности, где ранее ощущалась боль. Пациент должен находиться в положении лежа на спине. |
| Бехтерева | При переходе из лежачего положения в сидячее происходит рефлекторное сгибание нижней конечности на стороне, где произошло сжатие нерва. |
| Нерли | Увеличение болей в пояснице и бедре при резких наклонах головы вперед. |
| Дежериана | Увеличение болей в пояснице во время кашля, чихания и потуг. |
| Бонне | Уплощение ягодичной складки со стороны поврежденного нерва. |
Причины возникновения радикулита и группы риска
Развитие и прогрессирование радикулита может быть вызвано рядом факторов:
- Сужение позвоночного и фораминарных каналов, возникающее на фоне остеохондроза.
- Частыми чрезмерными нагрузками на позвоночник.
- Нарушениями обмена веществ.
- Генетической предрасположенностью.
- Спондилолистезом.
- Артритом.
- Смещением межпозвоночных дисков.
- Травмами позвоночного столба.
- Опухолями периферической нервной системы.
Радикулит может быть следствием большинства заболеваний позвоночника.
Кроме того, причиной возникновения радикулита могут стать активные воспалительные процессы в мягких тканях, окружающих позвоночник.
Если радикулит не получает должного внимания и лечения, он может перейти в хроническую стадию, что приведет к периодическим обострениям.
Обострения могут быть спровоцированы:
- Переохлаждением;
- Долгим сидением;
- Тяжелой физической работой (чрезмерной нагрузкой на позвоночник);
- Простудными заболеваниями;
- Резкими движениями, касающимися поясничного отдела позвоночника (например, резкими наклонами или выпрямлениями).
Наибольшему риску возникновения радикулита подвержены люди старше 30 лет, те, кто занимается тяжелым физическим трудом, спортсмены и люди, ведущие малоподвижный образ жизни.
Видео: «Что такое поясничный радикулит?»
Радикулит поясничный — это распространенное заболевание, которое вызывает множество дискомфорта и болей в нижней части спины. Люди, страдающие от этого недуга, часто описывают резкие, стреляющие боли, которые могут отдавать в ноги. Симптомы могут варьироваться от легкого дискомфорта до сильной incapacitating боли, что затрудняет повседневные дела. Многие отмечают, что боли усиливаются при движении, наклонах или длительном сидении.
Что касается лечения, то подходы могут быть разнообразными. Некоторые предпочитают консервативные методы, такие как физиотерапия, массаж и применение противовоспалительных препаратов. Другие обращаются к альтернативным методам, включая иглоукалывание и мануальную терапию. Важно помнить, что индивидуальный подход к лечению и консультация с врачом помогут выбрать наиболее эффективный способ справиться с радикулитом и улучшить качество жизни.
https://youtube.com/watch?v=eEpQO_Plwu4
Диагностические меры
При наличии постоянных или периодически усиливающихся болей в поясничной области, которые продолжаются несколько дней, крайне важно не откладывать визит к врачу.
Специалист должен тщательно собрать анамнез. Лечение радикулита – это область работы врача-невропатолога.
После внимательного выслушивания пациента, врач должен проверить наличие первых симптомов радикулита (перечисленных ранее в таблице).
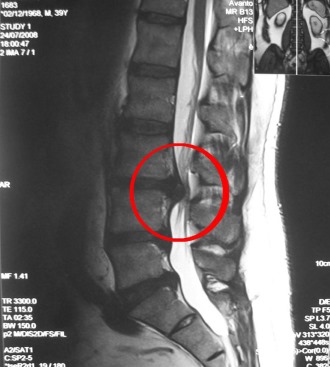
Далее пациента направляют на рентгенографию – результаты этого исследования помогут определить точное местоположение повреждения позвоночника и выявить возможные места сжатия спинномозговых нервов.
Если данных рентгена недостаточно для точной диагностики, пациента могут направить на компьютерную или магнитно-резонансную томографию.
Иногда также применяется радионуклидное сканирование. Кроме того, обязательно назначаются общие анализы крови и мочи.
Лечение
https://youtube.com/watch?v=FUuwuvtsgOU
Медикаментозное
При радикулите невозможно обойтись без медикаментозной терапии. Она должна включать в себя:
- Местное лечение: использование наружных лечебных мазей, таких как «Долобене» и «Диклофенак». Эффективными являются также мази, содержащие змеиной и пчелиный яд.
- Системное лечение: применение внутримышечных инъекций, миорелаксантов, глюкокортикостероидов, таких как «Дипроспан», «Гидрокартизон» и «Преднизолон», а также антидепрессантов и нестероидных противовоспалительных препаратов, таких как «Ибупрофен» и «Напроксен». В некоторых случаях могут быть назначены и наркотические анальгетики.
Для быстрого облегчения болевого синдрома могут использоваться местные анестетики, такие как «Новокаин» или «Ледокоин».
Внутримышечные инъекции могут вводиться в эпидуральное пространство, в области пораженных нервных стволов и сплетений, а также в ткани, окружающие позвонки и околосуставные зоны.
Для ускорения процесса восстановления пациентам обязательно назначаются витамины группы В, например, «Цианокобаламин».
Хирургическое
Иногда для лечения радикулита требуется хирургическое вмешательство. К этому могут привести следующие факторы:
- значительные изменения в структуре межпозвоночных дисков, вызванные дегенеративными процессами;
- нарушения в двигательной функции;
- отсутствие положительных результатов от консервативного лечения в течение более трех месяцев;
- изменения в составе спинномозговой жидкости.
Существует два основных типа операций, которые могут быть проведены в области пояснично-крестцового отдела при радикулите:
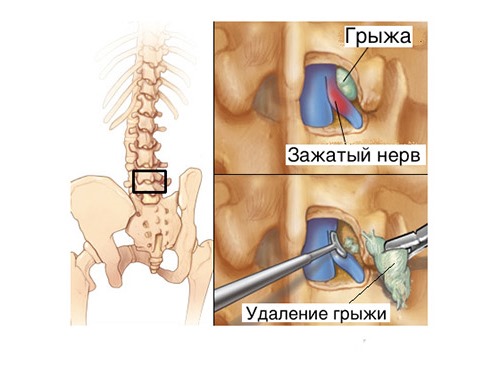
- Микродискэктомия (микродекомпрессия) – применяется в случаях, когда спинномозговые нервы сжаты межпозвоночной грыжей. Эта операция включает удаление небольшой части выпяченного диска, что позволяет освободить зажатый нерв.
-
Поясничная ламинэктомия (открытая декомпрессия) – используется при значительном сужении позвоночного канала. В ходе этой операции удаляется небольшая часть межпозвоночного диска (или кости), что способствует освобождению сдавленного нерва.
Микродискэктомия (микродекомпрессия) при межпозвоночной грыже
ЛФК и мануальная терапия
Для лечения радикулита широко используются методы мануальной терапии, включая иглоукалывание, а также гирудотерапию, которая подразумевает лечение с помощью пиявок. Кроме того, каждому пациенту рекомендуется регулярно посещать занятия лечебной физкультуры (ЛФК), где квалифицированный инструктор поможет ускорить процесс восстановления.
В программу занятий обязательно включаются упражнения для расслабления, растяжки и дыхательные практики. Постепенно в тренировочный процесс добавляются силовые упражнения и комплексы, направленные на коррекцию осанки.
Регулярные занятия в ЛФК и консультации у физиотерапевта особенно необходимы после хирургического вмешательства.
Видео: «Как справиться с поясничным радикулитом»
Заключение
Радикулит не является самостоятельным заболеванием. Это синдром, который возникает как следствие основного недуга. Ишиалгия приносит сильные болевые ощущения и может значительно изменить привычный уклад жизни.
Профилактика радикулита — это лучший способ избежать всех его «прелестей». В первую очередь стоит пересмотреть свой рацион: постарайтесь максимально сократить потребление соли, консервов, алкоголя и жареных блюд.
Добавьте в свое меню больше фруктов, свежевыжатых соков, домашнего молока, свежей рыбы и нежирного мяса. Следите за своим весом и старайтесь не перегружать позвоночник. Важно соблюдать режим труда и отдыха во время работы.
Ежедневные физические упражнения станут отличной профилактикой радикулита. Хорошим вариантом будет турник — достаточно повисеть на нем 10 минут каждый день. Рекомендуется спать на ортопедическом матрасе.
Обратите внимание на такие статьи:
Профилактика радикулита
Профилактика радикулита является важным аспектом, который может значительно снизить риск возникновения этого заболевания. Основные меры профилактики включают в себя поддержание активного образа жизни, правильное питание, а также соблюдение правил ergonomics в повседневной деятельности.
Во-первых, регулярные физические упражнения помогают укрепить мышцы спины и живота, что способствует поддержанию правильной осанки и снижению нагрузки на позвоночник. Рекомендуются такие виды активности, как плавание, йога и пилатес, которые помогают развивать гибкость и силу мышц. Важно помнить, что любые физические нагрузки должны быть адаптированы к индивидуальным возможностям и состоянию здоровья.
Во-вторых, правильное питание играет ключевую роль в профилактике радикулита. Диета, богатая витаминами и минералами, особенно кальцием и витамином D, способствует укреплению костной ткани и поддержанию здоровья позвоночника. Рекомендуется включать в рацион больше овощей, фруктов, нежирного мяса, рыбы и молочных продуктов. Также следует избегать избыточного употребления алкоголя и табака, так как они могут негативно сказываться на состоянии позвоночника.
Кроме того, важно соблюдать правила ergonomics в повседневной жизни. При работе за компьютером необходимо следить за правильной осанкой, использовать удобные стулья с поддержкой для спины и делать регулярные перерывы для разминки. При lifting heavy objects следует использовать правильные техники, такие как сгибание коленей и удержание предмета близко к телу, чтобы минимизировать нагрузку на позвоночник.
Также стоит обратить внимание на профилактику заболеваний, которые могут способствовать развитию радикулита, таких как остеохондроз и межпозвоночные грыжи. Регулярные медицинские осмотры и консультации с врачом помогут выявить потенциальные проблемы на ранних стадиях и предпринять необходимые меры.
В заключение, профилактика радикулита требует комплексного подхода, включающего физическую активность, правильное питание и соблюдение правил ergonomics. Следуя этим рекомендациям, можно значительно снизить риск возникновения радикулита и сохранить здоровье позвоночника на долгие годы.
Вопрос-ответ
Какие основные симптомы поясничного радикулита?
Основные симптомы включают боль в пояснице, которая может иррадиировать в ягодицы, бедра и ноги, онемение или покалывание в конечностях, а также мышечную слабость. Боль может усиливаться при движении, кашле или чихании.
Каковы основные методы лечения поясничного радикулита?
Лечение может включать консервативные методы, такие как физиотерапия, массаж, прием противовоспалительных и обезболивающих препаратов. В некоторых случаях может потребоваться хирургическое вмешательство, если консервативные методы не приносят облегчения.
Как предотвратить развитие поясничного радикулита?
Для предотвращения радикулита рекомендуется поддерживать правильную осанку, избегать длительного сидения в одной позе, заниматься физической активностью и укреплять мышцы спины. Также важно следить за весом и избегать чрезмерных нагрузок на позвоночник.
Советы
СОВЕТ №1
Обратите внимание на симптомы: при радикулите поясничного отдела могут проявляться боли в нижней части спины, отдающие в ноги, онемение или покалывание. Если вы заметили такие симптомы, не откладывайте визит к врачу для диагностики и назначения лечения.
СОВЕТ №2
Регулярно выполняйте упражнения для укрепления мышц спины и живота. Это поможет снизить нагрузку на позвоночник и предотвратить обострения радикулита. Консультируйтесь с физиотерапевтом для подбора безопасного комплекса упражнений.
СОВЕТ №3
Следите за осанкой и избегайте длительного сидения в одной позе. Правильная осанка и регулярные перерывы на разминку помогут снизить напряжение в поясничной области и уменьшить риск возникновения болей.
СОВЕТ №4
Используйте тепло и холод для облегчения боли. При обострении радикулита может помочь холодный компресс, а в период ремиссии — теплые компрессы или грелки. Однако всегда консультируйтесь с врачом перед применением этих методов.