Вертебральный синдром представляет собой комплекс симптомов, связанных с поражением позвоночника и его структур, что может значительно ухудшить качество жизни пациента. В данной статье мы рассмотрим основные причины возникновения вертебрального синдрома, его клинические проявления и виды, а также необходимые диагностические исследования для точного определения диагноза. Кроме того, мы предложим эффективные методы лечения, включая как традиционные медикаментозные подходы, так и нетрадиционные методы, что позволит читателям получить полное представление о возможностях терапии и выбрать наиболее подходящий вариант для себя.
Классификация и характерные признаки
При установлении диагноза врачу необходимо исключить другие возможные причины проблемы, такие как заболевания внутренних органов, стресс, спазмы дыхательных мышц и невралгии.
К проявлениям вертебрального синдрома относятся:
- изменения физиологических изгибов – у пациентов наблюдается уплощение или усиление лордозов, а также формирование кифозов;
- развитие сколиозов – искривления в фронтальной плоскости;
- снижение подвижности в позвоночно-двигательном сегменте – появление функционального блока;
- напряжение паравертебральной мускулатуры.
С точки зрения вертебрологии, эти симптомы становятся очевидными при вертеброгенном синдроме, когда причиной патологии являются нарушения положения и функционирования позвонков.
Основным критерием для классификации синдромов служит патогенез. Выделяют радикулопатии и псевдорадикулопатии (рефлекторные), которые возникают из-за напряжения в мышцах, сжимающих нервы. В связи с этим выделяются следующие виды синдромов остеохондроза:
- Компрессионные (сосудистые, корешковые, спинальные).
- Рефлекторные (нервно-сосудистые, мышечно-тонические, нейродистрофические).
Указанные виды синдромов могут быть связаны с позой (статикой) и служить компенсацией органических или структурных изменений. Данная классификация демонстрирует, что не всегда боли обусловлены исключительно остеохондрозом, вызванным малоподвижным образом жизни.
Вертебральный болевой синдром классифицируется по типам:
- Немеханические бывают альгическими, связанными с ограниченной подвижностью, дисгемическими или вегетативными. Например, асептико-воспалительный вертебральный синдром проявляется скованностью, тугоподвижностью и болями в состоянии покоя.
- Механические подразделяются на компрессионные, возникающие из-за сжатия нервного корешка и мышечного спазма, и дефиксационные, связанные с нестабильностью позвоночно-двигательного сегмента.
Распространенный вертебральный корешковый синдром характеризуется появлением боли при определенных движениях. Чаще всего причиной этого становится слабость большой ягодичной мышцы или мышц брюшного пресса, что приводит к усилению болей при наклоне и разгибании.
Врачи подчеркивают важность комплексного подхода к лечению вертебрального синдрома. Основное внимание уделяется устранению причин, вызывающих болевой синдром, и восстановлению нормальной функции позвоночника. Специалисты рекомендуют начинать с консервативных методов, таких как физиотерапия, массаж и лечебная гимнастика. Эти методы помогают улучшить кровообращение и укрепить мышечный корсет.
При необходимости назначаются противовоспалительные и обезболивающие препараты. Врачами также акцентируется внимание на важности коррекции образа жизни: регулярные физические нагрузки, правильная осанка и здоровое питание способствуют профилактике рецидивов. В случаях, когда консервативные методы не приносят результата, может быть рекомендовано хирургическое вмешательство. Однако, как отмечают специалисты, операция должна рассматриваться как крайняя мера. Важно, чтобы лечение было индивидуализированным и проводилось под контролем квалифицированного специалиста.

Причины появления
Существует два основных типа травм позвоночника: прямые повреждения и нарушения, связанные с его структурами. Причины возникновения синдрома можно условно классифицировать на несколько категорий:
- травматические (например, падение на спину, травмы ребер, сильный испуг и спазмы диафрагмы);
- миофасциальные (мышечные дисбалансы могут приводить к изменению положения ребер и позвонков);
- висцеральные (заболевания внутренних органов могут вызывать рефлекторные нарушения в области позвоночника);
- неврогенные боли (поражение периферических нервов).
Вероятность развития вертебрального синдрома увеличивается при мышечных перегрузках, длительном пребывании в статических позах, а также в условиях стресса и депрессии, при злоупотреблении алкоголем и жирной пищей.
Все факторы, которые могут нарушить адаптационные способности нервной системы, оказывают влияние на состояние позвоночника.
С точки зрения вертебрологии, учитываются только те факторы, которые имеют официальные диагнозы в ортопедии:
- корешковые синдромы или компрессия нервов при межпозвоночных грыжах;
- сжатие позвоночного канала при смещении позвонков;
- болезнь Бехтерева;
- остеопороз и риск компрессионных переломов позвонков;
- травмы позвоночника;
- мышечные спазмы, возникающие на фоне компрессии нервных корешков;
- опухолевые процессы;
- воспаления мышц;
- сколиоз;
- нарушения кровоснабжения позвонков или мышц;
- остеохондроз.
Боли в спине могут быть рефлекторными и возникать на фоне воспалительных процессов внутренних органов, таких как панкреатит, язва или мочекаменная болезнь. Все эти факторы взаимосвязаны и формируют патологические цепочки. Например, воспаление в почке может привести к фиксации ребер, ротации грудных позвонков (с 10 по 12), ослаблению связанных мышц, нарушению биомеханики, спазмам и болевым ощущениям.
Наиболее часто остеохондроз, выявляемый с помощью рентгенографии, становится официальной причиной вертебрального синдрома.
| Категория рекомендаций | Метод лечения | Описание и цель |
|---|---|---|
| Медикаментозное лечение | Нестероидные противовоспалительные препараты (НПВП) | Снижение боли и воспаления. Примеры: ибупрофен, диклофенак. |
| Миорелаксанты | Снятие мышечного спазма, уменьшение боли. Примеры: толперизон, тизанидин. | |
| Анальгетики | Купирование болевого синдрома. Примеры: парацетамол, трамадол. | |
| Витамины группы B | Улучшение нервной проводимости, снижение нейропатической боли. Примеры: мильгамма, нейромультивит. | |
| Немедикаментозное лечение | Физиотерапия | Уменьшение боли, улучшение кровообращения, расслабление мышц. Примеры: электрофорез, магнитотерапия, УВЧ. |
| Лечебная физкультура (ЛФК) | Укрепление мышечного корсета, улучшение подвижности позвоночника, профилактика рецидивов. | |
| Массаж | Снятие мышечного напряжения, улучшение кровообращения, уменьшение боли. | |
| Иглорефлексотерапия | Воздействие на биологически активные точки для уменьшения боли и расслабления мышц. | |
| Мануальная терапия/Остеопатия | Коррекция функциональных блоков позвоночника, восстановление подвижности. | |
| Изменение образа жизни | Эргономика рабочего места | Правильная организация рабочего пространства для снижения нагрузки на позвоночник. |
| Регулярная физическая активность | Поддержание мышечного тонуса, улучшение кровообращения, профилактика обострений. | |
| Контроль веса | Снижение избыточной нагрузки на позвоночник. | |
| Отказ от вредных привычек | Улучшение общего состояния организма, снижение воспалительных процессов. | |
| Правильное положение тела во время сна | Использование ортопедических матрасов и подушек для поддержания физиологических изгибов позвоночника. | |
| Инвазивные методы (при неэффективности консервативного лечения) | Блокады | Введение анестетиков и/или кортикостероидов в область поражения для быстрого купирования боли. |
| Радиочастотная денервация | Разрушение нервных окончаний, передающих болевые импульсы. | |
| Хирургическое вмешательство | Декомпрессия нервных структур, стабилизация позвоночника (в редких случаях, при серьезных показаниях). |
Необходимая диагностика
Критерии для диагностики вертебрального синдрома по симптомам включают:
- болевые ощущения в области позвоночника;
- усталость мышц спины при физической нагрузке;
- усиление болей при движении позвоночника (в сгибании, разгибании и поворотах);
- уменьшение болевых ощущений в положении лежа или при использовании поддерживающего корсета;
- стремление занять вынужденную позу (статовертебральный синдром), вызванную искривлением позвонков;
- ограничение подвижности одного или нескольких сегментов позвоночника;
- необходимость в поддержке при вставании и ходьбе (опора на руки, раскачивание);
- мышечные спазмы;
- дистрофические изменения паравертебральных мышц и связок;
- наличие триггерных точек в мышцах спины.
Диагноз «вертебральный синдром» устанавливается, если болевые ощущения в спине усиливаются при увеличении осевой нагрузки на позвоночник. Важно исключить наличие новообразований, инфекций и воспалительных процессов в области позвонков.
Основным признаком синдрома являются спондилографические изменения, характерные для остеохондроза, которые можно увидеть на рентгенограмме. На ранних стадиях наблюдается уменьшение или увеличение лордозов. Также фиксируются изменения в телах позвонков: замыкательные пластинки становятся более плотными, контуры неровными. Развиваются грыжи Шморля, когда фрагменты межпозвонкового диска проникают в тело позвонка.
Признаки нарушения стабильности и дистрофии включают остеофиты, при этом углы позвонков становятся заостренными. Эти наросты свидетельствуют о слабости мышц, которые должны стабилизировать позвонки.
Протрузия и грыжа диска представляют собой завершающую стадию заболевания, после которой межпозвонковые диски подвергаются фиброзу. Для выявления патологий применяются методы МРТ и КТ.
Мнения людей о рекомендациях по лечению вертебрального синдрома варьируются в зависимости от их личного опыта и уровня информированности. Многие пациенты отмечают, что комплексный подход, включающий физическую терапию, мануальную терапию и упражнения, значительно улучшает их состояние. Некоторые пользователи форумов делятся положительными отзывами о методах, таких как остеопатия и иглоукалывание, которые помогли им справиться с болями в спине. Однако встречаются и скептики, которые считают, что традиционные методы лечения не всегда эффективны и требуют индивидуального подхода. Важно, чтобы пациенты консультировались с квалифицированными специалистами и не полагались только на советы из интернета. В конечном итоге, успешное лечение зависит от сочетания профессиональной помощи и активного участия самого пациента в процессе восстановления.

Методы лечения
Болевые ощущения, возникающие при грыжах, остеохондрозе и миофасциальных дисбалансах, требуют схожего подхода к лечению в остром периоде. Основная задача терапии заключается в устранении воспалительного процесса. В этом случае пациенту рекомендуется соблюдать постельный режим на протяжении 3–5 дней, использовать жесткий матрас и облегчать положение тела с помощью подушек, размещая их между ног или под шеей.
Если пациент не в состоянии ограничить свою физическую активность, ему могут быть назначены корсеты с жесткими вставками, которые помогут снизить осевую нагрузку на позвоночник.
Медикаментозная терапия
Лекарственная терапия направлена на устранение воспалительных процессов, снятие мышечных спазмов и восстановление нормального тонуса нервной системы:
- Нестероидные противовоспалительные препараты применяются для облегчения болевого синдрома. Например, «Диклофенак» может вводиться внутримышечно или приниматься в виде таблеток, с максимальной суточной дозой 150 мг. В некоторых случаях также используется «Анальгин».
- Миорелаксанты назначаются в форме инъекций или таблеток, в зависимости от того, проводится ли лечение в домашних условиях или в стационаре (например, «Реланиум» в растворе и «Баклофен» в таблетках).
- Трициклические антидепрессанты могут быть добавлены к терапии при выраженных болях. В малых дозах используется «Амитриптилин».
Среди противовоспалительных средств выделяются селективные ингибиторы ЦОГ, которые являются медиаторами воспаления: «Нимесулид» и «Пироксикам». При наличии стойкого болевого синдрома могут быть выполнены блокады с использованием кортикостероидов, которые снижают иммунную реакцию и помогают остановить воспалительный процесс.
Если медикаментозное лечение не приносит результатов в течение 3–4 месяцев, может быть рекомендовано хирургическое вмешательство. Медианные грыжи представляют собой наибольшую опасность из-за риска развития парезов. Резкое снижение чувствительности в нижних конечностях и нарушения функций органов малого таза являются показаниями для экстренной операции.
Нейропротективные методы
Для восстановления нервной ткани применяются комбинированные препараты, которые помогают снять боль, уменьшить отечность и активизировать клеточный обмен. В составе средства «Амбене» присутствуют фенилбутазон, дексазон и цианокобаламин.
Для улучшения микроциркуляции крови рекомендуется использовать витамины группы В, которые входят в состав комплексов «Неуробекс». Эти витамины обладают нейропротекторными свойствами и способствуют укреплению стенок сосудов, что позволяет тканям быстрее восстанавливаться. В дополнение к этому применяются сосудистые препараты, такие как «Актовегин» и «Трентал». Полное выздоровление наблюдается довольно редко, и медикаменты в основном помогают устранить острые симптомы.
https://youtube.com/watch?v=XHEKPdwQfYY
Нетрадиционное лечение
Мануальная терапия представляет собой область медицины, однако чаще всего она предоставляется в частных практиках, а не в государственных клиниках. Существует мнение, что коррекция положения позвонков может помочь в решении проблемы вертебрального синдрома. Тем не менее, не все специалисты следуют принципам биомеханики позвоночника, что может привести к повторному возникновению боли.
Остеопатия также признана официальным направлением в медицине. Она используется для выявления и устранения причин различных дисфункций, таких как спазмы сосудов, нервов, мышц и фасций. На самом деле, квалифицированный остеопат работает с факторами, способствующими развитию вертебрального синдрома.
Среди других альтернативных методов можно выделить:
- рефлексотерапию, которая помогает снять напряжение с нервов;
- гирудотерапию, направленную на уменьшение отеков;
- гомеопатию, способствующую восстановлению функций внутренних органов.
К нетрадиционным методам также относятся настои и отвары трав, компрессы на основе спирта или скипидара, а также другие средства народной медицины.
Рекомендации по профилактике
Для предотвращения болей в спине не стоит придерживаться стратегии «берегу себя» или «активно тренируюсь». Как малоподвижный образ жизни, так и чрезмерные физические нагрузки могут привести к травмам, поскольку основная причина вертеброгенного синдрома заключается в нарушении биомеханики – активации мышц при выполнении движений. Слабая или замедленная активация мускулатуры приводит к дисбалансу, спазмам и болевым ощущениям. Остеохондроз, как хроническое заболевание, является лишь проявлением нарушений в работе мышц, окружающих позвоночник.
Лечение вертебрального синдрома должно сосредоточиться на восстановлении мышечной функции. Наилучшим профилактическим методом считается ходьба с нормальным перекрестным шагом и активными движениями рук. Именно ротационные движения плечевого пояса помогают разгрузить позвонки и улучшают питание тканей.
Реабилитация и восстановление после лечения
Реабилитация и восстановление после лечения вертебрального синдрома являются ключевыми этапами, которые способствуют улучшению качества жизни пациента и предотвращению рецидивов. Эти процессы включают в себя комплекс мероприятий, направленных на восстановление функциональности позвоночника, укрепление мышечного корсета и коррекцию нарушений осанки.
Первым шагом в реабилитации является оценка состояния пациента. Важно провести комплексное обследование, включая физикальное обследование, рентгенографию и, при необходимости, МРТ. Это позволит определить степень повреждения позвоночника и выбрать наиболее подходящую программу реабилитации.
Физическая терапия играет центральную роль в восстановлении. Специально подобранные упражнения помогают укрепить мышцы спины и живота, что способствует улучшению поддержки позвоночника. Упражнения могут включать:
- Упражнения на растяжку, которые помогают улучшить гибкость и уменьшить напряжение в мышцах;
- Силовые тренировки для укрепления мышечного корсета;
- Аэробные нагрузки, такие как плавание или ходьба, которые способствуют улучшению общей физической формы.
Важно, чтобы физическая терапия проводилась под контролем квалифицированного специалиста, который сможет адаптировать программу в зависимости от индивидуальных потребностей пациента и его состояния.
Кроме физических упражнений, важным аспектом реабилитации является мануальная терапия. Она может включать в себя массаж, остеопатические техники и манипуляции, направленные на снятие болевого синдрома и восстановление подвижности суставов. Мануальная терапия помогает улучшить кровообращение в области позвоночника и способствует более быстрому восстановлению тканей.
Не менее важным является и психологический аспект реабилитации. Часто пациенты испытывают страх перед движением и физической активностью после перенесенного болевого эпизода. Психологическая поддержка, а также обучение методам релаксации и управления стрессом, могут значительно улучшить результаты лечения.
В дополнение к физической и психологической реабилитации, следует обратить внимание на коррекцию образа жизни. Это включает в себя:
- Соблюдение правильной осанки при сидении и стоянии;
- Избежание длительных статических нагрузок;
- Регулярные перерывы в работе для выполнения простых упражнений;
- Подбор удобной мебели и оборудования для рабочего места.
Также стоит рассмотреть возможность использования ортопедических средств, таких как корсеты или специальные подушки, которые могут помочь в поддержании правильной осанки и снижении нагрузки на позвоночник.
В заключение, реабилитация и восстановление после лечения вертебрального синдрома требуют комплексного подхода, включающего физическую терапию, мануальную терапию, психологическую поддержку и коррекцию образа жизни. Своевременное и правильное выполнение всех рекомендаций врача поможет значительно улучшить качество жизни пациента и предотвратить повторное возникновение симптомов.
Вопрос-ответ
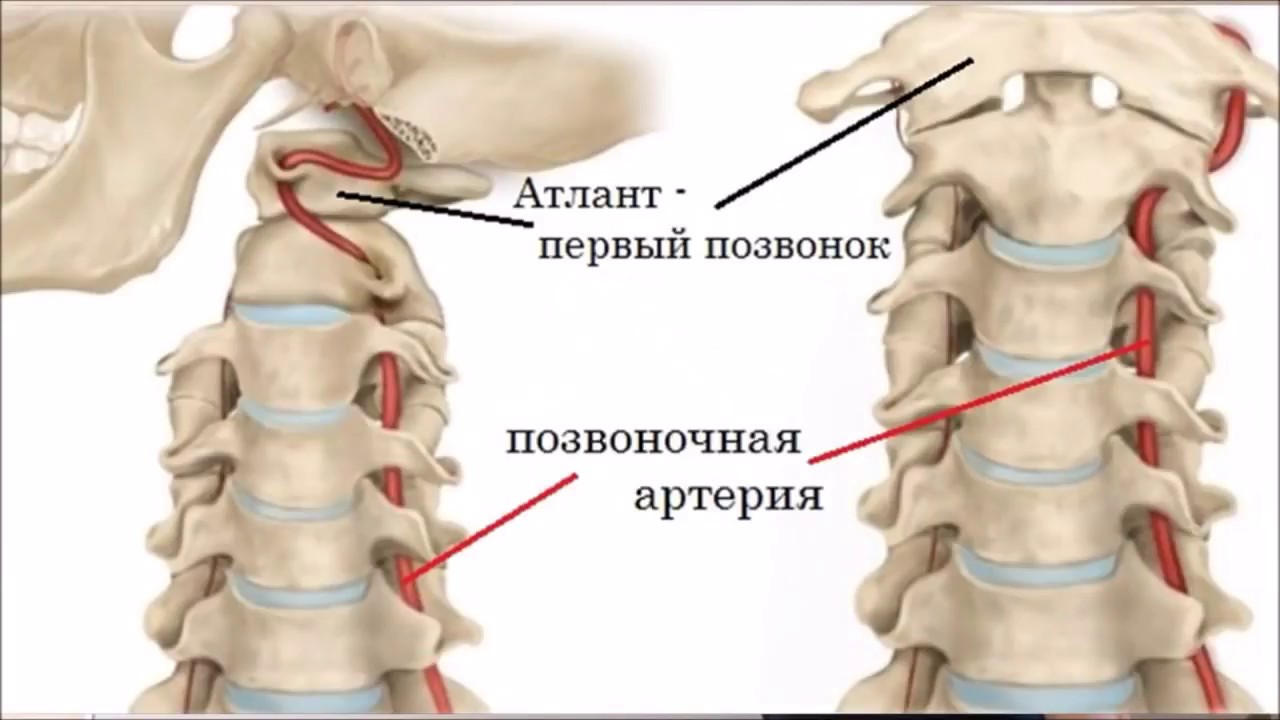
Синдром вертебральной артерии как лечить?
Лечение синдрома вертебральной артерии: медикаментозный курс лечения: противовоспалительные препараты, улучшающие кровообращение, анальгетики, чтобы избавиться от боли, ноотропы, витаминотерапия, нейропротекторы. Хирургическое лечение: реконструкция позвоночной артерии, её декомпрессия, удаление грыжи, остеофитов.
Что такое вертебральный синдром?
Вертебральный синдром характеризуется болью в пораженном отделе позвоночника, нарушением его функции, напряжением паравертебральных мышц, вертебральными деформациями, наличием болезненности в области ПДС. ПДС включает два смежных позвонка, соединенных диском, со связками, мышцами, сосудами, нервами.
Что будет, если не лечить синдром позвоночной артерии?
Синдром позвоночной артерии не следует воспринимать лишь как неприятную «особенность» шейного остеохондроза. При отсутствии терапии и прогрессировании заболевания возможны серьёзные осложнения: преходящие нарушения мозгового кровообращения, эпизодические приступы ишемии, головокружения и кратковременная слепота.
Советы
СОВЕТ №1
Обратитесь к врачу-неврологу или ортопеду для точной диагностики и назначения индивидуального плана лечения. Самолечение может усугубить состояние.
СОВЕТ №2
Регулярно выполняйте рекомендованные упражнения для укрепления мышц спины и улучшения гибкости. Это поможет снизить нагрузку на позвоночник и уменьшить болевые ощущения.
СОВЕТ №3
Следите за осанкой в повседневной жизни, особенно при длительном сидении или стоянии. Используйте эргономичную мебель и делайте перерывы для разминки.
СОВЕТ №4
Рассмотрите возможность физиотерапии или массажа, чтобы улучшить кровообращение и расслабить напряженные мышцы. Это может значительно облегчить симптомы вертебрального синдрома.