Синдром цитолиза печени представляет собой серьезное состояние, характеризующееся разрушением клеток печени и повышением уровня ферментов в крови. Понимание причин, симптомов и методов лечения данного синдрома имеет важное значение для своевременной диагностики и эффективной терапии. В этой статье мы рассмотрим основные факторы, способствующие развитию синдрома цитолиза, его клинические проявления, а также современные подходы к лечению и диетическому питанию, что поможет читателям лучше ориентироваться в данной патологии и принимать обоснованные решения о своем здоровье.
Причины
Повреждение клеточных мембран гепатоцитов возникает под влиянием различных факторов. Наиболее часто проницаемость оболочек печеночных клеток нарушается из-за:
- избыточного потребления алкоголя;
- бесконтрольного приема лекарственных препаратов;
- вирусных инфекций;
- неправильного рациона питания;
- инсулинорезистентности;
- паразитарных инфекций;
- иммунных нарушений;
- образования новообразований.
На ранних стадиях заболевание можно успешно лечить, деструктивные процессы возможно остановить, а поврежденные клетки восстановить. Однако в запущенных случаях, когда развивается некроз тканей, полное излечение становится невозможным.
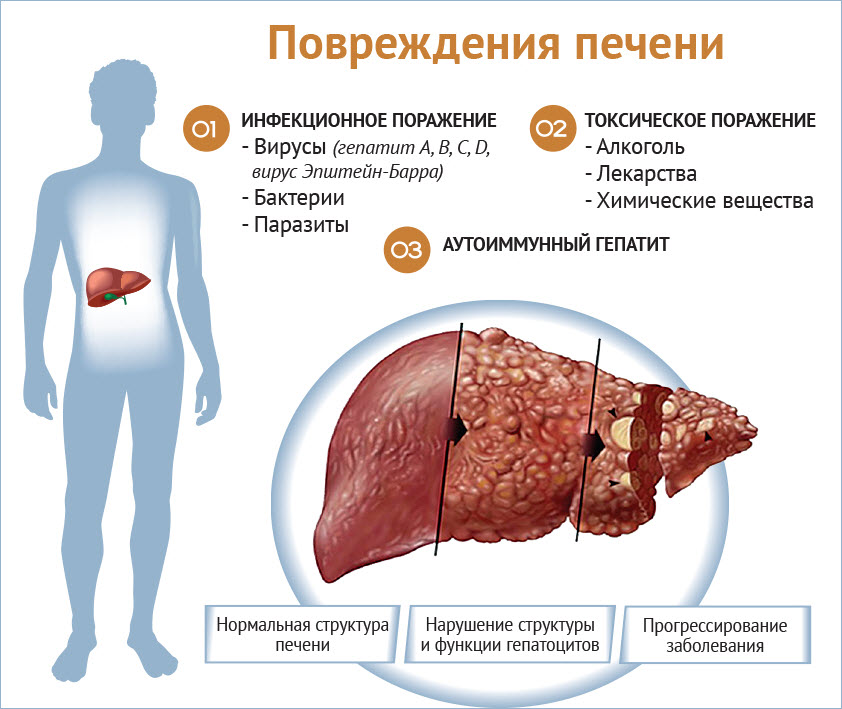
Синдром цитолиза представляет собой патологическое состояние, характеризующееся разрушением клеток печени, что может приводить к серьезным последствиям для здоровья. Врачи отмечают, что основными причинами данного синдрома являются вирусные гепатиты, злоупотребление алкоголем, а также токсическое воздействие лекарственных препаратов и химических веществ. Важно также учитывать аутоиммунные заболевания, которые могут способствовать развитию этого синдрома.
Лечение синдрома цитолиза требует комплексного подхода. Врачи рекомендуют прежде всего устранить причину, вызвавшую повреждение клеток печени. В случае вирусного гепатита может потребоваться антивирусная терапия, а при алкогольной зависимости — программа реабилитации. Кроме того, назначаются препараты, способствующие восстановлению печени, такие как гепатопротекторы. Важно также следить за диетой и образом жизни, чтобы минимизировать нагрузку на печень и способствовать её восстановлению. Регулярные обследования и контроль состояния пациента являются неотъемлемой частью успешного лечения.
Алкогольная зависимость
Этанол является основным компонентом всех алкогольных напитков. Для печени он представляет собой токсичное вещество, поскольку в этом органе происходит его расщепление на воду и углерод. Однако при чрезмерном потреблении алкоголя печень не справляется с этой задачей, что приводит к сбоям в обменных процессах, деформации и разрушению клеточных структур, что в конечном итоге вызывает лизис паренхимы.
Степень повреждения печени зависит от регулярности употребления алкоголя, его типа, а также от индивидуальных особенностей активности ферментов, отвечающих за переработку спирта. Существенное значение имеет и качество алкогольной продукции: суррогаты могут оказывать токсическое воздействие, дополнительно отравляя организм продуктами своего распада.
У людей, страдающих от алкогольной зависимости, при диагностике заболеваний вирусы обычно не обнаруживаются, но проявляются симптомы алкогольной интоксикации. В крови наблюдается повышение общего билирубина, а при проведении биопсии выявляются тельца Мэллори — фибриллярный белок, который синтезируется под воздействием этанола.
Гепатоциты обладают высокой способностью к регенерации, поэтому патологические изменения могут пройти при отказе от алкоголя и соответствующем лечении. Особенно заметные и быстрые результаты наблюдаются на начальных стадиях изменений в клетках печени.
| Причина синдрома цитолиза | Механизм повреждения клеток | Основные методы лечения |
|---|---|---|
| Вирусные гепатиты (A, B, C, D, E) | Прямое цитопатическое действие вируса, иммунный ответ организма на инфицированные клетки. | Противовирусная терапия (интерфероны, нуклеозидные/нуклеотидные аналоги, прямые противовирусные препараты), поддерживающая терапия, гепатопротекторы. |
| Алкогольная болезнь печени | Прямое токсическое действие этанола и его метаболитов (ацетальдегида) на гепатоциты, окислительный стресс, воспаление. | Полный отказ от алкоголя, диета, гепатопротекторы (адеметионин, урсодезоксихолевая кислота), витамины группы B. |
| Неалкогольная жировая болезнь печени (НАЖБП) / Неалкогольный стеатогепатит (НАСГ) | Накопление жира в гепатоцитах, окислительный стресс, воспаление, инсулинорезистентность. | Изменение образа жизни (диета, физические нагрузки), снижение веса, контроль сопутствующих заболеваний (сахарный диабет, дислипидемия), витамин E, пиоглитазон (при НАСГ). |
| Лекарственные поражения печени | Прямое токсическое действие препарата или его метаболитов, идиосинкразические реакции, иммуноопосредованное повреждение. | Отмена причинного препарата, симптоматическая терапия, антидоты (при наличии), кортикостероиды (при иммуноопосредованном повреждении). |
| Аутоиммунный гепатит | Иммунная система атакует собственные гепатоциты. | Иммуносупрессивная терапия (кортикостероиды, азатиоприн), урсодезоксихолевая кислота. |
| Ишемическое повреждение печени | Недостаточное кровоснабжение печени, гипоксия гепатоцитов. | Устранение причины ишемии (восстановление кровотока), поддержание гемодинамики, оксигенотерапия. |
| Обструкция желчевыводящих путей (холестаз) | Накопление желчных кислот в гепатоцитах, их токсическое действие. | Устранение обструкции (эндоскопическое или хирургическое), урсодезоксихолевая кислота. |
| Наследственные метаболические заболевания (например, гемохроматоз, болезнь Вильсона, дефицит альфа-1-антитрипсина) | Накопление токсичных веществ (железо, медь) или дефицит защитных белков, приводящие к повреждению гепатоцитов. | Специфическая терапия (хелатирующие агенты, флеботомия, заместительная терапия), диета. |
| Тяжелые инфекции (сепсис, шок) | Системное воспаление, гипоперфузия, прямое токсическое действие бактериальных токсинов. | Лечение основного заболевания, антибиотикотерапия, поддержание гемодинамики, органная поддержка. |
| Опухоли печени (первичные и метастатические) | Прямое разрушение гепатоцитов опухолевыми клетками, ишемия, обструкция. | Хирургическое удаление, химиотерапия, лучевая терапия, таргетная терапия, симптоматическое лечение. |
Лекарства
Опасность возникновения цитолиза связана с бесконтрольным использованием лекарственных средств, когда нарушаются дозировки и не учитываются противопоказания, указанные в инструкциях. Единственным способом избежать побочных эффектов от медикаментов является полный отказ от их приема, однако это не всегда возможно. Поэтому важно знать, какие препараты могут нанести вред печени, и строго следовать рекомендациям по их применению:
- нестероидные противовоспалительные препараты;
- противогрибковые средства;
- антибиотики;
- антиметаболиты – препараты для химиотерапии;
- антидепрессанты;
- противосудорожные средства;
- глюкокортикостероиды.
Долгосрочное использование гормональных контрацептивов увеличивает риск тромбообразования, что приводит к сгущению крови, нарушению кровообращения в печени и замедлению выведения токсичных веществ.
Гепатотоксическое воздействие медикаментов усиливается рядом факторов риска. К ним относятся одновременный прием более трех препаратов, наличие заболеваний печени, нарушающих кровоток и функцию гепатоцитов, несбалансированное питание, беременность и пожилой возраст. Также негативно сказываются на состоянии печени неблагоприятная экология и чрезмерное использование бытовой химии.
Беременным женщинам следует помнить, что многие лекарства способны проникать через плаценту и оказывать влияние на печень плода, что может привести к повреждениям органа и возникновению врожденных аномалий.
Поэтому в период беременности рекомендуется избегать приема медикаментов, и только в исключительных случаях их назначает врач, учитывая противопоказания и потенциальные риски для развивающегося организма.
Синдром цитолиза вызывает множество обсуждений среди медицинских специалистов и пациентов. Многие отмечают, что основными причинами этого состояния являются вирусные инфекции, токсическое воздействие и аутоиммунные реакции. Люди делятся опытом, как важна ранняя диагностика, поскольку это позволяет избежать серьезных осложнений. Лечение часто включает в себя применение противовирусных препаратов, гепатопротекторов и иммуномодуляторов. Пациенты также подчеркивают значимость изменения образа жизни: правильное питание, отказ от алкоголя и регулярные физические нагрузки. Важно, чтобы врачи учитывали индивидуальные особенности каждого пациента, что способствует более эффективному лечению и улучшению качества жизни.
Вирусы, вызывающие гепатит
Возбудители гепатита представляют собой инфекционные вирусы, относящиеся к группам A и E, B, C, а также дельта-вирусу D. Эти вирусы вызывают воспаление печеночных тканей, приводя к гибели гепатоцитов и нарушению детоксикационных функций организма.
Способы проникновения в человеческий организм варьируются в зависимости от типа вируса. Гепатит, вызванный вирусами A и E, обычно имеет острое течение и передается через алиментарный или контактный путь, что связано с несоблюдением гигиенических норм, например, недостаточным мытьем рук или употреблением загрязненных продуктов.
Заражение вирусами B, C и D происходит через кровь и другие биологические жидкости инфицированного человека. Также известны случаи вертикальной передачи, когда новорожденный может заразиться от матери во время родов, особенно если у него имеются повреждения кожи. Часто эти инфекции протекают в хронической форме без ярко выраженных симптомов, что затрудняет диагностику. Длительное воздействие вирусов на печень может привести к ее серьезным повреждениям.
Печеночные синдромы могут проявляться как при тяжелой острой форме гепатита, так и при его хроническом течении. Процесс гибели клеток можно замедлить с помощью противовирусных препаратов и восстановительной терапии.
К возбудителям гепатита также относятся цитомегаловирус, герпесвирус, вирусы краснухи, TTV, SEN и вирус иммунодефицита человека.

Аутоиммунные нарушения
В некоторых случаях, под влиянием врожденного нарушения в функционировании иммунной системы, происходит разрушение гепатоцитов. Это явление чаще всего наблюдается у новорожденных, когда синдром цитолиза у детей развивается на фоне прогрессирующих аутоиммунных заболеваний или по неизвестным причинам, когда собственные антитела начинают атаковать клетки печени. При этом желчный пузырь остается без патологий, не увеличивается, и в желчных протоках не наблюдается изменений.
Развитие данной аномалии происходит стремительно, и единственным способом спасти жизнь пациента является трансплантация печени. Для улучшения состояния применяются иммуносупрессоры, которые подавляют активность иммунной системы.
У взрослого человека можно заподозрить аутоиммунные нарушения, если при установленном диагнозе цитолиза пациент не употребляет алкоголь, не имел ранее переливаний крови, отсутствуют маркеры вирусного поражения, но при этом наблюдаются биохимические изменения в анализах крови и результатах биопсии.
Паразиты
Печень получает обильное кровоснабжение, а высокое содержание глюкозы и гликогена, а также множество питательных веществ делают этот орган привлекательным для различных паразитов. Глисты и простейшие не только наносят вред тканям, но и могут закупоривать желчные протоки. Кроме того, токсичные вещества, выделяемые в процессе их жизнедеятельности, оказывают негативное воздействие на печень. Различные виды паразитов могут вызывать нарушения в работе этого органа:
- Эхинококки. Эти ленточные черви обитают в тканях печени, образуя кисты.
- Лямблии. Простейшие организмы, находясь в печени, механически повреждают ткани, выделяют токсины и наносят вред гепатоцитам, что приводит к воспалению.
- Амебы. Эти паразиты могут вызывать тромбоз, некроз тканей и образование абсцессов.
- Аскариды. Глисты перемещаются из кишечника в печень, блокируя желчные протоки, что затрудняет отток желчи, вызывает холестаз и может привести к гибели клеток и отмиранию тканей.
Паразиты печени ослабляют иммунную защиту органа, поэтому глистные инвазии часто сопровождаются вирусными или бактериальными инфекциями, а также воспалительными процессами.
Липиды
Иногда цитолиз может усугубляться из-за нарушений липидного обмена. Такие расстройства чаще всего наблюдаются у людей старше 50 лет. Они могут возникать в результате избыточной массы тела, развития диабета 2 типа и ожирения.
При потере чувствительности клеток к инсулину в тканях поджелудочной железы происходит накопление триглицеридов. Однако из-за нарушений в процессах окисления и снижения выведения жировых молекул происходит разрушение клеточных структур, замещение гепатоцитов жировыми отложениями и формирование жирового гепатоза.
Основные признаки болезни
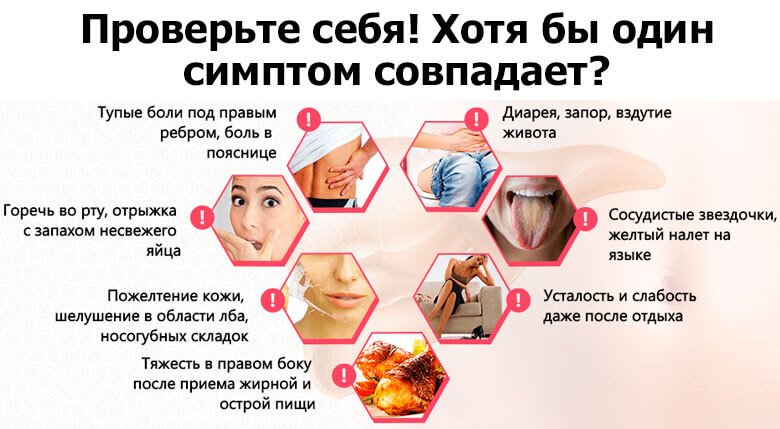
На начальном этапе развития цитолитического синдрома клинические симптомы могут отсутствовать. В некоторых случаях заболевание обнаруживается случайно во время биохимического анализа крови, проявляясь в небольшом увеличении уровней индикаторных ферментов.
При частичном или полном повреждении органа начинают проявляться клинические признаки цитолиза, которые могут включать следующие симптомы:
- потеря массы тела;
- диспепсические расстройства и повышение кислотности: чувство тяжести в желудке, тошнота, отрыжка, горечь во рту;
- изменения пигментации кожи;
- геморрагический диатез;
- «печеночные ладони»;
- желтуха кожи и склер глаз, что указывает на нарушения метаболических процессов и выброс билирубина в кровь;
- боли в области подреберья и увеличение печени.
Так как повреждение печени может быть вызвано множеством факторов, синдромы, связанные с заболеваниями печени, проявляются в комплексе, в зависимости от стадии повреждения и причины, вызвавшей цитолиз.
| Синдром | Причины | Признаки |
|---|---|---|
| Гепато-целлюлярная (клеточная) недостаточность | Нарушение функций и гибель клеток | Сосудистые звездочки, гормональные сбои, покраснение ладоней и языка |
| Холестаз | Закупорка желчных протоков | Желтушность кожи, пигментация, бляшки на веках, зуд, потемнение мочи и обесцвеченный кал |
| Портальная гипертензия | Нарушение кровотока в воротной вене, вызванное токсическим воздействием алкоголя, медикаментов, вирусами и паразитами | Вздутие живота, увеличение селезенки, гематомы, отеки, асцит. В тяжелых случаях могут возникать внутренние кровотечения в ЖКТ |
| Мезенхимально-воспалительный синдром | Иммунный ответ печени на воспаление | При этом синдроме наблюдается повышение температуры, суставные и мышечные боли, поражение сосудов в легких и на коже, увеличение лимфоузлов |
Необходимые лабораторные исследования
Для диагностики цитолиза и определения причин его возникновения проводится всестороннее обследование пациента. Лабораторные исследования являются важным инструментом для выявления заболевания и оценки активности патологии. Для обнаружения маркеров цитолитического процесса используется биохимический анализ крови.
К биохимическим синдромам, указывающим на поражение печени, относятся билирубин и специфические ферменты:
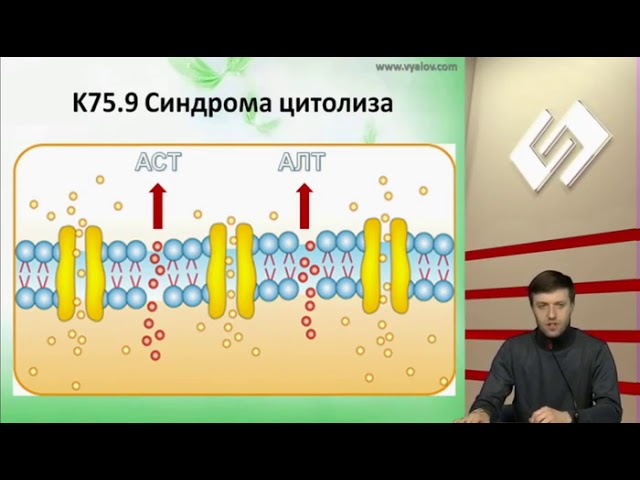
- сывороточные трансаминазы: АЛТ и АСТ – первые показатели, сигнализирующие о начале повреждения гепатоцитов;
- лактатдегидрогеназа (ЛДГ-5);
- фруктозомонофосфатальдолаза;
- глутаматдегидрогеназа;
- орнитин-карбамилтрансфераза (ОКТ);
- гамма-глутамилтранспептидаза.
В анализах определяется уровень прямого и общего билирубина; при синдроме цитолиза наблюдается его увеличение, что указывает на развитие паренхиматозной желтухи.
Кроме того, в анализах фиксируется снижение следующих показателей:
- альбуминов, так как печень синтезирует меньше белковых фракций;
- активности фермента холинэстеразы, что свидетельствует о тяжелом течении заболевания;
- показателей свертываемости крови (результаты указывают на нарушение продукции белков, отвечающих за нормальное функционирование тромбоцитов; тестирование проводится с помощью коагулограммы).
Гистологическое исследование печени является наиболее эффективным методом диагностики изменений в органе. Пункционная биопсия назначается в сложных случаях по рекомендации консилиума врачей. Эта процедура выполняется для уточнения причины патологического процесса, стадии его развития и степени повреждения органа.
Лечение
Лечение цитолиза печеночных клеток зависит от стадии заболевания, наличия провоцирующих факторов и сопутствующих заболеваний. Основная задача терапии заключается в устранении причин болезни, снижении уровня интоксикации, а также восстановлении структуры гепатоцитов и нормализации функций печени.
Устранение причины
Эффективность лечебных мероприятий во многом зависит от продолжительности патологического процесса. В зависимости от типа гепатотоксического воздействия рекомендуется применять следующие меры:
- В случае вирусной инфекции необходимо назначение этиотропной терапии, при этом выбор медикаментов осуществляется с учетом типа возбудителя (к популярным препаратам относятся «Рибавирин», «Виферон», «Интерферон»).
- Если повреждение печени вызвано приемом лекарственных средств, следует прекратить их использование. Если это невозможно, необходимо скорректировать дозировку или рассмотреть альтернативные методы лечения, рекомендованные врачом.
- При протозойных и глистных инфекциях применяются противопаразитарные препараты, такие как «Метронидазол», «Фуразолидон», «Альбендазол», «Мебендазол» и другие. Хирургическое вмешательство может потребоваться при поражении печени эхинококком.
- При алкогольном цитолизе необходимо полностью исключить употребление алкогольных напитков. Если самостоятельно справиться с проблемой не удается, стоит обратиться за помощью к психиатру или наркологу.
- Для снижения активности иммунной системы и воздействия антител на печень назначается иммуносупрессорная терапия.
Восстановление функций органа
Для остановки прогрессирования синдрома цитолиза печени и восстановления нормальной функции органа применяются следующие медикаменты:
- Гепатопротекторы. Рекомендуются препараты как растительного, так и синтетического происхождения, а также фосфолипиды, производные животных жиров и аминокислот (например, «Карсил», «Сирепар», «Фосфоглив», «Гепа-мерц»). Длительное использование этих средств способствует выведению токсинов, укреплению мембран гепатоцитов, стимулированию их регенерации и облегчению работы печени.
- Сорбенты. Эти препараты назначаются в связи с эндотоксикозом, так как сорбенты способны поглощать вредные вещества в желудочно-кишечном тракте и выводить их из организма (например, «Полифепан», «Энтеросгель»).
- Желчегонные средства. Они применяются при отсутствии камней в желчном пузыре (например, «Аллохол», «Хофитол»).
Для регулирования синтеза белков, активизации оттока желчи, улучшения энергетического и углеводного обмена, синтеза трансаминаз, нормализации кроветворения и восстановления иммунной системы используются витамины группы B и аскорбиновая кислота.
Диетотерапия
Диета при цитолизе печени является важной частью терапии данного заболевания. Правильно организованное и сбалансированное питание помогает снизить нагрузку на клеточные структуры печени и облегчает работу гепатоцитов. Следует придерживаться следующих рекомендаций:
- исключить из рациона жирные, жареные, копченые и острые блюда;
- ограничить потребление соли, сладостей и шоколада;
- отказаться от продуктов, способствующих повышению кислотности, таких как кофе, цитрусовые, алкоголь и черный чай, а также свежая выпечка.
Прием пищи должен происходить небольшими порциями с интервалом не более трех часов, а также необходимо пить достаточное количество воды (не менее 2 литров в день). Разрешены травяные чаи, компоты и морсы. Для питья лучше выбирать минеральную воду без газа, такие как «Ессентуки» или «Боржоми».
https://youtube.com/watch?v=videoseries
Профилактические меры
На печень негативно влияют множество факторов. Чтобы сохранить здоровье этого органа и предотвратить развитие цитолиза, стоит обратить внимание на следующие профилактические рекомендации:
- Сбалансированное питание. Избыточное количество жиров, а также чрезмерно острые и жареные блюда могут нанести вред клеткам печени. Постоянное употребление нездоровой пищи значительно увеличивает риск возникновения цитолиза. Для поддержания целостности клеток и эффективного выполнения печенью своих функций необходимо пересмотреть свой рацион.
- Детоксикация организма. После курса антибиотиков или нестероидных противовоспалительных средств важно провести детоксикацию печени с помощью сорбентов.
- Сокращение или полный отказ от алкоголя. Этиловый спирт представляет собой токсин для клеток печени, поэтому лучше полностью исключить алкоголь или, в крайнем случае, употреблять качественные напитки в умеренных количествах.
- Соблюдение гигиенических норм. Регулярное мытье рук и фруктов, а также контроль за стерильностью медицинских и косметических инструментов помогут предотвратить заражение вирусами гепатита.
- Профилактика гельминтозов. Соблюдение гигиенических правил и достаточная термическая обработка мяса и рыбы помогут избежать заражения паразитами. Регулярные обследования на наличие гельминтов позволят своевременно выявить инвазию и начать лечение.
Цитолиз гепатоцитов является первым признаком нарушений в работе печени. Важно на ранних стадиях диагностировать проблему, устранить ее причины и начать лечение, пока процесс еще обратим и не приводит к серьезным осложнениям.
Прогноз и возможные осложнения
Прогноз при синдроме цитолиза зависит от его причины, степени тяжести и своевременности лечения. В большинстве случаев, если причина заболевания выявлена и устранена, прогноз может быть благоприятным. Однако в некоторых случаях, особенно при наличии хронических заболеваний печени или других органов, прогноз может быть менее оптимистичным.
Одним из основных осложнений синдрома цитолиза является развитие печеночной недостаточности. Это состояние может возникнуть при значительном повреждении печеночной ткани, что приводит к нарушению ее функций. Печеночная недостаточность может проявляться различными симптомами, включая желтуху, отеки, асцит и нарушения свертываемости крови. В тяжелых случаях может потребоваться трансплантация печени.
Кроме того, синдром цитолиза может привести к развитию фиброза или цирроза печени. Эти состояния характеризуются замещением нормальной печеночной ткани соединительной тканью, что ухудшает функцию печени и может привести к серьезным осложнениям, таким как портальная гипертензия и рак печени.
Также стоит отметить, что синдром цитолиза может быть связан с другими системными заболеваниями, такими как аутоиммунные заболевания, что может привести к дополнительным осложнениям. Например, при системной красной волчанке или ревматоидном артрите может наблюдаться сочетание поражения печени и других органов, что требует комплексного подхода к лечению.
Важным аспектом является необходимость регулярного мониторинга состояния пациента. Это включает в себя контроль уровня печеночных ферментов, а также других биохимических показателей, что позволяет своевременно выявлять ухудшение состояния и корректировать лечение.
Таким образом, прогноз при синдроме цитолиза может варьироваться в зависимости от множества факторов, и важно учитывать возможные осложнения, которые могут возникнуть в результате этого состояния. Своевременная диагностика и адекватное лечение играют ключевую роль в улучшении исходов для пациентов с данным синдромом.
Вопрос-ответ
Что такое синдром цитолиза и как он проявляется?
Синдром цитолиза — это состояние, при котором происходит разрушение клеток печени, что может привести к повышению уровня печеночных ферментов в крови. Симптомы могут включать усталость, желтуху, боли в правом подреберье и изменения в цвете мочи и стула.
Какие основные причины синдрома цитолиза?
Основные причины включают вирусные гепатиты, алкогольную и неалкогольную жировую болезнь печени, аутоиммунные заболевания, а также токсическое воздействие лекарств и химических веществ.
Как проводится лечение синдрома цитолиза?
Лечение зависит от причины синдрома. Включает устранение фактора, вызывающего повреждение печени, применение противовирусных препаратов при вирусных инфекциях, а также поддерживающую терапию для восстановления функции печени и улучшения общего состояния пациента.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, чтобы контролировать уровень печеночных ферментов и выявлять возможные проблемы на ранних стадиях.
СОВЕТ №2
Обратите внимание на свой рацион: включите в него больше фруктов, овощей и продуктов, богатых антиоксидантами, чтобы поддерживать здоровье печени.
СОВЕТ №3
Избегайте употребления алкоголя и токсичных веществ, так как они могут усугубить состояние печени и способствовать развитию синдрома цитолиза.
СОВЕТ №4
Консультируйтесь с врачом по поводу приема медикаментов, так как некоторые из них могут негативно влиять на печень и вызывать синдром цитолиза.