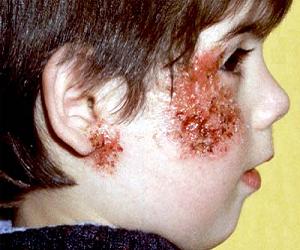
Причины возникновения
На поверхности кожи человека постоянно обитает множество бактерий. Под воздействием различных факторов активность микрофлоры может увеличиваться, и при присоединении инфекции это может привести к серьезным последствиям.
Гнойничковые заболевания являются одними из самых распространенных поражений кожи. В осенний и зимний периоды, а также в условиях жаркого и влажного климата, наблюдаются вспышки различных дерматитов.
Имейте в виду! Первичная пиодермия возникает в результате повреждения кожных покровов. Возбудители различных заболеваний могут легко проникать в ранки, ссадины, порезы, царапины и послеоперационные швы.
Дерматиты, вызванные пиогенными бактериями, развиваются под влиянием различных провоцирующих факторов. Основные причины гнойничковых заболеваний включают:
- длительное пребывание в условиях повышенной запыленности и влажности;
- воздействие вредных факторов на производстве;
- антисанитарные условия;
- недостаточная гигиена кожи;
- перегрев или переохлаждение кожных покровов;
- наличие хронических заболеваний;
- ослабленный иммунитет;
- глистные инвазии;
- болезни, связанные с нарушением обмена веществ;
- повышенная восприимчивость к инфекциям;
- кожные заболевания (дерматиты, экземы).
Обратите внимание! Заразиться можно при контакте с инфицированным человеком. Возбудители легко передаются в условиях повышенного потоотделения и во влажных помещениях. Риск заражения особенно высок в банях, саунах, спортзалах, общественных душевых и раздевалках фитнес-клубов.
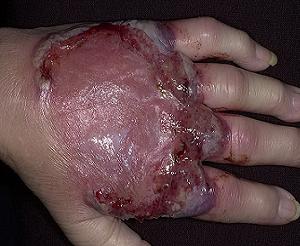
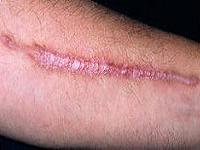
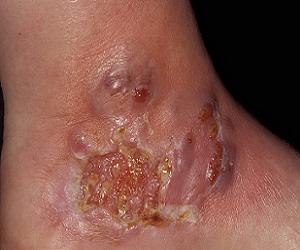
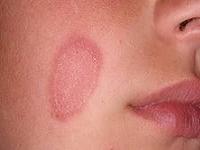
Врачи отмечают, что пиодермия — это инфекционное заболевание кожи, которое может проявляться различными симптомами. К основным признакам относятся покраснение, отек, зуд и образование гнойных пузырьков. На начальных стадиях недуга важно обратить внимание на изменения кожи, так как своевременное распознавание может предотвратить осложнения. Врачи рекомендуют использовать фотографии для сравнения с симптомами, чтобы лучше понять, когда стоит обратиться за медицинской помощью. Лечение пиодермии обычно включает применение антибиотиков и антисептиков, а также соблюдение гигиенических мер. Специалисты подчеркивают, что важно не заниматься самолечением, а довериться профессионалам, чтобы избежать рецидивов и обеспечить полное выздоровление.

Виды и формы заболевания
По степени поражения тканей выделяют две формы гнойничковых дерматитов:
- поверхностные;
- глубокие.
Согласно современным данным дерматологии, пиодермия классифицируется на три типа в зависимости от возбудителей:
- стрептококковая. К поверхностной форме относятся опрелости, стрептококковое импетиго и простой лишай, тогда как к глубокой форме – эктима и рожа;
- стафилококковая пиодермия. Импетиго, остиофолликулит, фолликулит и вульгарный сикоз возникают при поражении верхних слоев кожи. Глубокие формы, такие как карбункулы, фурункулы, гидрадениты и абсцессы у новорождённых, возникают при проникновении инфекции в более глубокие слои тканей;
- смешанный тип. В шанкриформной, вегетативной и язвенной пиодермии обнаруживаются как стафилококки, так и стрептококки. Эти дерматиты часто становятся хроническими. При ослаблении иммунной системы может развиться тяжёлое поражение конечностей – гангренозная пиодермия.
Наиболее распространённые кожные заболевания, вызванные пиогенными бактериями:
- импетиго. На лице появляются пузырьки. Кожа воспаляется, зудит, а прикосновения становятся болезненными. После вскрытия образуются эрозии, а затем на месте гнойника появляются чешуйки и корочки грязно-жёлтого цвета;
- фолликулит и остиофолликулит. Воспаляются волосяные фолликулы, образуются множественные гнойники. Переход заболевания в более тяжёлую стадию сопровождается покраснением в области пустулы и поражением глубоких слоёв кожи. Со временем гнойник может вскрываться, оставляя пятно красного или синюшного оттенка;
- карбункулы, фурункулы и гидраденит. Основной признак – болезненный гнойник с некротическим стержнем. Множественные фурункулы могут вызывать повышение температуры и лимфаденит. Карбункулы содержат несколько стержней внутри пустул, и пациент испытывает сильные боли. Воспаление потовых желёз, известное как гидраденит, сопровождается выделением гноя, который скапливается в воспалённых тканях;
- пиодермия головы. На коже появляются пустулы, наполненные значительным количеством гноя. После вскрытия голова покрывается жёлто-коричневыми корками;
- эктима. Пузырьки располагаются на бёдрах, корпусе и ягодицах. Воспаление начинается в нижних слоях дермы, а затем инфекция проникает ещё глубже. Пустулы содержат гной и сгустки крови. Болезнь может прогрессировать при ослабленном иммунитете и часто имеет хроническое течение.
| Симптом | Описание | Как распознать (визуальные признаки) |
|---|---|---|
| Эритема (покраснение) | Воспаление кожи, проявляющееся покраснением. Может быть локализованным или обширным. | Кожа выглядит ярко-красной, иногда горячей на ощупь. |
| Папулы (узелки) | Небольшие, плотные, возвышающиеся над поверхностью кожи образования без полости. | Мелкие красные бугорки, могут быть болезненными при надавливании. |
| Пустулы (гнойнички) | Небольшие пузырьки, заполненные гноем. Характерный признак бактериальной инфекции. | Видны белые или желтоватые головки, окруженные покраснением. Могут лопаться, образуя корочки. |
| Везикулы (пузырьки) | Мелкие, наполненные прозрачной или мутной жидкостью образования. Могут предшествовать пустулам. | Маленькие пузырьки, похожие на капельки воды, расположенные на покрасневшей коже. |
| Корки | Образуются после высыхания экссудата (жидкости, гноя) из лопнувших пузырьков или гнойничков. | Желтоватые, медовые или коричневатые наслоения на поверхности кожи. |
| Эрозии и язвы | Поверхностные или глубокие дефекты кожи, возникающие после вскрытия пузырьков, гнойничков или травм. | Открытые, мокнущие участки кожи, иногда с кровоточивостью. Язвы глубже эрозий. |
| Отек | Припухлость тканей, вызванная скоплением жидкости. | Увеличение объема пораженного участка, кожа может выглядеть натянутой и блестящей. |
| Зуд | Неприятное ощущение, вызывающее желание почесаться. | Человек постоянно чешет пораженную область. На коже могут быть следы расчесов. |
| Боль | Болезненные ощущения в области поражения. | Пациент жалуется на дискомфорт или боль при прикосновении к пораженному участку. |
| Лихорадка и общее недомогание | Повышение температуры тела, слабость, озноб. Признаки системной инфекции. | Измерение температуры тела выше нормы, общая вялость, отсутствие аппетита. |
| Лимфаденит | Увеличение и болезненность регионарных лимфатических узлов. | Прощупываются увеличенные, болезненные узелки в области, близкой к очагу инфекции (например, в паху, подмышках, на шее). |
Основные места локализации
Гнойничковые заболевания кожи могут проявляться на разных участках тела. Каждому типу дерматита присущи свои специфические зоны локализации.
Фликтены, пустулы, фурункулы, карбункулы и другие виды высыпаний могут возникать на следующих участках:
- лице;
- волосистой части головы;
- бедрах;
- ягодицах;
- слизистых оболочках;
- половых органах.
Гнойничковые образования часто появляются в:
- верхней части груди и спины;
- подмышечных областях;
- на верхних и нижних конечностях.
Обратите внимание! Предпочтительные зоны, где возникают различные виды гнойников, располагаются в местах, где находятся потовые железы и волосяные фолликулы, а также в коленно-локтевых сгибах. Высыпания чаще всего появляются на участках, подверженных загрязнению, трению и воздействию внешних факторов.
Пиодермия — это кожное заболевание, которое вызывает воспаление и гнойные высыпания. Люди, столкнувшиеся с этой проблемой, отмечают, что симптомы могут варьироваться от небольших пузырьков до обширных гнойных участков. Часто пациенты описывают зуд, жжение и покраснение кожи, что значительно ухудшает качество жизни. Важно распознать пиодермию на ранних стадиях, чтобы избежать осложнений. На фото можно увидеть характерные проявления, которые помогут в диагностике. Для лечения рекомендуется обратиться к дерматологу, который может назначить антибиотики и местные препараты. Также важно соблюдать гигиену и укреплять иммунитет, чтобы предотвратить рецидивы.

Симптомы и признаки
Клинические проявления зависят от степени проникновения инфекционных агентов. Поверхностные формы заболевания, как правило, протекают легче, чем более глубокие дерматиты.
Симптоматика пиодермии варьируется в зависимости от её типа:
- после инфицирования кожа становится красной и воспалённой;
- возникают гнойничковые высыпания;
- поражённый участок вызывает зуд, часто наблюдается повышение местной температуры (гиперемия);
- количество высыпаний увеличивается, усиливаются неприятные ощущения;
- по мере созревания некоторые гнойничковые образования могут лопаться, из них вытекает мутная жидкость;
- на теле появляются язвы, эрозии, формируются корочки;
- в некоторых случаях процесс постепенно затихает. При глубоких поражениях кожи инфекция может быть трудно поддающейся лечению.
Важно отметить! Большинство форм заболевания имеет как острые, так и хронические стадии. В начале наблюдается повышение температуры, общая слабость и увеличение близлежащих лимфоузлов. При отсутствии должного лечения и ослабленном иммунитете дерматиты могут перейти в хроническую форму. Провоцирующие факторы способствуют возникновению рецидивов.
Методы лечения
При первых признаках заболевания посетите дерматолога. Кожные недуги, которые объединяются под термином «пиодермия», могут проявляться в течение нескольких часов или в течение двух недель. Чем быстрее начнётся терапия пиодермии, тем легче будет справиться с инфекцией. Одним из преимуществ раннего обращения к специалисту является снижение вероятности возникновения осложнений.
Медикаментозные препараты
Как лечить пиодермию? Для достижения наилучших результатов необходим комплексный подход. Эффективным оказывается сочетание местной и системной терапии.
Рекомендуемые препараты:
- антибиотики из групп цефалоспоринов и макролидов – Эритромицин, Роцефин, Линкомицин;
- антигистаминные средства для устранения аллергических реакций. Рекомендуются – Зиртек, Супрастин, Тавегил;
- десенсибилизирующие препараты – хлорид кальция;
- сульфаниламиды – Дуосептол, Бисептол;
- иммуномодуляторы, которые усиливают защитные функции организма. Эффективны Левамизол, Тактивин, настойка эхинацеи, Циклоферон, Метилурацил;
- витаминные комплексы для общего укрепления организма;
- инъекции пенициллина с новокаином. Данный состав используется при образовании крупных карбункулов.
В некоторых случаях может потребоваться переливание крови или облучение ультрафиолетом. При тяжелых формах заболевания назначают специфические препараты – анатоксин, стафилококковые бактериофаги, аутовакцины. Эти средства вводятся непосредственно в область воспаления.
Местное лечение:
- антибактериальные мази – Банеоцин, Линкомициновая, Эритромициновая мазь, Хлорамфеникол;
- компрессы с ихтиолом рекомендуются при образовании фурункулов;
- дезинфицирующие средства для кожи – борный и салициловый спирт, раствор бриллиантовой зелени, резорцин, фукорцин;
- спрей «Лифузоль». Это средство способствует ускорению процессов регенерации тканей.
Обратите внимание! Многие дерматологи не рекомендуют использовать йод, так как он может раздражать воспалённую кожу.
Народные средства и рецепты
Список видов пиодермии довольно разнообразен. Каждое заболевание обладает своими уникальными характеристиками. Рецепты народной медицины, проверенные временем, помогут ускорить процесс заживления кожи при различных кожных недугах.
Эффективные средства:
- мазь от фурункулов. Измельчите 50 г лука, добавьте 40 мл воды и 2 чайные ложки сахара. Наносите полученную мазь на поражённые участки кожи, включая случаи гангренозной пиодермии;
- лосьон от гнойничков. Натрите зубчик чеснока и смешайте его с 50 мл медицинского спирта. Протирайте проблемные зоны свежеприготовленным раствором;
- универсальный рецепт. Для борьбы с различными формами пиодермии рекомендуется пить настой из крапивы, корней лопуха, одуванчика, девясила, корня аира и отвара овса;
- примочки против воспаления. Вам понадобятся настой берёзовых почек, тысячелистника, семян укропа и листьев чистотела. Каждый день прикладывайте марлю, смоченную целебным настоем, на полчаса, затем меняйте;
- заживляющая и противовоспалительная смесь. Приготовьте кашицу из листьев алоэ и ягод калины. Наносите эту смесь на гнойники ежедневно;
- импетиго. Настойка календулы помогает подсушить и уменьшить воспаление. Протирайте места, где образовались гнойники, 2–3 раза в день;
- эктима. Используйте компресс из дымянки. Возьмите свежую траву, измельчите её в блендере и делайте компрессы, прикрывая марлей. Также можно использовать сухую траву: измельчите её и смешайте с 50 г вазелина, нанося мазь на воспалённые участки кожи;
- простой лишай. Разбейте свежее куриное яйцо и отделите желток от белка. Осторожно подденьте плёнку под скорлупой, где находится жидкость, и соберите её. Наносите на поражённые участки, это эффективное народное средство.
Обратите внимание! Это лишь небольшой набор народных рецептов. В отдельных статьях, посвящённых различным видам пиодермии, таким как импетиго, лишай и фурункулёз, вы сможете найти множество домашних средств, помогающих при различных дерматитах.
Возможные осложнения
Серьезные последствия гнойничковых заболеваний могут возникнуть в следующих случаях:
- при запоздалом обращении за медицинской помощью;
- при ослабленном иммунитете;
- если курс лечения был завершён не полностью;
- при использовании сомнительных методов терапии;
- при недостаточной гигиене;
- при наличии факторов, способствующих заболеванию.
Возможные осложнения:
- воспаление лимфатических узлов;
- образование абсцессов;
- образование рубцов в местах самостоятельного удаления гнойников;
- инфицирование костной ткани;
- сепсис;
- тромбоз сосудов головного мозга;
- менингит;
- воспаление внутренних органов.
Пиодермия у детей
Гнойничковые заболевания довольно распространены среди детей. Инфекции, вызванные стафилококками и стрептококками, могут передаваться:
- в детских учреждениях;
- при использовании общих предметов в семье.
Возбудители легко проникают через:
- порезы;
- мелкие раны;
- царапины.
Факторы, способствующие развитию заболеваний:
- незрелая иммунная система у детей;
- игнорирование правил личной гигиены;
- ослабленный иммунитет.
Наиболее распространённые виды пиодермии у детей:
- пелёночный дерматит у младенцев;
- стрептококковое импетиго;
- простой лишай;
- одиночные или множественные фурункулы.
Серьёзные формы дерматитов:
- эпидемическая пузырчатка;
- эксфолиативный дерматит Риттера.
Лечение пиодермии у детей должен назначать врач!
Рекомендация! Обратитесь к врачу-дерматологу как можно скорее. Организм ребёнка ещё не способен полностью противостоять инфекциям. Самолечение может привести к серьёзным осложнениям.
Профилактические рекомендации
Следуйте простым рекомендациям:
- соблюдайте гигиенические нормы;
- укрепляйте иммунитет;
- придерживайтесь сбалансированного питания;
- тщательно ухаживайте за кожей;
- незамедлительно обрабатывайте повреждения кожи антисептиками;
- у младенцев своевременно дезинфицируйте царапины, устраняйте опрелости и следите за чистотой малыша.
Гнойничковые заболевания могут вызывать значительный дискомфорт и приводить к возникновению комплексов из-за ухудшения внешнего вида.
Если у вас диагностирован один из видов пиодермии, не откладывайте обращение за профессиональной помощью. Задержка с началом лечения при некоторых дерматитах может привести к серьезным последствиям.
В следующем видео квалифицированный врач поделится информацией о лечении и профилактике пиодермии:

Вопрос-ответ
Как понять, что у тебя пиодермия?
Характеризуется появлением на коже розово-красных пятен 3-4 см в диаметре, покрытых белесоватыми чешуйками. В очагах поражения появляется небольшой зуд и сухость кожи. Целлюлит – глубокое воспалительное поражение кожи и подкожной клетчатки. Оно сопровождается покраснением, отеком тканей и болезненностью.
Как вылечить пиодермию?
Лечение. Местное лечение пиодермий заключается в обработке высыпаний антисептиками: раствором бриллиантового зеленого, фукорцином, хлоргексидином и др. Часто врачи назначают антибактериальные мази и кремы.
Какая мазь помогает при пиодермии?
В клинической практике используются препараты, содержащие фузидиевую кислоту: мазь и крем Фуцидин, а также комбинированные с топическими стероидами: мазь и крем Фуцикорт (с добавлением бетаметазона валерата), крем Фуцидин Г (с добавлением гидрокортизона).
Что провоцирует пиодермию?
Пиодермия – это инфекционное заболевание кожи, вызванное различными бактериальными патогенами, в основном стафилококками и стрептококками. Это заболевание может начинаться в результате травмы, неправильной гигиены, снижения защитных свойств или других факторов.
Советы
СОВЕТ №1
Обратите внимание на первые симптомы пиодермии, такие как покраснение, зуд и образование гнойных пузырьков. Чем раньше вы начнете лечение, тем быстрее сможете избавиться от недуга и предотвратить его распространение.
СОВЕТ №2
Не занимайтесь самолечением. При появлении подозрительных симптомов обязательно обратитесь к дерматологу, который сможет правильно диагностировать заболевание и назначить эффективное лечение.
СОВЕТ №3
Соблюдайте правила личной гигиены. Регулярное мытье рук и использование индивидуальных предметов гигиены помогут снизить риск заражения и распространения инфекции.
СОВЕТ №4
Следите за состоянием вашей кожи и укрепляйте иммунитет. Правильное питание, физическая активность и достаточное количество сна помогут вашему организму лучше справляться с инфекциями и предотвратить развитие пиодермии.