Спинальная анестезия — метод обезболивания, используемый в хирургии для операций на нижних конечностях, органах малого таза и в гинекологии. В статье рассмотрим показания к спинальной анестезии, процесс ее проведения, а также возможные побочные эффекты и последствия. Эти аспекты помогут пациентам понять, чего ожидать от процедуры, и сделать осознанный выбор.
Что такое спинальная анестезия
Спинальная анестезия представляет собой регионарный метод обезболивания, который обеспечивает полное отсутствие чувствительности в нижней части тела и является отличной альтернативой общей анестезии. В процессе этой процедуры в область спины вводится анестетик, который блокирует передачу болевых сигналов по нервам.
К основным преимуществам данного метода обезболивания можно отнести:
- снижение объема крови, теряемой во время операции;
- уменьшение вероятности возникновения осложнений, таких как тромбоэмболия легочной артерии и образование тромбов;
- снижение негативного воздействия на сердце и легкие;
- отсутствие рвоты, тошноты и слабости;
- отсутствие болевых ощущений по завершении операции;
- возможность общения с хирургом и анестезиологом как в процессе операции, так и после нее;
- отсутствие строгих ограничений на прием пищи и напитков в послеоперационный период.
Спинальная анестезия является распространённым методом обезболивания, который врачи применяют в различных хирургических вмешательствах, особенно в области нижней части тела. Показания к её использованию включают операции на органах малого таза, нижних конечностях и при родах. Процедура заключается в введении анестетика в спинальный канал, что обеспечивает быстрое и эффективное обезболивание.
Однако, как и любой медицинский метод, спинальная анестезия может иметь побочные эффекты. Врачи отмечают, что среди них могут быть головные боли, снижение артериального давления и временные нарушения чувствительности. В редких случаях возможны более серьёзные осложнения, такие как инфекция или повреждение нервов. Поэтому перед проведением спинальной анестезии важно тщательно оценить состояние пациента и обсудить все возможные риски.
https://youtube.com/watch?v=sqRxAqQjBcA
Принцип действия
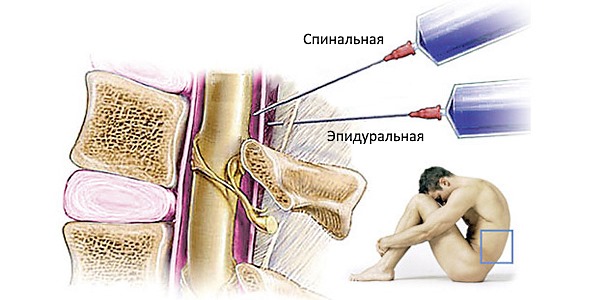
Спинальная анестезия представляет собой метод введения местного анестетика в спинальное пространство, что приводит к блокировке определенного участка спинного мозга. Это означает, что механизм действия данного типа обезболивания заключается в блокировке самого спинного мозга, а не его конечных нервных волокон, как это происходит при эпидуральной анестезии.
Важно отметить, чем спинальная анестезия отличается от эпидуральной.
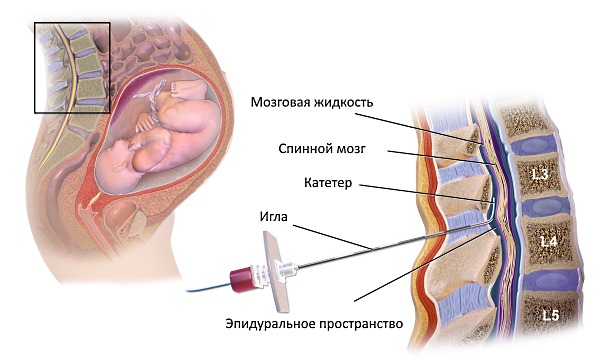
Обычно спинальную анестезию выполняют на уровне поясничного отдела, что приводит к «выключению» спинного мозга от поясницы и ниже. Этот участок спинного мозга отвечает за иннервацию живота, промежности и нижних конечностей.
Видео: «Что такое спинальная анестезия?»
| Аспект | Описание | Важные замечания |
|---|---|---|
| Показания | Операции на нижних конечностях (ортопедические, сосудистые), операции на органах малого таза (гинекологические, урологические, проктологические), кесарево сечение, операции на брюшной полости ниже пупка, обезболивание родов. | Выбор метода анестезии всегда индивидуален и зависит от состояния пациента, характера операции и предпочтений анестезиолога. |
| Способ проведения | Пациент сидит или лежит на боку. Анестезиолог обрабатывает кожу антисептиком, вводит местный анестетик в межпозвоночное пространство в поясничном отделе позвоночника, между твердой мозговой оболочкой и спинным мозгом (субарахноидальное пространство). Препарат блокирует нервные импульсы, вызывая онемение и обездвиживание нижней части тела. | Процедура проводится под строгим контролем анестезиолога. Важно сохранять неподвижность во время введения иглы. |
| Побочные эффекты | Частые: головная боль после пункции (постпункционная), тошнота, рвота, снижение артериального давления, брадикардия, задержка мочи, зуд. Редкие, но серьезные: повреждение нервов, инфекции (менингит), гематома, полный спинальный блок, аллергические реакции. |
Большинство побочных эффектов временны и хорошо поддаются лечению. О любых неприятных ощущениях необходимо немедленно сообщать медицинскому персоналу. |
Классификация анестезии
Многокомпонентная анестезия (также известная как наркоз или общее обезболивание) представляет собой контролируемое состояние, при котором пациент находится в медикаментозной коме с токсическим воздействием. Это состояние включает временное отключение рефлексов, болевой чувствительности и сознания, а также расслабление скелетных мышц.
Что касается местной анестезии, то она может быть различных типов: терминальная, эпидуральная, инфильтрационная, спинальная, проводниковая, каудальная, плексусная, внутривенная под жгутом и внутрикосная. Методы плексусной, спинальной, внутрикосной, проводниковой, эпидуральной, внутривенной под жгутом и каудальной анестезии относятся к категории региональной анестезии.
Региональная анестезия подразумевает блокировку проводимости в нервных сплетениях или отдельных нервах, что позволяет достичь эффекта обезболивания при сохранении дыхательной функции и сознания пациента. Этот вид анестезии может стать единственным доступным методом обезболивания для пожилых пациентов или тех, кто страдает от серьезных сопутствующих заболеваний.
Спинальная анестезия — это метод обезболивания, который широко используется в хирургии, особенно в операциях на нижних конечностях и в родах. Многие пациенты отмечают, что процедура проходит быстро и эффективно, позволяя избежать общего наркоза. Врач вводит анестетик в спинномозговой канал, что обеспечивает мгновенное обезболивание ниже уровня введения. Однако, как и любой медицинский метод, спинальная анестезия имеет свои показания и противопоказания. Среди возможных побочных эффектов пациенты упоминают головные боли, временную слабость в ногах и, в редких случаях, инфекционные осложнения. Несмотря на это, большинство людей оценивают спинальную анестезию как безопасный и эффективный способ обезболивания, позволяющий быстро восстановиться после операции.
https://youtube.com/watch?v=Qx0DaJjWasA
Показания к применению анестезии в спину
Общая анестезия используется в ходе серьезных хирургических операций, а также при масштабных стоматологических процедурах (например, установка нескольких имплантатов или удаление нескольких зубов). В таких ситуациях местная анестезия оказывается неэффективной из-за короткого времени действия.
К другим показаниям для применения общей анестезии можно отнести:
- наличие аллергии на местные анестетики;
- проявление рвотного рефлекса во время стоматологических манипуляций;
- сильный панический страх перед стоматологическими процедурами.
Что касается местной спинальной анестезии, то она применяется при операциях, проводимых ниже уровня пупка (за исключением частичной или полной ампутации нижних конечностей).
К показаниям для спинального обезболивания относятся:
- необходимость уменьшения болевой чувствительности при операциях на нижних конечностях и в области промежности;
- снижение риска удушья или тромбоза глубоких вен во время операций на нижних конечностях (например, при переломе шейки бедра у пожилых пациентов);
- наличие острых и хронических заболеваний легких;
- ишиас седалищного нерва;
- корешковый синдром (в поясничном, грудном и шейном отделах позвоночника);
- необходимость снижения мышечного тонуса при операциях на тонком кишечнике (что упрощает работу хирурга);
- необходимость расслабления гладкой мускулатуры сосудов у пациентов с умеренной сердечной недостаточностью (исключая тех, кто страдает от артериальной гипертензии или стеноза сердечных клапанов).
Спинальная анестезия часто используется при кесаревом сечении, ручном отделении плаценты и оперативном извлечении плода естественным путем. Этот метод обезболивания минимизирует воздействие препаратов на новорожденного. Кроме того, спинальная анестезия позволяет женщине оставаться в сознании, слышать первый крик ребенка и сразу после родов перейти в общую палату.
Иногда спинальная анестезия не обеспечивает полного избавления от боли во время кесарева сечения. В таких случаях пациентка переводится на общий наркоз.
Видео: «Различия между спинальной и эпидуральной анестезией»
Как выполняется анестезия
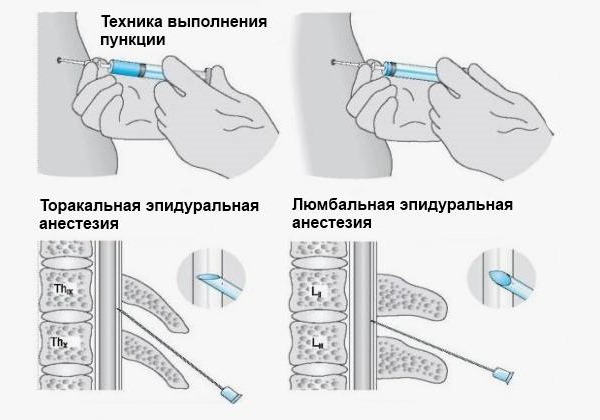
Процесс спинальной анестезии начинается с того, что пациента укладывают на бок или сажают. Выбор оптимального положения для обезболивания осуществляет анестезиолог. Врач и его помощник объяснят, как правильно расположить тело и как вести себя во время процедуры. Важно не изменять позу и не двигаться до завершения работы специалиста.
Этапы проведения спинальной анестезии:
- обработка области укола с использованием дезинфицирующего раствора;
- введение анестетика;
- выполнение самой процедуры (введение таких препаратов, как Наропин, Мезатон, Ропивакаин, Лидокаин, Бупивакаин, Новокаин, Буванестин, Фраксипарин или Норадреналин).
Как правило, спинальная анестезия не вызывает значительного дискомфорта и занимает от 10 до 15 минут. После завершения процедуры пациент может почувствовать легкое покалывание в нижних конечностях (в области голеней и подошв), а также ощущение «разливающегося» тепла.
Анестетик может вводиться в различных участках позвоночника, в зависимости от области, требующей обезболивания.
Это состояние считается нормальным, поэтому не стоит его опасаться. Вскоре ноги могут стать «непослушными» и тяжелыми (это не обязательно), а также исчезнет боль в зоне, где планируется операция.
Иногда во время спинальной анестезии можно ощутить болезненное покалывание, напоминающее легкий удар током. Если это произошло, обязательно сообщите об этом анестезиологу, не поворачивая голову и не меняя положение тела.
Время полного восстановления чувствительности зависит от применяемого анестетика. Обычно это происходит в течение полутора-четырех часов.
После анестезии может быть сложно встать с кушетки (возможны головокружения). Важно, чтобы рядом находился кто-то из близких или медицинский персонал. Пить разрешается через 30-60 минут после процедуры, а легкую пищу можно принимать вечером, согласовав это с хирургом.
https://youtube.com/watch?v=Jx6sj_KOoQE
Побочные эффекты и последствия анестезии
В отличие от общей анестезии, регионарное обезболивание оказывает значительно меньшее воздействие на организм. Поэтому осложнения, возникающие при спинальной анестезии, встречаются крайне редко.
Вероятность возникновения осложнений зависит от таких факторов, как тяжесть и тип заболевания, наличие сопутствующих заболеваний, общее состояние пациента, вредные привычки и возраст.
Следует помнить, что любые процедуры в анестезиологии (например, переливание крови, инфузии, установка катетера в центральную вену и так далее) связаны с определённым риском. Однако это не означает, что избежать осложнений невозможно.
К возможным нежелательным эффектам и осложнениям относятся:
- Головные боли. После завершения анестезии и операции пациент начинает активно двигаться, что может вызвать головные боли. Этот побочный эффект наблюдается в 1% случаев и обычно проходит самостоятельно в течение суток. Если в послеоперационный период возникает головная боль, следует измерить артериальное давление и действовать в зависимости от его показателей. При нормальном давлении рекомендуется соблюдать постельный режим и пить много жидкости (допустимо употребление кофе и чая). В случае сильной головной боли (что бывает очень редко) стоит обратиться к медицинскому персоналу.
- Снижение артериального давления. Это может быть вызвано действием спинальной анестезии и, как правило, наблюдается недолго. Для повышения давления назначается обильное питье и внутривенное введение растворов. Данный побочный эффект встречается у 1% пациентов.
- Боль в спине (в области инъекции). Обычно не требует лечения и проходит самостоятельно в течение первого дня. Если боль вызывает значительный дискомфорт, можно принять Диклофенак или Парацетамол. При сильной боли следует обратиться к медперсоналу.
- Задержка мочеиспускания. Иногда (в основном у мужчин) в первый день после операции могут возникнуть трудности с мочеиспусканием. Обычно это состояние не требует специального лечения, но при серьезных затруднениях лучше обратиться к дежурной медсестре.
- Неврологические расстройства. Встречаются крайне редко (менее 1 случая на 5000). Это может проявляться в виде потери чувствительности, стойкой мышечной слабости и/или покалывания, сохраняющегося более 24 часов.
Обратите внимание на рекомендации, которые помогут избежать побочных эффектов спинальной анестезии. Чтобы минимизировать риск возникновения вышеуказанных побочных эффектов, следует следовать указаниям анестезиолога, а именно:
- Не есть и не пить за 6-8 часов до операции.
- Не курить в течение 6 часов перед вмешательством.
- Не использовать косметику и не красить ногти перед операцией.
- Удалить контактные линзы и съемные зубные протезы. Если у вас есть глазные протезы, обязательно сообщите об этом анестезиологу.
- Снять кольца, цепочки, серьги и другие украшения. Для верующих допускается оставить простой нательный крестик, но не на цепочке, а на тесьме.
Несоблюдение этих рекомендаций может увеличить риск осложнений.
Важно, чтобы анестезиолог был осведомлён обо всех хронических заболеваниях пациента, перенесённых травмах и операциях, а также о непереносимости каких-либо препаратов и аллергических реакциях. Если в последнее время пациент принимал лекарства, об этом также следует сообщить врачу. Эти сведения могут быть полезны для предотвращения осложнений спинальной анестезии.
Накануне операции рекомендуется хорошо отдохнуть, выспаться, успокоиться и провести время на свежем воздухе. Это поможет настроиться на позитивный лад, облегчит проведение операции и ускорит восстановление после неё.
Заключение
Таким образом, спинальная анестезия представляет собой отличную альтернативу общему наркозу. Она «блокирует» нижнюю часть тела и позволяет пациенту избежать болевых ощущений во время хирургического вмешательства.
Перед тем как приступить к спинальной анестезии, необходимо удостовериться в отсутствии у пациента абсолютных противопоказаний (сепсис, бактериемия, инфекция кожи в области пункции, коагулопатия, значительная гиповолемия, использование антикоагулянтов, повышенное внутричерепное давление, отказ пациента). Если противопоказания отсутствуют, можно проводить процедуру обезболивания.
Важно помнить: при наличии относительных противопоказаний анестезия может быть выполнена только в том случае, если ожидаемая польза от нее значительно превышает потенциальные риски.
Дополнительные материалы по теме можно найти в следующих статьях:
Сравнение спинальной анестезии с другими методами анестезии
Спинальная анестезия является одним из наиболее распространенных методов регионарной анестезии, однако для выбора оптимального метода анестезии необходимо учитывать множество факторов, включая особенности пациента, тип хирургической процедуры и ожидаемую продолжительность операции. В сравнении с другими методами анестезии, такими как общая анестезия и эпидуральная анестезия, спинальная анестезия имеет свои преимущества и недостатки.
Одним из основных преимуществ спинальной анестезии является ее высокая эффективность и быстрота действия. Анестетик вводится непосредственно в спинномозговую жидкость, что обеспечивает быстрое начало анестезии и глубокую блокаду чувствительности в нижней части тела. Это особенно полезно при проведении операций на органах малого таза, нижних конечностях и в гинекологии.
В отличие от общей анестезии, спинальная анестезия позволяет избежать интубации и механической вентиляции легких, что снижает риск осложнений, связанных с дыхательной системой. Кроме того, спинальная анестезия может быть предпочтительнее для пациентов с сопутствующими заболеваниями, такими как сердечно-сосудистые патологии, поскольку она менее нагружает сердечно-сосудистую систему.
Однако спинальная анестезия имеет и свои ограничения. Например, она не подходит для длительных операций, так как действие анестетика ограничено по времени. В таких случаях может потребоваться переход на эпидуральную анестезию, которая обеспечивает более длительный эффект и возможность повторного введения анестетика. Эпидуральная анестезия также может быть предпочтительнее для пациентов, у которых есть риск осложнений, связанных с спинальной анестезией, таких как инфекция или травма спинного мозга.
Кроме того, спинальная анестезия может вызывать более выраженные побочные эффекты, такие как гипотензия, головная боль и задержка мочеиспускания. В то время как общая анестезия может вызывать такие осложнения, как тошнота и рвота, спинальная анестезия может привести к более серьезным последствиям, если не будет проведена должным образом.
Таким образом, выбор между спинальной анестезией и другими методами анестезии должен основываться на индивидуальных характеристиках пациента, типе и продолжительности операции, а также на возможных рисках и преимуществах каждого метода. Важно, чтобы решение принималось совместно с анестезиологом, который сможет оценить все аспекты и выбрать наиболее подходящий метод анестезии для конкретного случая.
Вопрос-ответ
Что такое спинальная анестезия и как она проводится?
Спинальная анестезия — это метод местной анестезии, при котором анестетик вводится в спинальный канал, блокируя передачу болевых импульсов от нижней части тела. Процедура проводится с помощью тонкой иглы, которая вводится в поясничную область, и занимает всего несколько минут. После введения анестетика пациент обычно чувствует онемение и потерю боли в области ниже уровня введения.
Какие показания существуют для применения спинальной анестезии?
Спинальная анестезия чаще всего используется в хирургии нижней части тела, включая операции на тазу, ногах и в гинекологии. Она также может быть показана при родах для облегчения боли. Показания могут включать необходимость в быстрой и эффективной анестезии, а также противопоказания к общему наркозу.
Каковы возможные побочные эффекты спинальной анестезии?
Побочные эффекты спинальной анестезии могут включать головную боль, временное онемение или слабость в ногах, а также риск инфекций или повреждений нервов. В редких случаях могут возникнуть более серьезные осложнения, такие как эпидуральный абсцесс или геморрагия. Важно обсудить все риски с врачом перед процедурой.
Советы
СОВЕТ №1
Перед проведением спинальной анестезии обязательно обсудите с анестезиологом все ваши медицинские истории и текущие заболевания. Это поможет избежать возможных осложнений и подобрать наиболее подходящий метод анестезии.
СОВЕТ №2
Убедитесь, что вы понимаете процесс спинальной анестезии и ее возможные побочные эффекты. Задавайте вопросы врачу, чтобы быть уверенными в том, что вы готовы к процедуре и знаете, чего ожидать.
СОВЕТ №3
После процедуры спинальной анестезии следуйте всем рекомендациям медицинского персонала. Это включает в себя отдых, контроль за состоянием и возможные ограничения в движении, чтобы минимизировать риск осложнений.
СОВЕТ №4
Обратите внимание на любые необычные симптомы после спинальной анестезии, такие как сильная головная боль, онемение или слабость в конечностях. Если вы заметили что-то подобное, немедленно сообщите об этом врачу.