Радикулопатия пояснично-крестцового отдела позвоночника возникает из-за сжатия или раздражения корешков спинномозговых нервов, что приводит к болям, онемению и слабости в нижних конечностях. В статье рассмотрим основные причины и симптомы радикулопатии, а также методы диагностики и лечения. Понимание этих аспектов поможет читателям распознать проблему и обратиться за медицинской помощью, что важно для восстановления и предотвращения осложнений.
Что такое пояснично-крестцовая радикулопатия?
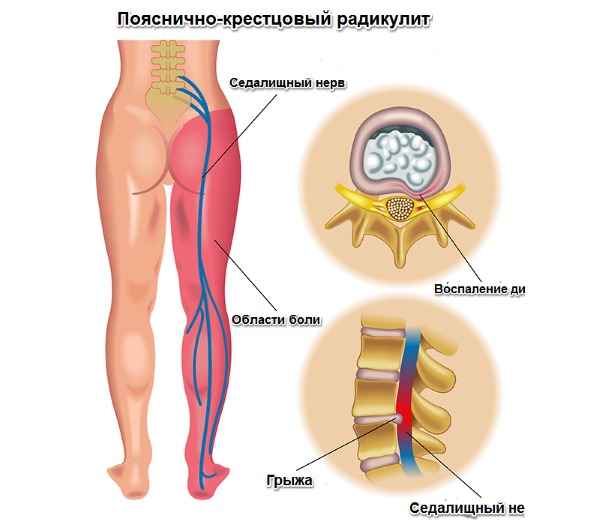
Радикулопатия, также известная как радикулит, представляет собой заболевание периферической нервной системы, которое развивается в результате воспалительных процессов, сжатия, раздражения или повреждения корешков спинномозговых нервов.
Врачи отмечают, что радикулопатия пояснично-крестцового отдела позвоночника является распространенной проблемой, особенно среди людей старше 30 лет. Основными причинами заболевания являются межпозвоночные грыжи, остеохондроз и травмы. Симптоматика включает боль, онемение и слабость в ногах, что значительно снижает качество жизни пациентов. Специалисты подчеркивают важность ранней диагностики и комплексного подхода к лечению, который может включать медикаментозную терапию, физиотерапию и, в некоторых случаях, хирургическое вмешательство. Врачи также рекомендуют заниматься профилактикой, включая регулярные физические нагрузки и правильную осанку, чтобы снизить риск развития радикулопатии.
https://youtube.com/watch?v=OqZS7RU1m70
Клиническая картина заболевания
Основным признаком, который побуждает человека к активной диагностике и лечению, является боль. Когда межпозвоночная грыжа сжимает нервные корешки позвоночника, возникает так называемый «прострел».
Простреливающие боли характеризуются остротой, резкостью и жгучестью. Они проявляются в момент раздражения связок, а также при сильном напряжении мышц спины и области таза. Такие болевые ощущения могут иррадиировать в заднюю часть бедра, а также ощущаться в ягодицах и подколенных областях. Пациент часто пытается согнуть ногу в колене, чтобы хоть как-то облегчить страдания.
При движении боль усиливается. В запущенных случаях могут наблюдаться парестезии, парезы, онемение и ощущение «мурашек» в пораженной области. Пациенту может быть сложно двигать ногами или поднимать их с постели.
Радикулопатия возникает в результате сжатия нервного корешка в поясничной области позвоночника.
Если поражен седалищный нерв, у пациента могут возникнуть боли в задней части ноги. Кожа на поврежденной ноге становится сухой, холодной, может проявляться цианоз.
Грыжевые выпячивания могут сжимать сосуды, что приводит к снижению кровотока в венах и артериях. Это, в свою очередь, может вызвать нарушения кровообращения и увеличить риск инфаркта определенной части спинного мозга.
| Симптомы | Причины | Методы лечения |
|---|---|---|
| Боль в пояснице, иррадиирующая в ягодицу, бедро, голень или стопу | Грыжа межпозвоночного диска | Нестероидные противовоспалительные препараты (НПВП) |
| Онемение или покалывание в ноге | Спондилолистез | Миорелаксанты |
| Слабость в мышцах ноги | Стеноз позвоночного канала | Физиотерапия (ЛФК, массаж, электрофорез) |
| Нарушение чувствительности | Остеофиты (костные разрастания) | Мануальная терапия |
| Усиление боли при кашле, чихании, натуживании | Травмы позвоночника | Иглорефлексотерапия |
| Нарушение функции тазовых органов (в тяжелых случаях) | Опухоли позвоночника | Хирургическое вмешательство (в тяжелых случаях) |
| Хромота | Инфекции позвоночника | Блокады с анестетиками и кортикостероидами |
Распространенность заболевания
Радикулит является одним из наиболее распространенных заболеваний позвоночника. Эта патология чаще всего встречается у людей старше 40 лет, как мужчин, так и женщин. Вероятность возникновения заболевания увеличивается у тех, кто регулярно подвергается как динамическим, так и статическим нагрузкам.
Радикулопатия пояснично-крестцового отдела позвоночника вызывает множество обсуждений среди пациентов и специалистов. Многие люди описывают свои ощущения как резкую боль, отдающую в ногу, что значительно ухудшает качество жизни. Часто упоминается, что симптомы усиливаются при длительном сидении или физической активности. Некоторые пациенты отмечают, что консервативные методы лечения, такие как физиотерапия и массаж, приносят облегчение, но не всегда решают проблему полностью. В то же время, другие делятся опытом хирургического вмешательства, которое помогло избавиться от мучительных болей. Важно, что многие пациенты подчеркивают необходимость комплексного подхода к лечению, включая изменение образа жизни и регулярные упражнения. Обсуждения на форумах показывают, что поддержка и понимание со стороны близких играют ключевую роль в процессе восстановления.
https://youtube.com/watch?v=MFPqAkCsACY
Причины развития патологии
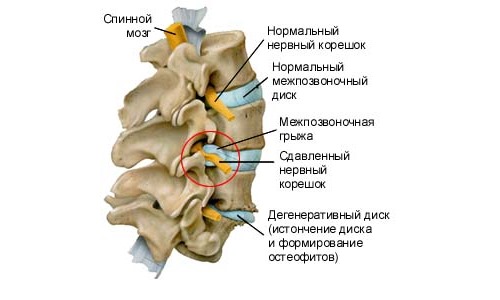
Основным фактором, способствующим развитию радикулита, являются дегенеративно-дистрофические изменения в позвоночнике. У большинства пациентов, страдающих от пояснично-крестцовой радикулопатии, при обследовании обнаруживаются межпозвоночные грыжи, которые, сжимая нервные корешки спинного мозга, приводят к постоянным острым болям в области поясницы.
К другим причинам, способным вызвать радикулит, относятся остеофиты (костные наросты на позвонках), гипертрофия связок, опухоли, травмы и гормональные нарушения.
Среди факторов, способствующих развитию радикулита, можно выделить:
- Интенсивный физический труд (включая частое поднятие тяжестей);
- Долгое нахождение в статичном вертикальном положении;
- Частые наклоны;
- Избыточный вес и ожирение;
- Падения и травмы спины;
- Переохлаждение;
- Низкая физическая активность.
Последствия заболевания
Радикулопатия в области пояснично-крестцового отдела позвоночника представляет собой опасное заболевание. Игнорирование необходимого лечения может привести к серьезным осложнениям, таким как межпозвоночная грыжа, хронический радикулит, паралич и, в конечном итоге, инвалидность. Поэтому важно не упускать из виду диагностические и терапевтические процедуры при наличии радикулита.
https://youtube.com/watch?v=gDHPRnUleCM
Симптомы и методы диагностики
Наиболее выраженным признаком радикулопатии является боль в поясничной области.
Кроме того, болевые ощущения могут сопровождаться следующими проявлениями:
- Для радикулита характерна резкая и стреляющая боль, которая может распространяться от позвоночника до середины живота;
- Прострелы в нижней части спины;
- Болевые ощущения, которые могут быть ошибочно восприняты как воспаление соседних органов;
- Изменения цвета кожи в области крестца — от бледности до гиперпигментации;
- Повышенный тонус мышц поясничного отдела;
- Отёчность;
- Судороги, затрагивающие мышцы в передней части живота;
- Боли в области таза, которые могут иррадиировать в нижние конечности.
Все перечисленные симптомы могут проявляться как с правой, так и с левой стороны. При легких физических нагрузках или при пальпации симптомы могут усиливаться.
Кроме того, у пациента могут наблюдаться один или несколько неврологических симптомов:
- Аллодиния (боль, возникающая даже при легком прикосновении);
- Парестезия (онемение, покалывание, ощущение «мурашек»);
- Гипералгезия (повышенная чувствительность к боли);
- Гиперпатия (частичная невосприимчивость к внешним раздражителям);
- Изменения в рефлексах сухожилий.
Диагностика радикулопатии
Сначала врач проведет общий осмотр и обсудит с вами ваши симптомы, после чего, если останется подозрение на радикулопатию, он назначит дополнительные диагностические процедуры:
- Рентгенография;
- Магнитно-резонансная томография (МРТ);
- Компьютерная томография (КТ);
- Люмбальная пункция;
- Общий анализ крови;
- Общий анализ мочи.
Кроме стандартных диагностических процедур, пациенту могут быть предложены индивидуальные методы обследования, которые зависят от конкретных проявлений симптомов у данного человека.
Видео: «Боли в спине: причины и что делать?»
Лечение радикулопатии пояснично-крестцового отдела
Когда все необходимые диагностические процедуры завершены и диагноз радикулопатии подтвержден, врач разрабатывает для пациента план лечения. Обычно он включает в себя медикаментозную терапию, занятия лечебной физкультурой, сеансы массажа и использование народных средств. Направление на операцию происходит значительно реже.
Медикаментозное лечение
Медикаментозное лечение должно включать в себя набор препаратов различных категорий, каждая из которых нацелена на устранение определенных симптомов.
При радикулопатии пациентам назначаются следующие группы медикаментов:
| НПВС (нестероидные противовоспалительные средства) | Эти препараты предназначены для облегчения боли. Обычно их применяют в период острых болевых ощущений. |
| Миорелаксанты | Эти средства помогают снять мышечные спазмы. |
| Витаминные комплексы | Витамины способствуют поддержанию нормального функционирования организма и улучшают обмен веществ в тканях. |
| Ноотропы | Эти препараты назначаются для улучшения кислородного насыщения тканей. |
| Антидепрессанты | Они используются для нормализации психических процессов и успокоения нервной системы. |
| Наркотические анальгетики | Если НПВС не справляются с сильной болью, могут быть назначены наркотические анальгетики. |
Это общий перечень стандартных медикаментозных мероприятий. В зависимости от индивидуальных характеристик пациента и конкретной клинической ситуации, врач может вносить изменения в этот список, добавляя или исключая определенные препараты.
Хирургическое вмешательство
Хирургическое вмешательство рассматривается как последняя мера в лечении.
К операции прибегают в следующих случаях:
- выраженное сжатие нервных окончаний;
- наличие межпозвоночной грыжи;
- нарушения в работе органов малого таза;
- злокачественные опухоли.
Хирургия при радикулите необходима, если наблюдается значительное сжатие корешка спинного мозга.
Перед тем как принять решение, врач внимательно изучит вашу клиническую ситуацию, оценит общее состояние и назначит несколько дополнительных исследований.
Главной задачей хирургического вмешательства в данной ситуации является удаление поврежденных межпозвоночных дисков. После операции вам будет предложен комплекс реабилитационных мероприятий.
Массаж и лечебная физкультура
Сеансы массажа рекомендуется проводить в подострой стадии заболевания. Массаж способствует улучшению кровообращения, уменьшению воспалительных процессов, а также помогает снять спазмы и отеки. Важно сочетать массаж с лечебной физкультурой, которую вам назначит врач.
Комплекс упражнений лечебной физкультуры будет разработан вашим лечащим врачом. Все движения следует выполнять медленно и плавно, при этом контролируя дыхание.
Приведем несколько универсальных упражнений, которые могут быть включены в ваш персонализированный гимнастический комплекс:
- Лягте на твердую поверхность, подтяните ноги к туловищу, согнув их в коленях. Обхватите колени руками и аккуратно подтяните их к груди. Задержитесь в этой позиции на некоторое время, затем медленно верните ноги в исходное положение. Повторите упражнение 8-10 раз;
- Лягте на твердую поверхность. Согните ноги в коленях, поднимите их от пола, вытянув носки. Одновременно приподнимите корпус с вытянутыми и поднятыми до уровня коленей руками. Выполните это упражнение 8-10 раз;
- Лягте на живот, вытяните руки и отведите их за спину. Упритесь пальцами ног в пол. Теперь поднимайте туловище на максимально возможную высоту. Задержитесь в этом положении на пару-тройку секунд. Повторите упражнение 8-10 раз.
Заниматься физкультурой и проходить массаж следует только после того, как острая боль утихнет.
Народное лечение
Народные методы могут стать отличным дополнением в борьбе с радикулопатией. Существует множество вариантов лечения, включая компрессы, растирания, ванночки, повязки и домашние мази.
Компрессы
Средства для лечения радикулита в домашних условиях часто применяются в виде компрессов и лечебных ванн. Обычно такие компрессы изготавливаются на основе целебных трав и спирта. Наиболее распространенными являются компрессы с золотым усом, женьшенем и мать-и-мачехой.
Повязки
Повязки выполняют аналогичные функции, что и компрессы. Их основа может быть такой же, как и для компрессов. Важно накладывать повязки на длительный срок и менять их несколько раз в день.
Ванночки
Ванночки рекомендуется использовать в подострой фазе заболевания, а также для профилактики. Лечебные травы оказывают укрепляющее воздействие на мышечный корсет и связки, помогают снять спазмы, отеки и болевые ощущения. Можно использовать ванночки с шалфеем, ромашкой, календулой и эфирными маслами.
Профилактика заболевания
Профилактические меры необходимы для всех пациентов, страдающих заболеваниями позвоночника, а также для тех, кто имеет предрасположенность к их возникновению.
Снизить вероятность развития патологий помогут:
- Оптимизация физических нагрузок;
- Избежание стрессов, нервных перегрузок и волнений;
- Правильный режим питания (диета должна быть сбалансированной, включающей достаточное количество животного белка и кальция, с исключением алкоголя, курения, а также жирной, острой и чрезмерно соленой пищи);
- Регулярные занятия гимнастикой и плаванием;
- Использование специализированных ортопедических изделий (матрасы, подушки, кресла, корсеты, пояса и т.д.).
Всегда лучше предотвратить заболевание, чем заниматься его лечением, поэтому не забывайте о профилактических мероприятиях.
Заключение
Радикулопатия — это довольно распространенное заболевание в наше время. Неподвижный образ жизни, работа в сидячем положении, неблагоприятная экология, неправильное питание и стрессы — все это и многие другие факторы способствуют развитию заболеваний позвоночника и возникновению радикулопатии.
Эта патология может затронуть любого, поэтому важно помнить о нескольких ключевых моментах:
- Чаще всего радикулопатия наблюдается у людей старше 40 лет. Особенно подвержены этому заболеванию те, чья работа связана с физическими или статическими нагрузками;
- Основные причины, способствующие развитию радикулопатии, включают заболевания позвоночника, переохлаждение, травмы и их последствия, стрессовые ситуации, неправильное питание и малоподвижный образ жизни;
- Симптомами радикулопатии являются болевые ощущения в пояснице, которые могут иметь прострельный характер, повышенный тонус мышц в пораженной области, онемение кожи, а в запущенных случаях — парезы;
- Лечение радикулопатии должно быть комплексным. Обычно терапевтические мероприятия включают медикаментозное лечение, физиотерапию, лечебную физкультуру, массаж и использование народных средств;
- Хирургическое вмешательство требуется только в тех случаях, когда заболевание угрожает пациенту инвалидностью;
- Профилактика заболевания так же важна, как и его лечение.
Прогноз и реабилитация после лечения
Прогноз при радикулопатии пояснично-крестцового отдела позвоночника зависит от множества факторов, включая степень повреждения нервных корешков, возраст пациента, наличие сопутствующих заболеваний и своевременность начала лечения. В большинстве случаев, при адекватной терапии, пациенты могут ожидать значительное улучшение состояния. Однако в некоторых случаях, особенно при наличии хронических заболеваний или запущенных формах радикулопатии, восстановление может занять больше времени и потребовать комплексного подхода.
Реабилитация после лечения радикулопатии играет ключевую роль в восстановлении функции позвоночника и предотвращении рецидивов. Она включает в себя несколько этапов:
- Обезболивание: На начальном этапе важно контролировать болевой синдром. Для этого могут использоваться нестероидные противовоспалительные препараты, миорелаксанты и, в некоторых случаях, кортикостероиды.
- Физиотерапия: После снятия острого болевого синдрома назначаются физиотерапевтические процедуры, такие как ультразвук, магнитотерапия, электрофорез и другие методы, способствующие улучшению кровообращения и восстановлению тканей.
- Лечебная физкультура: Специально подобранные упражнения помогают укрепить мышцы спины и живота, улучшить гибкость и подвижность позвоночника. Важно, чтобы занятия проводились под контролем опытного инструктора, чтобы избежать травм.
- Массаж: Массаж может помочь снять мышечное напряжение, улучшить кровообращение и способствовать расслаблению. Однако его следует проводить только после консультации с врачом, чтобы избежать ухудшения состояния.
- Психологическая поддержка: Хроническая боль может оказывать значительное влияние на психоэмоциональное состояние пациента. Психологическая поддержка и обучение методам управления стрессом могут быть полезными для улучшения общего состояния.
Важно отметить, что реабилитация должна быть индивидуализирована в зависимости от состояния пациента и его потребностей. Регулярные контрольные осмотры у врача помогут отслеживать прогресс и при необходимости корректировать программу реабилитации.
В заключение, успешный прогноз и восстановление после радикулопатии пояснично-крестцового отдела позвоночника зависят от комплексного подхода к лечению и реабилитации, а также от активного участия пациента в процессе восстановления. Своевременное обращение за медицинской помощью и соблюдение рекомендаций специалистов могут значительно улучшить качество жизни и снизить риск рецидивов.
Вопрос-ответ
Что такое радикулопатия пояснично-крестцового отдела позвоночника?
Радикулопатия пояснично-крестцового отдела позвоночника — это состояние, при котором происходит сжатие или раздражение корешков спинномозговых нервов в области поясницы. Это может вызывать боль, онемение, покалывание и слабость в нижних конечностях, а также дискомфорт в поясничной области.
Какие причины могут привести к радикулопатии в пояснично-крестцовом отделе?
Основные причины радикулопатии включают межпозвоночные грыжи, остеохондроз, травмы позвоночника, сужение позвоночного канала (стеноз) и воспалительные процессы. Эти факторы могут приводить к компрессии нервных корешков, вызывая симптомы радикулопатии.
Каковы методы лечения радикулопатии пояснично-крестцового отдела?
Лечение радикулопатии может включать консервативные методы, такие как физиотерапия, медикаментозная терапия (обезболивающие и противовоспалительные препараты), а также инъекции кортикостероидов. В некоторых случаях может потребоваться хирургическое вмешательство для устранения причины сжатия нервов.
Советы
СОВЕТ №1
Регулярно выполняйте упражнения для укрепления мышц спины и живота. Это поможет поддерживать правильную осанку и снизить нагрузку на позвоночник, что может уменьшить симптомы радикулопатии.
СОВЕТ №2
Следите за своим весом. Избыточный вес создает дополнительную нагрузку на позвоночник, что может усугубить состояние. Сбалансированное питание и физическая активность помогут поддерживать здоровый вес.
СОВЕТ №3
Обратите внимание на свою осанку при сидении и стоянии. Используйте эргономичную мебель и старайтесь не оставаться в одной позе слишком долго. Правильная осанка поможет снизить давление на нервные корешки.
СОВЕТ №4
Не игнорируйте симптомы и обращайтесь к врачу при первых признаках радикулопатии. Раннее вмешательство может предотвратить развитие серьезных осложнений и ускорить процесс восстановления.