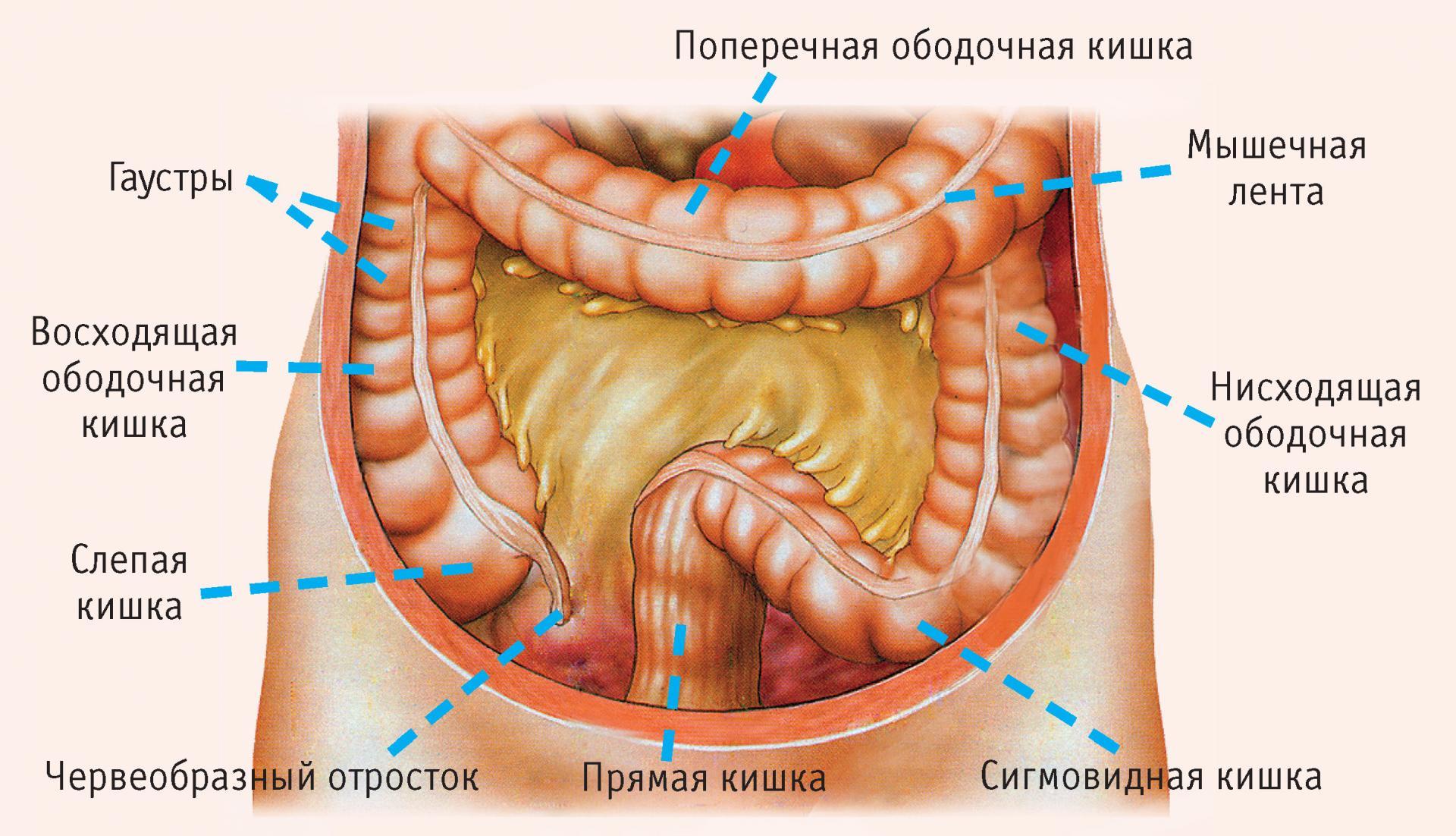
Синдром кишечной недостаточности представляет собой серьезное состояние, при котором кишечник не способен выполнять свои основные функции, что приводит к нарушению усвоения питательных веществ и ухудшению общего состояния организма. В данной статье мы рассмотрим причины возникновения этого синдрома, его классификацию и основные симптомы, а также методы диагностики и лечения, включая использование препаратов, которые могут значительно улучшить качество жизни пациентов. Понимание особенностей синдрома кишечной недостаточности и доступных терапевтических подходов является важным шагом для врачей и пациентов в борьбе с этим заболеванием, что позволяет своевременно выявлять проблемы и применять эффективные меры для их решения.
Причины возникновения кишечной недостаточности
В основе патогенеза синдрома лежит множество факторов, которые зависят от типа нарушения. Если наблюдается снижение функции вывода, это может быть вызвано следующими причинами:
- инфаркт миокарда;
- травмы позвоночника, живота или черепно-мозговые повреждения;
- быстрое развитие пневмонии;
- печеночная недостаточность или цирроз;
- острые заболевания органов брюшной полости (панкреатит, перитонит, непроходимость);
- кишечные инфекции у младенцев.
Снижение моторики связано с чрезмерным раздражением симпатических нервных окончаний, что происходит из-за угнетения парасимпатической системы. Парез может возникнуть в результате хирургического вмешательства при острых заболеваниях органов, расположенных в брюшной полости. Вегетативная система также замедляет сокращения. Нервы не передают сигналы гладкой мышечной ткани кишечной стенки. Важную роль в развитии недостаточной двигательной активности играет гуморальный фактор, при котором наблюдается повышенная выработка адреналина или ацетилхолина.
В возникновении патологии, связанной с механическим повреждением стенки кишечника, ключевую роль играют эндотоксины, попадающие в кровоток. Липополисахаридные комплексы, образующиеся в результате гибели микроорганизмов, распространяются по организму и накапливаются в клетках печени и лимфатических узлах.
Развитию синдрома кишечной недостаточности способствует вторичная инфекция при травмах из-за транслокации бактерий. Пораженная эндотоксинами слизистая кишечника не только является причиной патологии, но и служит симптомом осложненного некротического энтероколита.
Врачи подчеркивают важность комплексного подхода к лечению синдрома кишечной недостаточности, включая использование специализированных препаратов. Они отмечают, что такие медикаменты, как энтеральные и парентеральные питательные смеси, играют ключевую роль в обеспечении пациентов необходимыми питательными веществами. Врачи также акцентируют внимание на необходимости индивидуального подбора терапии, учитывая степень недостаточности кишечника и сопутствующие заболевания. Некоторые специалисты рекомендуют использование пробиотиков для улучшения микрофлоры кишечника, что может способствовать лучшему усвоению питательных веществ. Однако, несмотря на положительные результаты, врачи предупреждают о возможных побочных эффектах и необходимости регулярного мониторинга состояния пациента. Таким образом, грамотное использование препаратов в сочетании с диетотерапией и наблюдением специалистов может значительно улучшить качество жизни людей с данным синдромом.

Классификация и основные признаки
Хотя моторика кишечника может быть снижена, развитие кишечной недостаточности (СКН) варьируется в зависимости от степени выраженности и продолжительности заболевания. Аномалия делится на три стадии. Первая стадия представляет собой начальный этап СКН, который характеризуется:
- нормальным кровообращением в стенках кишечника;
- сохранением всасывающей функции;
- отсутствием пареза;
- естественным накоплением жидкости в просвете;
- нормальным уровнем газообразования.
На этом этапе наблюдается изменение положения передней стенки живота, которая оказывается выше привычного уровня. Перистальтические шумы легко прослушиваются. Для первой стадии характерно самостоятельное восстановление моторной активности.
Вторая стадия включает в себя нарушения в двигательной активности и рефлекторном кровообращении. Основной особенностью является повышенное выделение секрета при сниженной всасываемости. Это состояние приводит к накоплению жидкости в просвете тонкой кишки и увеличению газообразования. На этом фоне развиваются:
- нарушения кровообращения;
- растяжение петель кишечника;
- гипертония внутри кишечника.
Повышение давления до уровня системного диастолического запускает ряд патологических процессов:
- полное прекращение всасывания;
- критическое растяжение петель;
- потеря кровоснабжения стенок кишечника;
- отсутствие двигательной активности;
- чрезмерная выработка желудочного секрета;
- транссудация жидкости в просвет растянутой тонкой кишки.
На втором этапе заболевания наблюдается активное размножение патогенных микроорганизмов в проксимальных отделах пищеварительного тракта.
Третья стадия клинического течения СКН характеризуется критическим растяжением петель кишечника. Этот процесс негативно сказывается на барьерной функции диафрагмы и приводит к повышению давления в кишечнике, что вызывает нарушения:
- микроциркуляции артериальной и венозной крови;
- дыхательного процесса, что, в свою очередь, приводит к гипоксии тканей;
- функций переваривания и всасывания;
- обмена между электролитами и белками;
- перистальтики.
В просвет кишечника поступает увеличенный объем жидкости, в которой присутствует плазма.

| Категория препарата | Примеры препаратов | Механизм действия |
|---|---|---|
| Ферментные препараты | Креон, Панкреатин, Мезим | Замещают недостающие пищеварительные ферменты (липазу, амилазу, протеазу), улучшая переваривание жиров, углеводов и белков. |
| Прокинетики | Мотилиум (домперидон), Церукал (метоклопрамид) | Ускоряют моторику желудочно-кишечного тракта, способствуя продвижению химуса и уменьшая застой. |
| Антидиарейные средства | Лоперамид, Смекта (диосмектит) | Лоперамид замедляет перистальтику кишечника, уменьшая частоту стула. Смекта адсорбирует токсины и газы, улучшая консистенцию стула. |
| Пробиотики и пребиотики | Линекс, Бифиформ, Хилак форте | Восстанавливают нормальную микрофлору кишечника, подавляют рост патогенных бактерий, улучшают пищеварение и иммунитет. |
| Антибактериальные препараты | Рифаксимин, Метронидазол | Применяются при синдроме избыточного бактериального роста (СИБР), который часто сопутствует кишечной недостаточности, для подавления патогенной флоры. |
| Витамины и микроэлементы | Комплексы витаминов группы B, витамин D, железо, кальций | Восполняют дефицит, возникающий из-за нарушения всасывания питательных веществ при кишечной недостаточности. |
| Препараты для парентерального питания | Смеси аминокислот, глюкозы, жировых эмульсий | Используются при тяжелой степени кишечной недостаточности, когда энтеральное питание невозможно или недостаточно, для обеспечения организма необходимыми питательными веществами внутривенно. |
Симптомы
Признаки заболевания зависят от степени недостаточности кишечника и наличия непроходимости. К основным симптомам дисфункции можно отнести:
- вздутие живота;
- затрудненное отхождение газов;
- урчание в животе;
- снижение перистальтики;
- специфический запах изо рта;
- неприятные вкусовые ощущения;
- учащенное сердцебиение;
- увеличение частоты дыхания;
- колебания артериального давления.
Спазматические боли обычно локализуются в области пупка и могут иррадиировать в верхнюю часть живота или нижнюю часть брюшной полости. К типичным симптомам также относятся рвота и тошнота. Чем выше расположено препятствие в тонком или толстом кишечнике, тем более выражены симптомы. В процессе развития заболевания к клинической картине добавляется длительное отсутствие стула, а в редких случаях запор может чередоваться с диареей.
Использование препаратов при синдроме кишечной недостаточности вызывает множество мнений и обсуждений среди пациентов и специалистов. Многие пациенты отмечают, что медикаментозная терапия значительно улучшает качество их жизни, позволяя справляться с симптомами и поддерживать необходимый уровень питательных веществ. Однако некоторые выражают опасения по поводу побочных эффектов и зависимости от препаратов. Врачи, в свою очередь, подчеркивают важность индивидуального подхода к каждому случаю, так как эффективность лечения может варьироваться. Кроме того, обсуждаются вопросы о необходимости комплексного подхода, включающего не только медикаменты, но и диетотерапию, что позволяет достичь лучших результатов. В целом, мнения о препаратах разнообразны, и важно учитывать как положительные, так и отрицательные аспекты их применения.
Диагностические исследования
Для диагностики кишечной недостаточности проводятся различные мероприятия, включающие опрос пациента о наличии сопутствующих симптомов, изучение истории заболеваний, а также лабораторные и инструментальные исследования. При пальпации брюшной полости оцениваются:
- локализация болевых ощущений;
- тонус мышц, что помогает исключить или подтвердить наличие спазмов или новообразований;
- характеристики и эластичность органов брюшной полости.
Также назначается лабораторное исследование кала с учетом следующих параметров:
- консистенция (твердая или жидкая);
- цвет – темный оттенок может указывать на кровотечение в верхних отделах желудочно-кишечного тракта;
- состав – наличие плазмы в кале свидетельствует о повреждении сосудов кишечника.
Инструментальная диагностика проводится с дифференциальным подходом с использованием:
- Рентгенографии, которая позволяет оценить степень аномалий, а также функциональные или механические нарушения. На начальной стадии наблюдается незначительное увеличение кишечника в области воспалительного процесса. Во второй фазе проявляется выраженная картина – заметное вздутие петель и накопление экссудата. Третий этап патологии характеризуется сильным газообразованием, большим количеством жидкости и критическим растяжением петель.
- Зондовой энтерографии, которая измеряет размер тонкой кишки: на начальном этапе болезни – 4 см, на второй стадии – 5 см, на финальной стадии – 6 см.
- Компьютерной томографии (КТ), позволяющей оценить состояние органов пищеварительного тракта и полости за брюшиной.
- Сцинтиграфии с использованием радиофармацевтического препарата. Эта процедура позволяет определить время, необходимое для прохождения содержимого желудка в толстую кишку, и установить степень двигательной активности.
- Электрогастрографии, которая анализирует электрическую активность кишечника.
Активность моторики исследуется с помощью катетеров, вводимых в различные участки пищеварительного тракта, что позволяет измерить уровень давления и размер просвета.
Лечение
Принципы лечения направлены на восстановление функций желудочно-кишечного тракта и его реабилитацию. В случае острого кишечного недостатка требуется экстренное хирургическое вмешательство. Фармакологическая терапия, направленная на устранение воспалительных процессов, включает использование следующих препаратов:
- Стероидные гормоны: «Будесонид», «Преднизолон», «Метилпреднизолон» – применяются при тяжелых формах третьей степени, когда поражена слизистая оболочка кишечника. Эти лекарства назначаются, если предыдущая терапия оказалась неэффективной. Дозировка определяется в зависимости от веса и возраста пациента. Из-за риска привыкания курс лечения гормонами должен быть коротким.
- Аминосалицилаты: «Пентасалазин», «Сульфасалазин», «Месалазин» – используются при обострении синдрома и для ускорения процесса выздоровления.
- Иммуносупрессоры: «Циклоспорин», «Азатиоприн», «Метотрексат». Эти препараты имеют накопительный эффект, поэтому терапия должна быть длительной.
- Антибактериальные средства – «Ципрофлоксацин», «Метронидазол».
Для коррекции дисфункции органов пищеварения лечение направлено на устранение симптомов:
- Для восстановления обменных процессов применяются «Гемодез», «Реополиглюкин»;
- Используются иммуномодуляторы: «Рибомунил», «Левамизол», «Тималин»;
- Пробиотики, улучшающие состояние микрофлоры, – «Бифиформ», «Лактофильтрум»;
- При болях назначаются спазмолитики: «Платифиллин», «Дротаверин», «Папаверин»;
- Для лечения запоров используется препарат с стимулирующим действием «Мосидом»;
- Диарея купируется с помощью «Лоперамида», «Трисоля», «Реополиглюкина».
При наличии новообразований онкологического характера назначается химиолучевая терапия. Если заболевание осложняется перфорацией, непроходимостью или образованием опухоли в брюшной полости, требуется резекция.
При развитии синдрома кишечной недостаточности после операции применяются медикаменты, которые решают следующие задачи:
- Блокировка рефлексогенных участков;
- Обезболивание («Но-шпа», «Папаверин»);
- Расслабление дистальных отделов желудка для его опорожнения («Церукал», «Метоклопрамид»);
- Восстановление моторики («Калимин», «Ацеклидин»);
- Нормализация водно-электролитного обмена («Альбумин»).
Также проводятся мероприятия по предотвращению гипоксии. С помощью энтеросорбции удаляются эндогенные токсины.
Комплексная терапия должна подбираться в зависимости от степени заболевания. Успешным признаком правильно составленной схемы лечения является прекращение рвоты, восстановление перистальтики, отхождение газов и нормализация стула.
https://youtube.com/watch?v=jWymLBS-GPs
Прогноз и профилактика
Для снижения риска заболеваний желудочно-кишечного тракта, которые могут привести к кишечной недостаточности, важно уделять особое внимание своему питанию:
- рацион должен включать продукты, богатые клетчаткой, белками и углеводами;
- предпочтение следует отдавать свежим продуктам без химических добавок;
- рекомендуется придерживаться режима питания, выбирая дробные приемы пищи (4–5 раз в день небольшими порциями);
- стоит исключить из рациона животные жиры, соленые и копченые изделия, а также алкогольные напитки;
- необходимо избегать задержек с дефекацией.
По возможности следует минимизировать стрессовые ситуации, проводить больше времени на свежем воздухе и заниматься физической активностью. Важно также своевременно обращаться за лечением при заболеваниях пищеварительной системы.
Прогноз по данной патологии в целом положительный: после курса медикаментозного лечения функция кишечника восстанавливается полностью. Рецидивы синдрома встречаются крайне редко.
Рекомендации по питанию и диете
Синдром кишечной недостаточности (СКН) представляет собой состояние, при котором кишечник не может эффективно усваивать питательные вещества, что приводит к недостатку витаминов, минералов и других необходимых компонентов для нормального функционирования организма. Важнейшим аспектом управления этим состоянием является правильное питание и соблюдение диеты, что может значительно улучшить качество жизни пациентов.
Основные рекомендации по питанию при синдроме кишечной недостаточности включают:
- Частое и дробное питание: Рекомендуется принимать пищу 5-6 раз в день небольшими порциями. Это помогает снизить нагрузку на кишечник и улучшить усвоение питательных веществ.
- Индивидуальный подход: Питание должно быть адаптировано к индивидуальным потребностям пациента, учитывая степень недостаточности кишечника, наличие сопутствующих заболеваний и переносимость определенных продуктов.
- Увеличение калорийности рациона: Для компенсации недостатка питательных веществ необходимо увеличить калорийность рациона. Это можно достичь за счет добавления высококалорийных продуктов, таких как орехи, авокадо, масла и кремы.
- Предпочтение легкоусвояемым продуктам: Рекомендуется включать в рацион легкоусвояемые продукты, такие как картофельное пюре, бананы, йогурты, а также белковые продукты, такие как яйца и рыба, которые легче усваиваются по сравнению с мясом.
- Ограничение клетчатки: В зависимости от состояния пациента, может потребоваться ограничение потребления клетчатки, особенно грубой, чтобы снизить нагрузку на кишечник и уменьшить симптомы, такие как диарея или вздутие живота.
- Добавление витаминов и минералов: Важно следить за уровнем витаминов и минералов в организме. В некоторых случаях может потребоваться дополнительный прием витаминных комплексов или специализированных добавок, таких как витамин B12, витамин D, кальций и магний.
- Гидратация: Обеспечение адекватного уровня гидратации является ключевым аспектом. Рекомендуется употреблять достаточное количество жидкости, особенно при наличии диареи, чтобы избежать обезвоживания.
- Избегание раздражающих продуктов: Следует исключить из рациона продукты, которые могут вызывать раздражение кишечника, такие как острые, жирные и жареные блюда, а также кофеин и алкоголь.
Важно отметить, что каждая рекомендация должна быть адаптирована к индивидуальным потребностям пациента. Консультация с врачом или диетологом поможет разработать оптимальный план питания, который будет учитывать все особенности состояния пациента и обеспечит максимальную эффективность лечения.
Кроме того, в некоторых случаях может потребоваться использование специализированных лечебных смесей, которые содержат все необходимые макро- и микроэлементы в легко усваиваемой форме. Эти смеси могут быть назначены врачом в зависимости от степени недостаточности кишечника и состояния пациента.
Таким образом, правильное питание и соблюдение диеты играют ключевую роль в управлении синдромом кишечной недостаточности, способствуя улучшению усвоения питательных веществ и повышению качества жизни пациентов.
Вопрос-ответ
Какие лекарства используются при кишечном синдроме?
Лекарственные препараты, такие как дицикломин (Бентил), могут помочь облегчить болезненные спазмы кишечника. Иногда их назначают людям, страдающим от приступов диареи. Эти препараты, как правило, безопасны, но могут вызывать запор, сухость во рту и затуманенное зрение. Трициклические антидепрессанты.
Каково лечение кишечной недостаточности?
Лечение кишечной недостаточности. Мы используем полное парентеральное питание (ППП). ППП — это смесь питательных веществ, вводимая непосредственно в кровоток ребенка. Питательные вещества поступают через тонкую трубку (катетер), установленную в центральную вену (внутривенно).
Советы
СОВЕТ №1
Перед началом применения любых препаратов при синдроме кишечной недостаточности обязательно проконсультируйтесь с врачом. Специалист поможет подобрать наиболее подходящие средства и дозировки, учитывая индивидуальные особенности вашего состояния.
СОВЕТ №2
Обратите внимание на состав препаратов. Некоторые из них могут содержать компоненты, которые могут усугубить ваше состояние или вызвать аллергические реакции. Читайте этикетки и уточняйте состав у фармацевта.
СОВЕТ №3
Регулярно отслеживайте свое состояние и записывайте изменения, которые происходят после начала приема препаратов. Это поможет вашему врачу корректировать лечение и выбирать наиболее эффективные средства.