Ишиас, или воспаление седалищного нерва, вызывает сильные боли и дискомфорт, ограничивая подвижность и качество жизни. В статье рассмотрим уколы, назначаемые при ишиасе, их преимущества и недостатки, а также методы проведения инъекций. Эти аспекты помогут читателям лучше ориентироваться в лечении и выбрать подходящий способ облегчения симптомов.
Что такое ишиас?
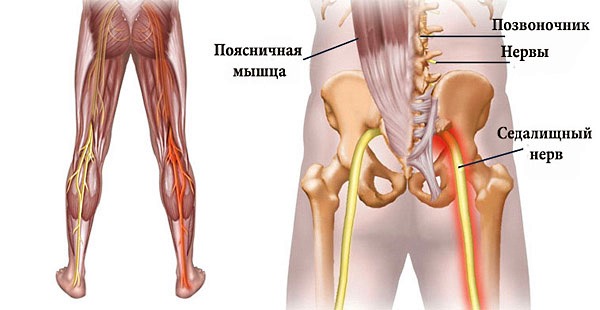
Ишиасом называют состояние, которое проявляется интенсивной болью вдоль пути седалищного нерва. Основной причиной этого синдрома является сжатие корешков спинного мозга в области поясницы или самого нерва.
Важно понимать, что собой представляет седалищный нерв.
Поскольку причины сжатия корешков спинного мозга и нерва могут быть различными, симптомы ишиаса, помимо боли в области седалищного нерва, могут варьироваться и проявляться по-разному.
В современном языке термин «ишиас» используется исключительно для описания синдрома. Заболевание, которое приводит к его возникновению, называется «пояснично-крестцовый радикулит».
Кроме того, для обозначения различных форм заболевания, вызванных разными факторами, применяются такие термины, как «радикуломиелоишемия», «радикулоишемия» и «радикулопатия».
Видео: «Синдром грушевидной мышцы — что это такое?»
Врачи отмечают, что инъекции при ишиасе седалищного нерва могут быть эффективным методом для облегчения боли и уменьшения воспаления. Преимущества таких уколов заключаются в быстром действии, которое позволяет пациентам почувствовать облегчение в течение нескольких часов. Кроме того, инъекции могут быть направлены непосредственно в область воспаления, что повышает их эффективность. Однако специалисты также подчеркивают и недостатки этого метода. Во-первых, инъекции могут вызывать побочные эффекты, такие как инфекция или аллергическая реакция. Во-вторых, они не устраняют основную причину проблемы, что может привести к рецидивам. Поэтому врачи рекомендуют рассматривать инъекции как часть комплексного подхода к лечению ишиаса, включая физиотерапию и изменение образа жизни.
https://youtube.com/watch?v=sqJ0jyyvYrw
Какие типы медикаментов применяют при ишиасе?
Медикаментозное лечение ишиаса включает в себя использование различных форм лекарственных средств. В частности, можно выделить несколько категорий препаратов.
Таблетки и растворы
К недостаткам этих форм лекарств можно отнести их часто низкую эффективность, а также возможность ухудшения состояния пациента. В некоторых случаях наблюдаются побочные эффекты, затрагивающие почки, желудок, желчный пузырь и сердечно-сосудистую систему. Длительное применение таблеток может повысить риск негативного влияния на сердечную мышцу.
Таблетированные формы не рекомендуется назначать пациентам с определенными противопоказаниями, например, при заболеваниях желудочно-кишечного тракта. Также беременным женщинам не следует принимать таблетки, так как они могут негативно сказаться на здоровье ребенка.
Мази
В дополнение к инъекциям при ишиасе могут использоваться различные мази. Независимо от их состава, такие препараты обеспечивают лишь временное облегчение, в основном благодаря отвлекающему эффекту. Кроме того, в мазях содержатся небольшие дозы противовоспалительных и обезболивающих веществ, поэтому их лучше применять для закрепления достигнутого результата.
Гели и мази, используемые при ишиасе, обладают множеством полезных свойств:
- обеспечивают согревающее действие;
- улучшают микроциркуляцию и предотвращают отеки;
- в сочетании с массажем помогают избежать застойных процессов в мягких тканях.
Наиболее эффективными мазями считаются такие препараты, как Ортофен, Диклофенак, Финалгель, Вольтарен, Найз гель, Апизартрон, Капсикам и Траумель С.
Капельницы
Препараты для капельниц должны назначаться врачом. Обычно лечебный «коктейль» включает витамины и медикаменты, которые способствуют восстановлению обменных процессов, нормализуют кровоснабжение нервных окончаний и снимают мышечные спазмы. В некоторых случаях, при сильной боли, могут быть назначены снотворные и антидепрессанты.
Уколы
Специальные инъекции, направленные на снижение интенсивности болевого синдрома, считаются самым эффективным методом для облегчения симптомов ишиаса. Кроме того, такие лечебные процедуры помогают устранить воспалительный процесс. Особенно важно применять уколы в моменты, когда состояние пациента резко ухудшается.
| Аспект | Преимущества инъекций при ишиасе | Недостатки инъекций при ишиасе |
|---|---|---|
| Скорость действия | Быстрое облегчение боли, часто в течение нескольких часов или дней. | Эффект может быть временным, требуя повторных инъекций. |
| Целенаправленность | Доставка лекарства непосредственно к источнику боли (воспаленному нерву). | Требует точности выполнения, особенно при сложных случаях. |
| Эффективность | Высокая эффективность в купировании острой боли и воспаления. | Не устраняет первопричину ишиаса (например, грыжу диска). |
| Минимизация системных побочных эффектов | Меньше системных побочных эффектов по сравнению с пероральными препаратами. | Возможны местные побочные эффекты (боль, отек, инфекция в месте укола). |
| Возможность диагностики | Диагностические инъекции могут помочь определить точный источник боли. | Не всегда позволяют точно определить причину боли, если она многофакторна. |
| Ограничения | Позволяют избежать хирургического вмешательства в некоторых случаях. | Не подходят для всех пациентов (например, с нарушениями свертываемости крови). |
| Длительность эффекта | Эффект может длиться от нескольких недель до нескольких месяцев. | Не гарантируют полного излечения и могут требовать других методов лечения. |
| Риски | Риск осложнений (инфекция, повреждение нерва, кровотечение) при неправильном выполнении. | Требуют квалифицированного специалиста и стерильных условий. |
Лечение ишиаса уколами
Лечение ишиаса с помощью инъекций является последним средством, которое помогает быстро устранить воспаление и облегчить боль при резком обострении заболевания. Инъекции применяются в тех случаях, когда традиционные методы медикаментозной терапии оказываются недостаточно эффективными.
Процедура выполняется путем люмбальной пункции, максимально приближенной к седалищному нерву. Это обеспечивает целенаправленное воздействие на воспаленный нерв, что позволяет достичь быстрого и мощного результата. Рекомендуется, чтобы инъекции при ишиасе проводил квалифицированный медицинский специалист.
Уколы при ишиасе седалищного нерва вызывают множество обсуждений среди пациентов и врачей. Многие отмечают, что инъекции могут значительно облегчить боль и ускорить процесс восстановления. Преимущества таких процедур заключаются в быстром действии обезболивающих и противовоспалительных средств, которые вводятся непосредственно в область воспаления. Это позволяет избежать системных побочных эффектов, характерных для пероральных препаратов.
Однако не все так однозначно. Некоторые пациенты сообщают о временном эффекте инъекций, после которого боль может вернуться. Кроме того, существует риск осложнений, таких как инфекция или повреждение тканей. Важно также учитывать, что уколы не устраняют причину проблемы, а лишь временно облегчают симптомы. Поэтому многие врачи рекомендуют комбинировать инъекции с другими методами лечения, такими как физиотерапия и упражнения, чтобы достичь более устойчивого результата.
https://youtube.com/watch?v=bJxCaydjS6I
Какие группы препаратов в виде инъекций применяют при ишиасе?
Боль при ишиасе может распространяться не только на поясницу, но и на верхнюю часть бедра. Обычно в течение года наблюдаются несколько обострений этого заболевания. Лечение ишиаса включает не только обезболивающие инъекции, но и другие медикаменты. При выборе препаратов учитываются индивидуальные особенности, симптомы и последствия болезни.
В качестве инъекций обычно применяются следующие лекарства:
- Нестероидные противовоспалительные препараты и анальгетики. НПВП представляют собой группу медикаментов, обладающих противовоспалительными, жаропонижающими и обезболивающими свойствами. Эти препараты помогают облегчить болевой синдром при ишиасе. Анальгетики и НПВП назначаются пациентам, которые не могут принимать таблетки. Они действуют аналогично таблетированным формам. Чаще всего используются инъекции Анальгина и его аналогов.
- Кортикостероиды. Эти препараты относятся к гормональным средствам и обладают более сильным действием по сравнению с нестероидными противовоспалительными средствами. Кортикостероиды быстро действуют и эффективны при выраженных воспалительных процессах, однако имеют множество побочных эффектов, поэтому их следует применять только под контролем врача.
- Новокаиновая блокада. Местные блокировки применяются при сильном болевом синдроме. Обычно используются блокировки на основе новокаина. Если пациент не переносит это средство, применяются блокировки с лидокаином и его аналогами.
- Миорелаксанты. Защемление седалищного нерва может вызывать мышечные спазмы, которые затрудняют движение. Обычно миорелаксанты назначаются в сочетании с нестероидными противовоспалительными средствами и эффективно снимают спазмы.
- Наркотические анальгетики. Эти препараты используются в редких случаях, когда защемление седалищного нерва сопровождается другими заболеваниями с выраженным болевым синдромом.
Часто пациентам с ишиасом назначают витамины в инъекциях. При защемлении седалищного нерва такая форма введения более предпочтительна, так как обеспечивает быстрое и полное всасывание. Обычно вводят витамины группы В, но результаты анализов могут показать необходимость в витаминах других групп. Витамины обладают иммуностимулирующими и иммуномодулирующими свойствами, помогают снять боль, активизировать обменные процессы и способствуют регенерации поврежденных тканей.
Преимущества и недостатки уколов
Введение лекарств через инъекции обладает рядом преимуществ, среди которых:
- доставка противовоспалительных и обезболивающих средств непосредственно в зону боли, что обеспечивает быстрое наступление эффекта;
- минимальное влияние на органы пищеварительной системы, что снижает вероятность возникновения язв.
Многие считают, что инъекции предпочтительнее таблеток, поскольку они действуют быстрее и реже вызывают серьезные побочные эффекты. В этом есть доля правды.
В отличие от таблеток, которые могут негативно воздействовать на желудочно-кишечный тракт, инъекционные препараты сразу поступают в область воспаления, быстро облегчая боль и не вызывая таких нежелательных реакций, как рвота и тошнота.
Тем не менее, у инъекций есть и значительный недостаток: неправильное введение иглы может привести к серьезным повреждениям седалищного нерва, образованию гематом, инфильтратов, кровоподтеков и постинъекционных абсцессов. Кроме того, инъекции могут спровоцировать аллергические и токсические реакции.
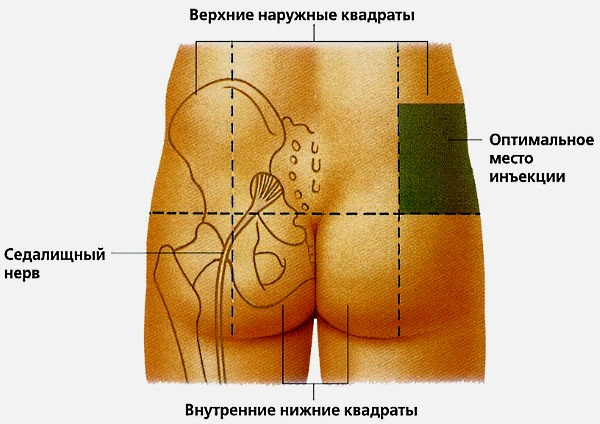
Повреждение седалищного нерва может произойти, если врач выбирает для инъекции нижний или внутренний квадрант ягодичной мышцы, или если инъекция выполняется под углом, а не строго перпендикулярно, как это предписано. В таких случаях может произойти травма нерва, сопровождающаяся острыми симптомами.
Симптомы могут проявляться сразу после инъекции или развиваться постепенно в течение нескольких недель. Боли при этом возникают редко, а двигательные нарушения наблюдаются не так часто, как нарушения чувствительности. Пациент может столкнуться с опущением стопы, трудностями в разгибании пальцев, а также с ограничением движений стопы вперед, в стороны и назад. У некоторых пациентов может быть поврежден большеберцовый нерв, что проявляется отсутствием ахиллова рефлекса при частичном сгибании стопы в голеностопном суставе.
https://youtube.com/watch?v=X7w9RWY6Tj4
Куда делают укол при ишиасе?
Уколы при ишиасе обычно применяются на начальном этапе лечения. Они могут быть следующими:
- Эпидуральные. Лекарственное средство вводится в межпозвоночное пространство, что позволяет заблокировать крупные нервные окончания. Перед проведением процедуры врач просит пациента занять сидячее положение и округлить спину.
- Внутривенные. Эти уколы могут быть выполнены как капельно, так и струйно. В первом случае используется капельница, во втором — шприц.
- Внутримышечные. Они вводятся в ягодичную мышцу.
При введении укола в ягодицу важно выбрать правильную зону, чтобы избежать повреждения седалищного нерва.
Список препаратов при ишиасе в виде инъекций
При ишиасе обычно назначают следующие противовоспалительные и обезболивающие препараты:
- Преднизолон. Это одно из самых популярных стероидных средств для облегчения болевого синдрома при неврологических расстройствах. В большинстве случаев его используют именно при ишиасе.
- Кеторол. Является обычным обезболивающим, не относящимся к гормональным средствам. Он способен снижать температуру и эффективно справляется с воспалительными процессами. Хорошо переносится, не вызывает зависимости и привыкания. Побочные эффекты возникают довольно редко. К его ближайшим аналогам по действию можно отнести Диклофенак.
- Прозерин. Применяется в редких случаях, например, когда пациент испытывает сильную боль. Использовать Прозерин следует только под контролем врача.
- Диклофенак. Эффективен для быстрого снятия болевого синдрома и положительно влияет на функции опорно-двигательного аппарата. Однако у Диклофенака есть недостаток — он может негативно сказываться на работе почек, печени и желудочно-кишечного тракта.
Видео: «Как лечится боль при защемлении седалищного нерва?»
Заключение
Применение указанных препаратов способствует облегчению болевого синдрома и снижению воспалительных процессов при ишиасе – защемлении седалищного нерва. Важно учитывать, что инъекции не всегда необходимы, поэтому заниматься самолечением не рекомендуется.
При обострении заболевания следует обратиться к специалисту для проведения диагностики, выбора оптимальной схемы лечения и, если потребуется, назначения инъекций противовоспалительных и обезболивающих препаратов.
Имейте в виду: инъекции могут временно уменьшить боль, но не устраняют ее первопричину. Поэтому лечение ишиаса должно быть комплексным и включать массаж, лечебную физкультуру и физиотерапию. Обычно облегчение болевого синдрома с помощью инъекций длится около трех дней, после чего рекомендуется перейти на использование местных средств (кремов, мазей) с противовоспалительным и обезболивающим действием.
Показания и противопоказания для инъекционного лечения
Инъекционное лечение ишиаса седалищного нерва может быть эффективным методом для облегчения боли и улучшения качества жизни пациентов. Однако, перед началом инъекционного лечения важно учитывать показания и противопоказания, чтобы избежать возможных осложнений и достичь наилучших результатов.
Показания для инъекционного лечения:
- Сильная боль: Инъекции могут быть рекомендованы пациентам, страдающим от острого или хронического болевого синдрома, который не поддается консервативным методам лечения, таким как физиотерапия или медикаментозная терапия.
- Нарушение функции: Если ишиас приводит к значительным ограничениям в движении или снижению качества жизни, инъекционное лечение может помочь восстановить функцию и улучшить подвижность.
- Неврологические симптомы: При наличии таких симптомов, как онемение, покалывание или слабость в конечностях, инъекции могут быть использованы для уменьшения воспаления и давления на нервные корешки.
- Неэффективность других методов: Если традиционные методы лечения не приносят облегчения, инъекционное лечение может стать альтернативным вариантом для достижения желаемого результата.
Противопоказания для инъекционного лечения:
- Аллергия на компоненты инъекций: Если у пациента есть известная аллергия на анестетики или кортикостероиды, использование инъекций может быть опасным.
- Инфекционные заболевания: Наличие активных инфекций в области инъекции или системных инфекций может стать серьезным противопоказанием, так как инъекции могут усугубить состояние пациента.
- Кровотечения и нарушения свертываемости: Пациенты с гемофилией или другими заболеваниями, связанными с нарушением свертываемости крови, должны избегать инъекционного лечения из-за риска серьезных осложнений.
- Беременность: В период беременности инъекционное лечение должно проводиться с осторожностью и только в случае крайней необходимости, так как оно может повлиять на здоровье как матери, так и плода.
- Психические расстройства: Пациенты с серьезными психическими расстройствами могут неадекватно воспринимать лечение и его последствия, что может привести к нежелательным результатам.
Таким образом, перед началом инъекционного лечения ишиаса седалищного нерва необходимо провести тщательную оценку состояния пациента, чтобы определить целесообразность и безопасность данного метода. Консультация с врачом-неврологом или специалистом по боли поможет принять обоснованное решение и выбрать оптимальную стратегию лечения.
Вопрос-ответ
Какие уколы лучше колоть при защемлении седалищного нерва?
Диклофенак, Вольтарен, Диклоберл, Ортофен используют при лечении защемления седалищного нерва и нестероидные противовоспалительные средства. Наиболее распространенными являются Диклофенак, Вольтарен, Диклоберл, Ортофен. Активное вещество этих препаратов – диклофенак (производная фенилуксусной кислоты).
Можно ли вылечить ишиас с помощью инъекции?
В некоторых случаях может помочь инъекция кортикостероидного препарата в область вокруг нервного кореня, вызывающего боль. Часто одной инъекции достаточно, чтобы уменьшить боль. В течение года можно сделать до трех инъекций.
Можно ли колоть дипроспан при воспалении седалищного нерва?
Дипроспан является гормональным препаратом, при применении которого уходят отеки и воспаления в седалищном нерве, снимается болевой синдром, улучшается кровообращение пораженного участка.
Советы
СОВЕТ №1
Перед началом лечения обязательно проконсультируйтесь с врачом. Уколы могут иметь противопоказания и побочные эффекты, поэтому важно получить профессиональную оценку вашего состояния и рекомендаций по выбору метода лечения.
СОВЕТ №2
Обратите внимание на тип инъекций, которые вам предлагают. Существуют различные виды уколов, такие как кортикостероиды, местные анестетики и биологические препараты. Каждый из них имеет свои преимущества и недостатки, поэтому важно понять, какой вариант подходит именно вам.
СОВЕТ №3
Не забывайте о комплексном подходе к лечению. Уколы могут быть эффективны, но для достижения наилучших результатов стоит сочетать их с физиотерапией, лечебной гимнастикой и изменением образа жизни, что поможет улучшить общее состояние и предотвратить рецидивы.
СОВЕТ №4
Следите за своим состоянием после инъекций. Записывайте изменения в симптомах и сообщайте врачу о любых побочных эффектах. Это поможет адаптировать лечение и выбрать наиболее эффективные методы для вашего случая.