Вертеброгенная люмбоишиалгия — распространенное заболевание, проявляющееся болями в пояснице и нижних конечностях из-за поражения позвоночника. Эта патология ухудшает качество жизни, ограничивая физическую активность и вызывая хронический дискомфорт. В статье рассмотрим причины, симптомы, последствия, а также методы лечения и профилактики, чтобы помочь читателям лучше понять это состояние и принять меры для его предотвращения или облегчения.
Что это такое?
Боли в спине, известные как дорсалгия, могут возникать при различных заболеваниях опорно-двигательной системы. Сочетание ишиаса и люмбаго затрудняет диагностику и иногда приводит к неправильному лечению.
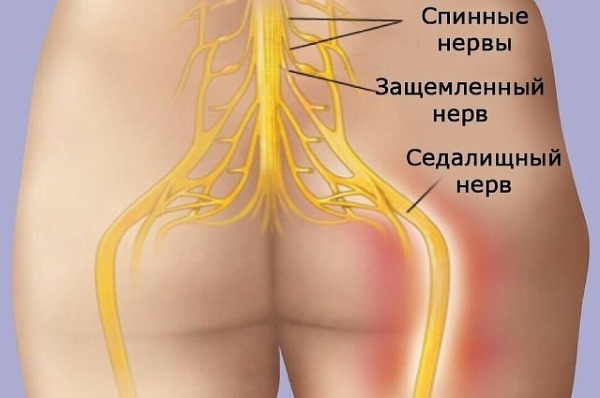
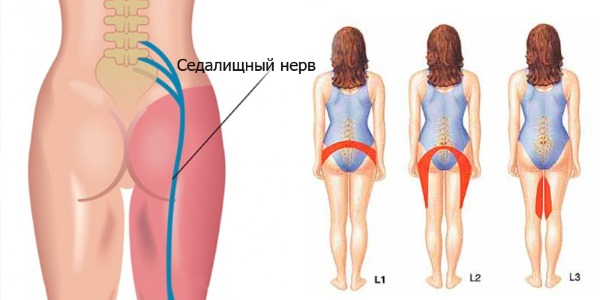
При ишиасе происходит поражение седалищного нерва или его ветвей, расположенных в области крестца. Боль ощущается в бедре и может распространяться на голеностоп.
С течением времени, если ишиас становится более выраженным, к нему может присоединиться люмбаго. Это состояние характеризуется острыми болями (прострелами), которые могут возникать даже при незначительных раздражениях нервов. Причины данного состояния могут быть разнообразными, поэтому необходима точная диагностика.
Сильный болевой синдром, известный как вертеброгенная люмбоишиалгия, может проявляться как с одной, так и с обеих сторон. Боль может варьироваться по интенсивности и характеру, возникать как под воздействием явных факторов, так и спонтанно, без видимых причин.
Люмбоишиалгия возникает в результате компрессии нервных окончаний в поясничном отделе позвоночника.
В Международной классификации болезней (МКБ-10) ей присвоен код М 54.4. В диагнозе врач указывает не только код, но и клинические проявления заболевания, а также информацию о его стадии.
Существует несколько видов вертеброгенной люмбоишиалгии:
- Мышечно-скелетная. Возникает из-за заболеваний опорно-двигательного аппарата в области поясницы и нижних конечностей.
- Ангиопатическая. Боль появляется из-за повреждения артерий или вен, что приводит к ухудшению кровоснабжения поясничного отдела.
- Невропатическая. Защемление нервных окончаний в пояснице вызывает боль, которая распространяется по всему седалищному нерву.
- Смешанная. Эта форма часто встречается и характеризуется наличием нескольких факторов одновременно.
Вертеброгенная люмбоишиалгия проявляется болями, которые могут различаться по локализации и интенсивности.
Поэтому данную патологию классифицируют по различным формам боли:
- Нейродистрофическая. Это сильная жгучая боль, но с низкой интенсивностью. Эта форма довольно распространена и часто сопровождается значительными изменениями тканей в поражённой области (например, кожа становится тоньше).
- Вегетативно-сосудистая. Проявляется онемением стоп. Боль также возникает, когда пациент встаёт.
- Мышечно-тоническая. Это болевой синдром с мышечным спазмом в области поясницы. В крестцовом отделе может наблюдаться потеря подвижности, что приводит к искривлению позвоночника.
Данная патология часто встречается у людей среднего возраста, особенно у мужчин старше 40 лет. Лечение начинается после выявления причины заболевания. Устранение только симптомов не приведёт к полному выздоровлению.
Врачи отмечают, что вертеброгенная люмбоишиалгия является распространенной проблемой, связанной с поражением поясничного отдела позвоночника. Основными причинами этого состояния являются остеохондроз, межпозвоночные грыжи и спондилез. Эти патологии приводят к сдавлению нервных корешков, что вызывает болевые ощущения, иррадиирующие в ногу.
Лечение вертеброгенной люмбоишиалгии требует комплексного подхода. Врачи рекомендуют начинать с консервативной терапии, включая физиотерапию, массаж и лечебную физкультуру. В некоторых случаях может потребоваться медикаментозное лечение, направленное на снятие воспаления и боли. Если консервативные методы не приносят облегчения, специалисты могут рассмотреть возможность хирургического вмешательства. Важно, чтобы пациенты не игнорировали симптомы и обращались за медицинской помощью на ранних стадиях, что значительно увеличивает шансы на успешное восстановление.
https://youtube.com/watch?v=2yI0_AOChyM
Факторы риска и причины
Патогенез данного заболевания связан с раздражением нервных окончаний, которое возникает в результате их сжатия и воспалительных процессов. Болевые ощущения усиливаются при нарушении кровоснабжения затронутой области, что приводит к напряжению тканей и образованию узлов.
К основным причинам данной патологии можно отнести:
- Прогрессирующий остеохондроз, при котором наблюдаются нарушения в работе сегментов позвоночника, формируются протрузии и грыжи, а также костные остеофиты.
- Остеопороз в области тазовых костей и позвоночника.
- Артроз межпозвоночных дисков.
- Врожденные аномалии позвонков.
- Сколиоз.
- Опухолевые образования внутренних органов.
- Абсцессы в поясничной области.
- Поражения тазобедренного сустава.
- Заболевания, влияющие на кровообращение в поясничной зоне.
- Неправильные инъекции и осложнения после операций.
- Инфекционные болезни, приводящие к поражению нервов.
- Люмбоишиалгия, причины которой остаются неясными.
Важно устранить факторы, способствующие развитию заболевания:
- Избыточный вес.
- Переохлаждение.
- Депрессивные состояния и частые стрессы.
- Неправильная осанка.
- Интенсивная физическая нагрузка.
Также к причинам можно отнести беременность и возрастные изменения в позвоночнике.
| Категория | Причины | Лечение |
|---|---|---|
| Механические факторы | Грыжа межпозвоночного диска, протрузия диска, спондилолистез, стеноз позвоночного канала, остеохондроз, травмы позвоночника, сколиоз, кифоз | НПВС, миорелаксанты, физиотерапия (УВЧ, магнитотерапия, электрофорез), массаж, ЛФК, мануальная терапия, остеопатия, эпидуральные инъекции, хирургическое вмешательство (в тяжелых случаях) |
| Воспалительные процессы | Артрит, спондилит, сакроилеит, инфекции (туберкулез, бруцеллез) | Антибиотики (при инфекциях), НПВС, кортикостероиды, физиотерапия, ЛФК |
| Неврологические факторы | Сдавление нервных корешков, радикулопатия, нейропатия | НПВС, миорелаксанты, витамины группы B, антидепрессанты (при хронической боли), физиотерапия, ЛФК, блокады, хирургическое вмешательство |
| Сосудистые нарушения | Ишемия нервных корешков, атеросклероз | Сосудистые препараты, НПВС, физиотерапия |
| Опухоли | Доброкачественные и злокачественные новообразования позвоночника и спинного мозга | Хирургическое удаление, лучевая терапия, химиотерапия |
| Системные заболевания | Сахарный диабет, ревматоидный артрит, подагра | Лечение основного заболевания, НПВС, физиотерапия |
| Психогенные факторы | Стресс, депрессия, тревожные расстройства | Психотерапия, антидепрессанты, седативные препараты, ЛФК |
| Профилактика | Регулярные физические нагрузки, правильная осанка, контроль веса, избегание переохлаждений, эргономика рабочего места | ЛФК, плавание, йога, пилатес, ортопедические матрасы и подушки, рациональное питание |
Последствия
Опасность люмбоишиалгии, имеющей вертеброгенное происхождение, во многом определяется местом компрессии нервного волокна. При образовании синдрома «конского хвоста» возможно нарушение работы кишечника и мочевыводящих путей.
Люмбаго с ишиасом часто требует неотложного хирургического вмешательства, особенно в случаях значительной межпозвоночной грыжи.
Чтобы избежать таких последствий, важно проводить своевременное и комплексное лечение заболеваний поясничного отдела. Периодически возникающие боли в пояснице должны стать основанием для детальной диагностики и выбора соответствующих методов терапии.
Вертебральная люмбоишиалгия с нейродистрофическими изменениями проявляется патологическим поражением нервных корешков, которые оказались в состоянии ущемления. Некоторые ткани могут отмирать и не подлежать восстановлению. Существует риск развития параличей и парезов. В запущенных случаях, а также при отсутствии лечения, могут возникать трофические изменения кожи на ногах, что приводит к постоянной хромоте.
Вертеброгенная люмбоишиалгия — это состояние, которое вызывает много обсуждений среди пациентов и специалистов. Люди часто отмечают, что основными причинами этого недуга являются остеохондроз, межпозвоночные грыжи и травмы. Симптомы, такие как боль в пояснице и иррадиация в ногу, значительно снижают качество жизни, что заставляет искать эффективные методы лечения. Многие пациенты делятся положительным опытом от физиотерапии, мануальной терапии и лечебной физкультуры. Однако не все находят облегчение, и некоторые обращаются к медикаментозному лечению, включая противовоспалительные препараты. Важно отметить, что комплексный подход, включающий изменение образа жизни и регулярные физические нагрузки, часто оказывается наиболее эффективным. Люди также подчеркивают значимость консультаций с врачами, чтобы избежать осложнений и выбрать оптимальную стратегию лечения.
https://youtube.com/watch?v=nCsylkl_tVg
Симптомы и методы диагностики
Первые признаки заболевания начинают проявляться, когда остеохондроз начинает развиваться.
Ключевые симптомы:
- Резкие пульсирующие эпизоды острого дискомфорта в поясничной области.
- Болезненные ощущения могут распространяться на ягодицы и ноги, доходя до стоп.
- Боль чаще всего ощущается в мышцах, реже – на поверхности кожи.
- Утрата прежней подвижности, любое движение дается с трудом.
- Кожа становится бледной и холодной на ощупь.
- При изменении положения тела боль усиливается.
- В запущенных случаях может наблюдаться неконтролируемый процесс дефекации и мочеиспускания.
Кроме резкой боли в пояснице, люмбоишиалгия также сопровождается дискомфортом в ноге и ягодице.
Продолжительность приступов может варьироваться от нескольких минут до суток и более. В некоторых случаях боль может исчезнуть самостоятельно.
Чтобы избежать путаницы между вертебральной люмбоишиалгией и почечной недостаточностью, важно провести качественную диагностику.
Для этого применяются проверенные методы:
- Рентгенография поясничного отдела позвоночника.
- Лабораторные исследования для выявления причины патологии.
- Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ). Эти исследования помогают оценить состояние сосудов и окружающих тканей.
- Ультразвуковое исследование.
- Денситометрия.
Только после проведения всех необходимых диагностических процедур ставится окончательный диагноз и разрабатывается индивидуальный план лечения.
Видео: «Что такое люмбоишиалгия?»
Лечение
Лечение данного заболевания сосредоточено на облегчении болевого синдрома и устранении первопричины недуга.
https://youtube.com/watch?v=EivHH5Loo64
Препараты
Пациентам обычно советуют соблюдать постельный режим в течение двух недель и принимать препараты различных категорий:
| Нестероидные противовоспалительные средства | * Мовалис * Кеторолак * Пироксикам |
| Ненаркотические анальгетики | * Катадалон * Лирика |
| Миорелаксанты. Используются для снятия мышечных спазмов | * Баклосан * Сирдалуд |
| Мочегонные препараты. Применяются при отеках нервных стволов | * Лазикс |
| Седативные средства | * Реланиум * Фенозипам и другие транквилизаторы |
| Блокады с новокаином, а при сильных болях — с глюкокортикостероидами | * Гидрокортизон * Дипроспан |
| Препараты, улучшающие кровообращение | * Актовегин * Трентал |
| Для местного обезболивания используются мази и кремы с противовоспалительными компонентами | * Диклофенак * Фастум-гель |
Если заболевание переходит в хроническую стадию, методы лечения должны подбираться индивидуально. В данном случае основная цель терапии заключается в устранении причин болевого синдрома, таких как опухоли, остеопороз или инфекции. Затем необходимо восстановить подвижность, что зачастую удается сделать без медикаментов.
Важно помнить, что устранение боли не означает полного выздоровления. Необходимо лечить основное заболевание, которое стало причиной болевого синдрома.
Хирургическое вмешательство
Операция, как правило, не является обязательной. Почти 90% пациентов восстанавливаются благодаря консервативным методам лечения. Хирургическое вмешательство требуется лишь в исключительных ситуациях. Например, если болевой синдром не поддается лечению с помощью консервативных подходов. Также операция становится необходимой в случаях, когда возникает синдром «конского хвоста» (защемление нервных корешков), что приводит к значительным нарушениям в функционировании органов малого таза.
Физиотерапевтическое лечение
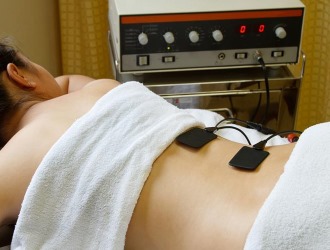
Для терапии люмбаго и ишиалгии можно применять электрофорез. Также весьма полезными являются физиотерапевтические процедуры. Чаще всего рекомендуются следующие методы:
- Электрофорез с использованием медикаментов.
- Магнитотерапия.
- УВЧ-терапия.
- Применение микротоковой терапии.
- Массажные процедуры.
- Иглоукалывание.
- Парафиновые компрессы.
Лечебная гимнастика
Как только болевой приступ утихнет и пациент сможет двигаться, можно начинать выполнять специальные упражнения.
Примерный комплекс (все упражнения выполняются в положении лёжа):
- Глубоко вдохните, поднимите руку вверх и хорошо потянитесь. На выдохе вернитесь в исходное положение. Повторите это упражнение для каждой руки 5 раз.
- Выполните сгибание и разгибание стоп. Сначала делайте это обеими ногами одновременно, затем поочередно. Повторите 5 раз.
- Подтяните колени к груди, затем разведите их в стороны и снова сведите. Это упражнение следует выполнять не менее 10 раз.
- Ноги должны быть вытянуты. Сгибайте каждую ногу в колене, не отрывая пятку от поверхности. Повторите по 5 раз для каждой ноги.
Со временем можно добавлять упражнения, которые выполняются в стоячем и сидячем положении. Не стоит торопиться с гимнастикой, чтобы не спровоцировать новое обострение.
Лечение в домашних условиях
Избавиться от дискомфорта при данном заболевании могут помочь и методы народной медицины. Они, как правило, не вызывают побочных эффектов и демонстрируют высокую эффективность.
Некоторые целебные рецепты:
- Для снятия боли в спине можно использовать скипидарный компресс и спиртовую настойку валерианы. В случае обострения боли компресс накладывается на область поясницы и оставляется на несколько часов. Не рекомендуется держать его слишком долго, чтобы избежать раздражения кожи.
- Скипидар. Для этого необходимо замесить 100 г теста из ржаной муки и добавить столовую ложку скипидара. Затем следует растереть болезненное место терпентиновым маслом и приложить приготовленную лепешку. Компресс оставляют на один час, а курс лечения не должен превышать 3 дней.
- Красная глина. В неё добавляют горячую воду и тщательно перемешивают до получения консистенции, напоминающей густую сметану. Полученную массу наносят на всю поясницу и держат 30 минут. Курс терапии может продолжаться несколько недель.
Перед использованием народных средств обязательно стоит проконсультироваться с врачом. Рецепты нетрадиционной медицины не предназначены для самостоятельного лечения; их следует применять в сочетании с основным лечением для повышения эффективности.
Профилактика
Чтобы избежать заболевания или предотвратить его рецидив, важно следовать нескольким простым рекомендациям:
- Стремитесь к нормализации веса.
- Регулярно занимайтесь физической активностью.
- Избегайте вредных привычек.
- Снижайте нагрузку на ноги (предпочитайте сидячее положение стоячему).
- При сидячей работе не забывайте периодически разминать мышцы.
Соблюдение этих несложных правил поможет облегчить симптомы или полностью избежать заболевания.
Прогноз
Если данная болезнь выявлена на начальном этапе, то прогноз на выздоровление весьма оптимистичный. Однако, если заболевание переходит в хроническую стадию, рассчитывать на эффективность медикаментов не стоит. В такой ситуации лишь лечебная гимнастика сможет улучшить состояние, поддерживая подвижность позвоночника.
Важно пережить острые болевые ощущения и сразу же начать лечение основной проблемы (остеохондроз, грыжа). При правильном подходе к терапии боль может полностью исчезнуть.
Заключение
Вертеброгенная люмбоишиалгия — это болезненное и дискомфортное состояние, однако оно не угрожает жизни. Основным симптомом является боль в области поясницы. При своевременной диагностике на начальной стадии заболевания правильное лечение может привести к полному выздоровлению. Важно в процессе терапии выполнять все предписанные процедуры и строго следовать рекомендациям специалиста.
Рекомендации по образу жизни
Вертеброгенная люмбоишиалгия, характеризующаяся болевыми ощущениями в области поясницы и иррадиацией боли в ногу, требует комплексного подхода к лечению и профилактике. Одним из ключевых аспектов в управлении этим состоянием является изменение образа жизни. Правильные привычки могут значительно снизить риск обострений и улучшить общее состояние пациента.
1. Поддержание правильной осанки. Осанка играет важную роль в здоровье позвоночника. При сидении, стоянии и даже во время сна следует следить за тем, чтобы позвоночник оставался в нейтральном положении. Использование ортопедических матрасов и подушек может помочь поддерживать правильное положение тела во время сна.
2. Регулярная физическая активность. Умеренные физические нагрузки, такие как ходьба, плавание или занятия йогой, способствуют укреплению мышечного корсета, что, в свою очередь, снижает нагрузку на позвоночник. Важно избегать резких движений и тяжелых физических нагрузок, особенно в период обострения.
3. Укрепление мышц спины и живота. Специальные упражнения, направленные на укрепление мышц спины и пресса, могут значительно улучшить поддержку позвоночника. Рекомендуется заниматься под руководством специалиста, чтобы избежать травм и неправильного выполнения упражнений.
4. Контроль веса. Избыточный вес создает дополнительную нагрузку на позвоночник, что может усугубить симптомы люмбоишиалгии. Сбалансированное питание и регулярные физические нагрузки помогут поддерживать оптимальный вес и снизить риск обострений.
5. Избегание длительного сидения. Если ваша работа связана с длительным сидением, важно делать перерывы для разминки и растяжки. Это поможет предотвратить зажатие нервов и улучшить кровообращение в области поясницы.
6. Правильная техника подъема тяжестей. При необходимости поднять тяжелый предмет следует использовать ноги, а не спину. Это поможет избежать травм и снизить риск обострения болей в пояснице.
7. Психологическая поддержка. Хроническая боль может оказывать значительное влияние на психоэмоциональное состояние пациента. Психотерапия, занятия медитацией и релаксацией могут помочь справиться с тревожностью и депрессией, связанными с хронической болью.
Следуя этим рекомендациям, пациенты с вертеброгенной люмбоишиалгией могут значительно улучшить качество своей жизни, снизить частоту обострений и повысить эффективность лечения. Важно помнить, что любые изменения в образе жизни должны обсуждаться с врачом или специалистом в области реабилитации для достижения наилучших результатов.
Вопрос-ответ
Что такое вертеброгенная люмбоишиалгия и как она проявляется?
Вертеброгенная люмбоишиалгия — это синдром, характеризующийся болями в поясничной области, которые могут иррадиировать в ногу. Основные проявления включают острую или хроническую боль в пояснице, онемение, покалывание и слабость в ногах. Эти симптомы могут усиливаться при физической активности или длительном сидении.
Какие факторы могут способствовать развитию данного заболевания?
К факторам, способствующим развитию вертеброгенной люмбоишиалгии, относятся остеохондроз, межпозвоночные грыжи, травмы позвоночника, неправильная осанка и малоподвижный образ жизни. Также риск увеличивается с возрастом и при наличии сопутствующих заболеваний, таких как артрит.
Каковы основные методы лечения вертеброгенной люмбоишиалгии?
Лечение вертеброгенной люмбоишиалгии может включать консервативные методы, такие как физиотерапия, массаж, мануальная терапия и медикаментозное лечение (обезболивающие и противовоспалительные препараты). В некоторых случаях может потребоваться хирургическое вмешательство, если консервативные методы не приносят облегчения.
Советы
СОВЕТ №1
Обратитесь к врачу для точной диагностики. Вертеброгенная люмбоишиалгия может иметь различные причины, и только квалифицированный специалист сможет определить, что именно вызывает ваши симптомы. Не занимайтесь самолечением, так как это может усугубить ситуацию.
СОВЕТ №2
Регулярно выполняйте упражнения для укрепления мышц спины и живота. Укрепление этих мышц поможет поддерживать позвоночник в правильном положении и снизит риск возникновения болей. Обратитесь к физиотерапевту для составления индивидуальной программы упражнений.
СОВЕТ №3
Следите за осанкой и ergonomics на рабочем месте. Правильная осанка и удобная мебель помогут снизить нагрузку на позвоночник и предотвратить обострение симптомов. Используйте стулья с поддержкой для поясницы и старайтесь не сидеть в одном положении слишком долго.
СОВЕТ №4
Не забывайте о методах релаксации и снятия стресса. Стресс может усугублять болевые ощущения, поэтому практики, такие как йога, медитация или дыхательные упражнения, могут быть полезны для общего состояния здоровья и уменьшения болей в спине.